
Maloklüzyon Tedavisi: Nedenler ve Doğru Yaklaşım
Maloklüzyon tedavisi denildiğinde çoğu kişinin aklına sadece estetik kaygılar gelir. Oysa maloklüzyon, dişlerin birbirine temas düzeninin bozulmasıyla çiğneme veriminden konuşmaya, ağız hijyeninden yüz dengesine kadar uzanabilen bir kapanış problemidir. Dişler ve çeneler uyumlu çalışmadığında, küçük görünen bir hizalanma sorunu bile zamanla rahatsızlığa dönüşebilir.
- Maloklüzyon nedir? Normal kapanış nasıl olmalı?
- Maloklüzyon tipleri: sınıflar, yönler ve sık karıştırılanlar
- Belirtiler ve günlük hayata etkileri
- Maloklüzyon neden olur? En sık görülen 7 neden
- Maloklüzyon nelere yol açabilir? Net ve gerçekçi çerçeve
- Çene eklemi (TME) şikayetleri ve diş gıcırdatma
- Ne zaman ortodontik değerlendirme gerekir?
- Teşhis nasıl konur? Ölçüm ve kayıtlar neden önemlidir?
- Maloklüzyon tedavisi: hangi seçenek ne zaman öne çıkar?
- Çocuklarda erken müdahale: ne zaman gerçekten avantaj sağlar?
- Yetişkinlerde maloklüzyon tedavisi: hedefler ve farklar
- Tedavi süresi: ortalama kaç ay sürer ve neden değişir?
- Cerrahi gereken maloklüzyonlar: ortognatik yaklaşım
- Tedavi sonrası koruma: retansiyon olmadan kalıcılık beklenmez
- Tedavi sırasında ağız bakımı ve beslenme: pratik ve uygulanabilir öneriler
- Çocuklarda emzik ve parmak emme nasıl bırakılır? Tek seviye plan
- Şüphe varsa pratik yol haritası: 8 net adım
- Maloklüzyon hakkında sık sorulan sorular
Bu yazıda maloklüzyon tedavisi konusunu ‘net cevap’ yaklaşımıyla ele alacağız: Maloklüzyon nedir, hangi tipleri vardır, hangi belirtilerde değerlendirme gerekir ve tedavide hangi seçenekler hangi durumda öne çıkar? Süre, risk ve etki gibi sayısal iddialar mutlaka kaynakla desteklenmiştir.
Maloklüzyon nedir? Normal kapanış nasıl olmalı?
Maloklüzyon, üst ve alt dişlerin kapanışta ideal teması kuramaması durumudur. Sorun sadece dişlerin dizilişiyle sınırlı olmayabilir; dişler nispeten düzgün görünse bile üst ve alt çene ilişkisi uygun değilse yine maloklüzyon olabilir. [2]
Normal kapanışta üst ön dişler alt ön dişlerin biraz önünde yer alır ve arka dişler çiğneme sırasında birbirini destekleyecek şekilde temas eder. Bu düzen bozulduğunda lokma koparma, öğütme ve konuşma sırasında dilin konumlanması değişebilir. [2]
Bir sistematik derlemede kalıcı dişlenme döneminde Angle Sınıf I’in ortalama %74,7, Sınıf II’nin %19,6 ve Sınıf III’ün %5,9 oranlarında raporlandığı bildirilmiştir. [1]
Burada kritik nokta şudur: Her kapanış farklılığı ‘mutlaka tedavi’ anlamına gelmez. Tedavi ihtiyacı, kişinin fonksiyonel şikayetleri, ağız sağlığı riski ve yaşam kalitesi etkisi birlikte değerlendirilerek belirlenir. [3]
Maloklüzyon tipleri: sınıflar, yönler ve sık karıştırılanlar
Maloklüzyon çoğu zaman ‘Sınıf I, Sınıf II, Sınıf III’ şeklinde anlatılır; ancak klinikte durum tek bir eksene indirgenemez. Bir kişide aynı anda hem öne-arkaya ilişki sorunu, hem dikey kapanış sorunu, hem de enine darlık veya çapraz kapanış bulunabilir.
Angle Sınıf I, II, III neyi ifade eder?
Angle sınıflaması arka dişlerin (özellikle birinci büyük azıların) ilişkisine bakarak kapanışın ana yönünü tarif eder. Sınıf I’de arka diş ilişkisi genellikle normal kabul edilir, fakat dişlerde çapraşıklık, aralık veya rotasyon olabilir. [2]
Sınıf II’de üst dişler veya üst çene göreceli olarak daha öndedir; bu durum overjet artışıyla birlikte görülebilir. Sınıf III’te ise alt çene/alt dişler göreceli olarak daha öndedir ve ön bölgede ters kapanış görülebilir. [2]
Dikey sorunlar: derin kapanış, açık kapanış
Derin kapanış, üst ön dişlerin alt ön dişleri normalden fazla örtmesidir. Açık kapanışta ise ön dişler kapanışta birbirine değmez ve arada açıklık kalır; bu durum bazı kişilerde sandviç veya elma gibi gıdaları koparmayı belirgin zorlaştırır.
Aynı sistematik derleme, kalıcı dişlenmede derin kapanışın ortalama %22, açık kapanışın yaklaşık %5 oranında bildirildiğini raporlar. [1]
Enine sorunlar: çapraz kapanış ve çene darlığı
Çapraz kapanış, üst dişlerin alt dişlerin ‘dışında’ kapanması gerekirken bazı bölgelerde tersine ‘içte’ kalmasıdır. Tek taraflı olduğunda kapanışta çeneyi kaydırma alışkanlığı gelişebilir; bu da yüz simetrisini etkileyen bir fonksiyonel kaymaya dönüşebilir.
Kalıcı dişlenmede posterior çapraz kapanışın ortalama %9-10 civarında raporlandığı bildirilmiştir. [1]
Sık karıştırılan kavramlar: overbite, overjet, crowding
Overjet, üst ön dişlerin alt ön dişlere göre öne doğru yatay mesafesidir; overbite ise dikey örtme miktarıdır. Crowding (yer darlığı-çapraşıklık) ise dişler için yeterli alan olmaması nedeniyle dişlerin üst üste binmesidir. Bu üç kavram aynı anda görülebilir ama birbirinin aynısı değildir.
Belirtiler ve günlük hayata etkileri
Maloklüzyon bazen sadece aynada fark edilen bir görünüm sorunu gibi algılanır. Oysa ilk şikayet, ‘ısırınca ön dişlerim değmiyor’, ‘hep aynı tarafta çiğniyorum’ veya ‘dilimin ucu dişlerime takılıyor’ gibi fonksiyonel olabilir.
Sık görülen belirtiler şunlardır: çiğneme sırasında zorlanma, konuşmada pelteklik veya sesleri çıkarırken zorlanma, dudakları rahat kapatamama, ağızdan nefes alma eğilimi, yanak-dil ısırma, dişlerde aşırı aşınma ve çene çevresinde hassasiyet. [2]
Maloklüzyonun özellikle ergenlerde sosyal rahatlık ve özgüven gibi alanlarda yaşam kalitesini etkileyebildiğini gösteren çalışmalar vardır. Maloklüzyonun OHRQoL’yi olumsuz etkileyebileceğine dair sistematik kanıtlar bildirilmektedir. [12] [13]
Maloklüzyon neden olur? En sık görülen 7 neden
Maloklüzyon tek bir nedene indirgenemez. Genetik yapı, büyüme paternleri, süt dişlerinin durumu, travmalar ve çocukluk alışkanlıkları birlikte rol oynar. En sık karşılaşılan nedenleri anlaşılır şekilde ayırmak, doğru önlem ve tedavi planını kolaylaştırır.
1) Genetik yatkınlık ve büyüme paternleri
Aile içinde çene yapısı ve diş boyutları benzerlik gösterebilir. Üst ve alt çene büyümesinin hızı ve yönü farklı olduğunda, dişler düzgün dizilse bile kapanış ilişkisi bozulabilir. Bu durum özellikle iskelet temelli Sınıf II veya Sınıf III olgularda daha belirgin olur.
2) Diş boyutu ile çene boyutu uyumsuzluğu
Dişler büyük, çene arkı dar olduğunda yer darlığı ve çapraşıklık artar. Tersi durumda aralıklar görülebilir. Bu uyumsuzluk, bazı bireylerde ortodontik tedavinin temel nedenidir.
3) Süt dişlerinin erken kaybı veya çürüklerle şekil kaybı
Süt dişleri, alttan gelecek kalıcı dişler için yer tutan doğal rehberlerdir. Süt dişinin erken kaybı veya geniş çürüklerle küçülmesi, komşu dişlerin boşluğa kaymasına ve kalıcı dişe yer kalmamasına yol açabilir. Bu da ileride çapraşıklık ve kapanış bozukluğu riskini artırır.
4) Çocukluk alışkanlıkları: emzik, parmak emme, uzun süreli biberon
Emzik veya parmak emme, bebeklikte yatıştırıcı bir davranış olabilir; fakat süre uzadıkça dişlere ve damak yapısına uygulanan kuvvetler değişir. Bir çalışmada emzik alışkanlığının 12 ay ve üzeri sürmesinde posterior çapraz kapanış oranı 11 ay ve altına göre daha yüksek bulunmuştur. [10]
Amerikan Pediatrik Diş Hekimliği Akademisi, nonnutritif emme alışkanlıklarının 36. ay civarında bırakılmasını önerir ve 18 aydan sonra uzayan kullanımın gelişen orofasiyal yapıları etkileyebileceğini vurgular. [9]
2024 tarihli bir sistematik derleme, emzirmenin maloklüzyona karşı koruyucu olabileceğini; uzun süren emzik veya parmak emme gibi alışkanlıkların ise maloklüzyon olasılığını artırabildiğini bildirir. [8]
5) Ağız solunumu ve fonksiyonel dengesizlikler
Bazı çocuklarda ağız açık duruş, dilin düşük pozisyonu ve yanlış yutkunma paterni birlikte görülebilir. Bu tür fonksiyonel dengesizlikler, diş arklarının gelişimini etkileyebilir. Bu bölümde önemli nokta şudur: Altta yatan neden burun tıkanıklığı gibi bir durumsa, sadece dişlere odaklanmak yerine nedeni de değerlendirmek gerekir.
6) Travmalar ve çene yaralanmaları
Çene bölgesine gelen darbeler; dişlerde yer değiştirme, kırık veya çene ekleminde hasar oluşturursa kapanış ilişkisi değişebilir. Travma sonrası ortaya çıkan kapanış bozukluklarında erken değerlendirme, kalıcı sorunları azaltabilir.
7) Dişlerin sürme yönü ve gömülü dişler
Bazı dişler geç sürer, sürme yönünü değiştirir veya ark içinde sıkışıp kalabilir. Böyle durumlarda yer darlığı artar ve kapanış ilişkisi bozulabilir. Hekim muayenesinde sürme düzeni kontrol edildiğinde, bazı sorunlar daha erken fark edilebilir.
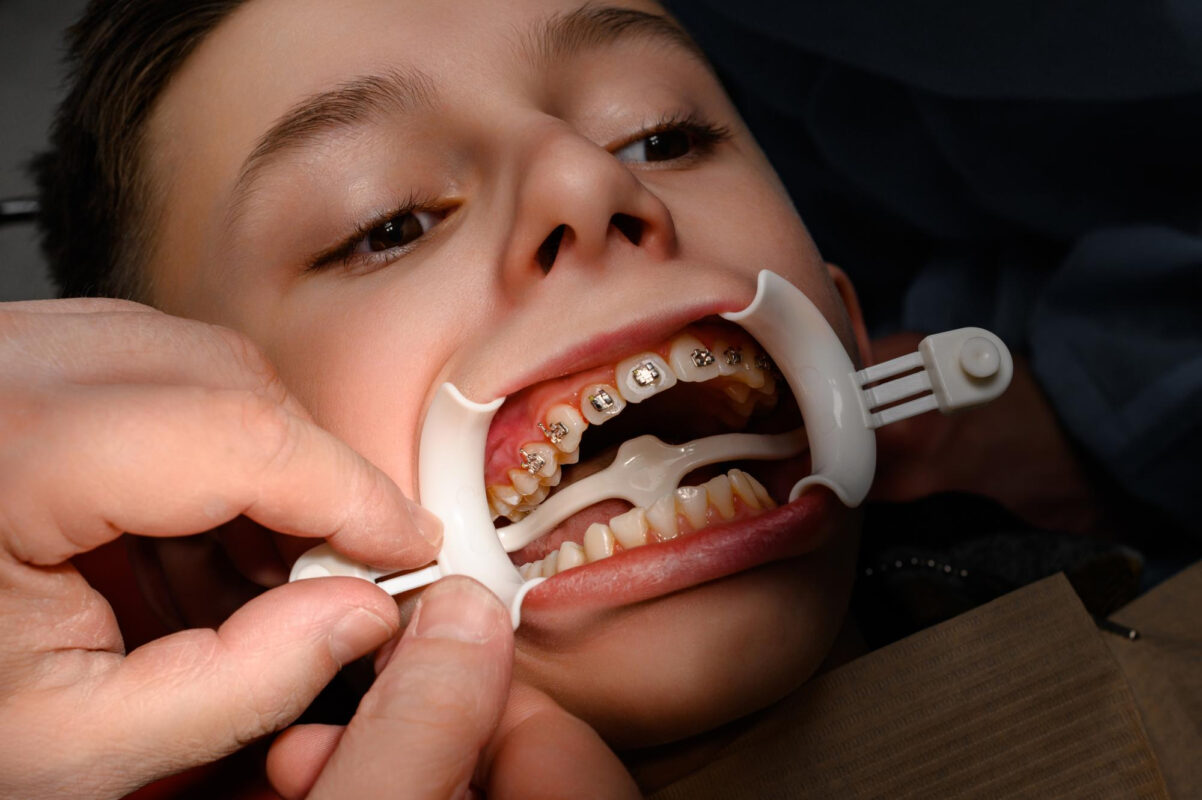
Maloklüzyon nelere yol açabilir? Net ve gerçekçi çerçeve
Maloklüzyonun en somut etkisi çiğneme veriminde azalma ve bazı gıdaları rahat koparamama hissidir. Dişler doğru noktalarda temas etmediğinde kişi lokmayı tek tarafa yönlendirebilir veya daha uzun çiğneyebilir. Bu da kaslarda yorgunluk hissi oluşturabilir.
Çapraşıklık arttıkça diş ipi ve ara yüz temizliği zorlaşabilir. Bu, plak birikimini artırarak çürük ve diş eti sorunları için dolaylı bir risk oluşturabilir. Bu bir ‘kesin sonuç’ değildir; ancak hijyen zorluğu, takip ve bakım gereksinimini artırır.
Üst ön dişlerin belirgin önde olduğu durumlarda travma riski de gündeme gelir. Cochrane derlemesi, belirgin üst ön dişlere yönelik erken ortodontik yaklaşımın kesici diş travması insidansını azaltmada daha etkili olabildiğini bildirmiştir. [7]
Çene eklemi (TME) şikayetleri ve diş gıcırdatma
‘Kötü kapanış çeneyi kesin bozar’ gibi cümleler sahada sık duyulur. Bilimsel yaklaşım daha dengelidir: Temporomandibular bozukluklar çok faktörlüdür ve tek başına kapanışla açıklanamaz. [2]
Buna rağmen, bazı araştırmalar maloklüzyonlu gruplarda TMD belirtilerinin daha yüksek olabildiğini bildirir. 2025 tarihli bir sistematik derleme ve meta-analizde, maloklüzyonlu örneklemlerde TMD prevalansı ortalama %43 olarak raporlanmıştır; ancak çalışmalar arası heterojenlik yüksektir. [19]
Bruksizm; gündüz veya uykuda diş sıkma, gıcırdatma ve çeneyi itme gibi davranışları kapsar. NIDCR, bruksizmin kişinin fark etmeden gerçekleşebileceğini ve çocuklarda daha sık görülebileceğini belirtir. [14]
Bruksizm ile maloklüzyon arasındaki ilişki de tutarlı değildir. 2020 tarihli meta-analiz, bruksizmi olan bireylerde çapraşıklık olasılığının artabileceğini; ancak diğer maloklüzyon tipleriyle güçlü ve tutarlı bir ilişki gösterilemediğini bildirmiştir. [15]
Ne zaman ortodontik değerlendirme gerekir?
Ortodontik değerlendirme için ‘dişler tamamen bozulduktan sonra’ beklemek doğru değildir. Erken kontrol, bazı sorunların büyümeden veya yer darlığı artmadan yakalanmasını sağlar. AAO, çocukların en geç 7 yaşında ortodontik değerlendirmeden geçmesini önerir. [11]
Aşağıdaki belirtilerden biri bile varsa muayene geciktirilmemelidir: ön bölgede ters kapanış, tek taraflı çapraz kapanış, ön dişlerin kapanışta temas etmemesi, belirgin overjet artışı, çene kaydırarak kapanma, sürekli ağız açık duruş ve belirgin çapraşıklık.
Teşhis nasıl konur? Ölçüm ve kayıtlar neden önemlidir?
Teşhis genellikle klinik muayene ile başlar. Hekim dişlerin dizilimini, kapanış ilişkisini, çene hareketlerini ve ağız içi yumuşak dokuları değerlendirir. Ardından bazı ölçümler ve kayıtlar istenebilir: fotoğraflar, modeller veya dijital taramalar ve röntgen görüntüleri gibi. [2]
Röntgenler; dişlerin kök yapısını, sürme durumunu, gömülü dişleri ve çene kemiklerinin genel ilişkisini değerlendirmeye yardımcı olur. Özellikle büyüme yönlendirme planlanıyorsa, çene ilişkilerini sayısallaştıran ölçümler tedavi planının temelini oluşturur.
Tedavi ihtiyacını değerlendirmek için bazı indeksler kullanılır. FDI, ortodontik tedavi ihtiyacının belirlenmesinde IOTN veya DAI gibi indekslerin kullanılabildiğini ve her maloklüzyonun mutlaka tedavi gerektirmediğini vurgular. [3]
Maloklüzyon tedavisi: hangi seçenek ne zaman öne çıkar?
Maloklüzyon tedavisi planı, ‘tek bir cihaz’ üzerinden değil, problem tipine göre belirlenen bir strateji üzerinden kurulur. Aynı maloklüzyon başlığı altında çok farklı vakalar bulunabildiği için, tedaviyi doğru anlamanın yolu seçenekleri ve uygunluk kriterlerini bilmekten geçer.
Ortodontik tedavinin temel seçenekleri
NHS, ortodontik tedavilerde en sık kullanılan yaklaşımları sabit apareyler, çıkarılabilir apareyler ve fonksiyonel apareyler şeklinde özetler. [5]
Sabit ortodontik tedavi
Sabit sistemlerde dişlerin üzerine yapıştırılan braketler ve bunları birleştiren teller kullanılır. Kontrollerde telin şekli ve kuvveti ayarlanarak diş hareketi yönetilir. Bu yöntem; çapraşıklık, aralık kapatma, dişlerin eksenini düzeltme gibi birçok hedefte kullanılabilir. [5]
Çıkarılabilir apareyler
Çıkarılabilir apareyler genellikle daha sınırlı diş hareketleri için planlanır. Kullanım başarısı, kişinin apareyi önerildiği şekilde takmasına bağlıdır. Bu nedenle uygun vaka seçimi ve düzenli takip önemlidir. [5]
Fonksiyonel apareyler
Fonksiyonel apareyler, büyüme döneminde üst ve alt çene ilişkisini yönlendirmeyi hedefler. Sınıf II gibi bazı olgularda çene ilişkisinin düzeltilmesine destek olabilir. NHS, fonksiyonel apareyleri tedavi seçenekleri arasında sayar. [5]
Şeffaf plaklarla yaklaşım
Şeffaf plaklar, seri halinde değiştirilen çıkarılabilir plaklarla dişlerin kademeli hareketini hedefler. Uygun vakalarda estetik ve günlük konfor açısından tercih edilebilir; ancak belirgin iskelet farklılıklarında tek başına yeterli olmayabilir. Bu nedenle uygunluk kararı muayenede netleşir.
Yer açma ve sürme yönlendirme
Bazı vakalarda ana sorun dişleri ‘düzeltmekten’ çok ‘dişlere yer açmak’ ile ilgilidir. Yer darlığında hekim, ark üzerinde alan yönetimi planlayabilir. Süt dişinin erken kaybında yer korunması; ileride oluşabilecek çapraşıklığı azaltabilir.
Sık görülen kapanış problemleri: hızlı tablo
Aşağıdaki tablo, en sık karşılaşılan kapanış problemlerini anlaşılır bir özetle sunar. Bu, tanı koyma amacı taşımaz; muayenede konuşmayı kolaylaştıracak bir çerçevedir.
| Problem tipi | Tipik bulgular | Günlük etkiler | Sık kullanılan yaklaşım |
| Sınıf I + çapraşıklık | Yer darlığı, rotasyon, üst üste binme | Temizlik zorlaşabilir | Sabit tedavi veya uygun vakada çıkarılabilir seçenekler |
| Sınıf II (overjet artışı) | Üst ön dişler daha önde, dudak kapama zor | Travma riski artabilir | Büyüme döneminde fonksiyonel, diğer durumlarda ortodontik plan |
| Sınıf III (ters kapanış) | Alt çene önde görünüm, ön çapraz kapanış | Isırma zorlaşabilir | Ortodontik plan, iskelet farkta cerrahi değerlendirme |
| Açık kapanış | Ön dişler temas etmiyor | Lokma koparma zor | Alışkanlık kontrolü + ortodontik plan |
| Çapraz kapanış | Tek veya iki taraflı ters kapanış | Çene kayması olabilir | Darlık varsa genişletme ve ortodontik plan |
| Derin kapanış | Ön dişler aşırı örtüyor | Damak tahrişi olabilir | Ortodontik düzeltme ve kapanış düzenleme |
Çocuklarda erken müdahale: ne zaman gerçekten avantaj sağlar?
Erken müdahale her çocuk için gerekli değildir. Ancak bazı durumlarda erken değerlendirme, daha büyük sorunların önüne geçebilir. Buradaki amaç ‘hemen tedavi başlatmak’ değil, doğru zamanda doğru hedefe odaklanmaktır.
Cochrane derlemesi, belirgin üst ön dişlere yönelik erken tedavinin kesici diş travması insidansını azaltmada avantaj sağlayabildiğini; buna karşılık diğer birçok sonuçta erken tedavinin ergenlikte tek faz tedaviye göre belirgin üstünlük göstermeyebildiğini bildirmiştir. [7]
Bu nedenle erken dönemde en çok önemsenen durumlar şunlardır: ön çapraz kapanış, tek taraflı çapraz kapanışa bağlı çene kayması, aşırı overjet ile travma riski, şiddetli yer darlığı ve sürme bozuklukları.
Yetişkinlerde maloklüzyon tedavisi: hedefler ve farklar
Yetişkinlerde büyüme tamamlandığı için çene ilişkisinin büyüme ile yönlendirilmesi mümkün değildir. Bu nedenle plan; dişlerin hareketi, mevcut kapanışın fonksiyonel hale getirilmesi ve gerekirse cerrahi seçeneklerin değerlendirilmesi üzerinden kurulur.
Yetişkinlerde diş eti sağlığı ve kemik desteği değerlendirmesi ayrıca önemlidir. Ortodontik hareket, sağlıklı bir periodontal zeminde daha güvenli planlanır. Bu nedenle bazı yetişkinlerde tedavi öncesi diş taşı temizliği ve diş eti tedavisi gündeme gelebilir.
Tedavi süresi: ortalama kaç ay sürer ve neden değişir?
Ortodontik tedavi süresi tek bir sayı değildir; ancak birçok kaynak ortalama aralığı 18-24 ay olarak ifade eder. NHS Inform, tedavi süresinin çoğu durumda 18-24 ay arasında olduğunu belirtir. [6]
Süreyi belirleyen başlıca faktörler şunlardır:
- Maloklüzyonun şiddeti ve birden fazla yönde problem olup olmaması.
- Büyüme döneminde olup olmamanız ve büyüme yönlendirme gerekip gerekmediği.
- Dişlerin sürme durumu, gömülü diş varlığı ve yer darlığı seviyesi.
- Tedaviye uyum (kontrollerin aksatılmaması, çıkarılabilir apareylerin düzenli kullanımı).
- Ağız hijyeni ve braket çevresi bakımın düzgün sürdürülmesi.
- Tedavi planında cerrahi veya ek girişim gerekip gerekmediği.
Kontrol aralıkları ve küçük müdahaleler tedavinin akışını etkileyebilir. En iyi yaklaşım, planlanan kontrol randevularını aksatmamak ve sorun yaşandığında erken bildirmektir.
Cerrahi gereken maloklüzyonlar: ortognatik yaklaşım
Bazı maloklüzyonlarda sorun dişlerin diziliminden çok çene kemiklerinin konumudur. Üst ve alt çene arasında belirgin iskelet uyumsuzluğu varsa ve fonksiyon ciddi etkileniyorsa, sadece ortodontik hareketle hedefe ulaşmak zor olabilir.
AAOMS, ortognatik cerrahi endikasyonlarını literatür ve uzman görüş birliğiyle özetleyen bir doküman yayımlamıştır ve bu doküman, cerrahi kararında fonksiyonel bozukluk ve ölçülebilir eşiklerin önemini vurgular. [20]
NHS England’ın bir komisyonlama dokümanı, maloklüzyon ve ciddi iskelet deformitelerinde multidisipliner değerlendirme yapılmasını ve bazı eşik kriterlerin sağlanmasını şart koşar. [22]
Bir NHS hastane bilgilendirmesinde, ortognatik tedavinin ortalama 2,5-3 yıl sürebileceği; ameliyat öncesi diş hizalamasının yaklaşık 18 ay alabileceği, ameliyat sonrası iyileşmenin 4-6 hafta sürdüğü ve sonrasında ek ortodontik dönem gerektiği belirtilir. [21]
British Orthodontic Society de ortognatik cerrahinin amaçlarını ‘kapanışı düzeltmek ve yüz dengesini iyileştirmek’ çerçevesinde açıklar; plan, ortodontist ve cerrahın birlikte yürüttüğü bir süreçtir. [23]
Tedavi sonrası koruma: retansiyon olmadan kalıcılık beklenmez
Aktif tedavi bittiğinde dişler yeni konuma yerleşmiş gibi görünür; fakat çevre dokuların uyumu zaman alır. Bu nedenle pekiştirme (retansiyon) dönemi planlanır. Retansiyon uygulanmazsa dişlerin eski konuma dönme eğilimi (relaps) artabilir.
Cochrane derlemesi, ortodontik tedavi sonrası relaps eğilimi olabildiğini ve bunu azaltmak için sabit veya çıkarılabilir retainer kullanıldığını belirtir. Retainerların tam zamanlı veya yarı zamanlı kullanım protokolleri bulunabilir. [17]
Uzun dönem takip çalışmalarında, sabit retansiyon kullanılsa bile belirli düzeyde oklüzal relaps görülebileceği raporlanmıştır. Bu durum, retansiyon planının kişiye özel yapılmasının nedenlerinden biridir. [18]
Tedavi sırasında ağız bakımı ve beslenme: pratik ve uygulanabilir öneriler
Ortodontik tedavi sırasında ağız hijyeni standart rutinden daha titiz olmalıdır. Sabit apareyler braket çevresinde plak tutulumunu artırabilir. Düzenli fırçalama ve diş arası temizliği, çürük ve diş eti sorunlarını azaltmada kritik rol oynar.
Beslenmede çok sert kabuklu veya yapışkan gıdalar tellerde kopma riskini artırabilir. Ayrıca ilk günlerde basınç hissi ve hassasiyet beklenebilir. Bu dönemde yumuşak gıdalarla ilerlemek daha konforlu olur.
Ağız içinde tel batması veya yumuşak doku tahrişi gibi durumlar yaşanırsa, kontrol randevusunu beklemeden hekime bilgi vermek gerekir. Erken müdahale, tedavinin kesintisiz sürmesine yardımcı olur.
Çocuklarda emzik ve parmak emme nasıl bırakılır? Tek seviye plan
Alışkanlık bırakma sürecinde en önemli iki değişken süreklilik ve sakinliktir. Buradaki hedef, çocuğu cezalandırmak değil, davranışı adım adım azaltmaktır. AAPD, nonnutritif emme alışkanlıklarının 36. ay civarında bırakılmasını önerir; bu nedenle planı geciktirmemek avantaj sağlar. [9]
Aşağıdaki plan, çoğu aile için uygulanabilir bir çerçeve sunar:
- Önce sınır koyun: Emzik veya parmak emme sadece uyku zamanına çekilsin.
- Sonra süreyi kısaltın: Uyku öncesi yatışma ritüeline (masal, sarılma) yeni bir alternatif ekleyin.
- Gündüz kullanımını tamamen kaldırın: Emzik ev içinde belirli bir yerde dursun ve sadece uyku için alınsın.
- Bir geçiş nesnesi belirleyin: Peluş oyuncak veya battaniye gibi yeni bir yatıştırıcı seçin.
- İlerlemeyi görünür yapın: Basit bir takvimle ‘emziksiz gün’ işaretleyin.
- Zorlanma olursa geri değil, yavaş gidin: 2-3 gün aynı basamakta kalmak normaldir.
- 3 yaş sonrası yoğun alışkanlık sürüyorsa diş hekimiyle plan yapın.
Şüphe varsa pratik yol haritası: 8 net adım
Aşağıdaki adımlar, maloklüzyon şüpheniz olduğunda nereden başlamanız gerektiğini netleştirir:
- Aynada kapanışı kontrol edin: Ön dişler temas ediyor mu, ters kapanış var mı?
- Çiğnemeyi gözlemleyin: 1 hafta boyunca tek taraflı çiğneme eğilimi var mı?
- Sık yanak veya dil ısırma oluyorsa not alın.
- Çocuklarda emzik veya parmak emme süresini ve yoğunluğunu yazın.
- Çene ekleminde ağrı, kilitlenme veya ses varsa bunu da not edin.
- Diş arası temizlik zorlaşıyorsa ve yiyecek birikimi artıyorsa belirtin.
- Diş hekimi muayenesi planlayın ve gerekirse ortodontik değerlendirme isteyin.
- Tedavi önerilirse hedefi netleştirin: Fonksiyon, hijyen, estetik veya kombinasyon.
Maloklüzyon hakkında sık sorulan sorular
Maloklüzyon tıpta ne diye geçer?
Maloklüzyon, dişlerin ‘kötü kapanışı’ olarak da anılır. Üst ve alt dişlerin kapanış ilişkisi ideal değildir.
Herkeste maloklüzyon tedavisi gerekir mi?
Hayır. Belirti vermeyen ve ağız sağlığı riskini belirgin artırmayan hafif vakalarda takip yeterli olabilir. [3]
Çocuklarda muayene için en doğru yaş nedir?
AAO, çocukların en geç 7 yaşında ortodontik değerlendirmeden geçmesini önerir. [11]
Maloklüzyon tedavisi kaç ay sürer?
Pek çok durumda 18-24 ay aralığı ifade edilir; ancak şiddet, uyum ve ek işlemler süreyi değiştirir. [6]
Şeffaf plak her vakaya uygun mu?
Hayır. Uygunluk; kapanış tipine, diş hareketi ihtiyacına ve kişinin kullanım uyumuna göre belirlenir.
Emzik veya parmak emme kesin bozukluk yapar mı?
Kesinlik yoktur; ancak süre ve yoğunluk arttıkça risk artabilir. AAPD, 36. ay civarında bırakılmasını önerir. [9]
Diş gıcırdatma maloklüzyona neden olur mu?
Araştırmalar tutarlı değildir. Bazı analizlerde bruksizmi olanlarda çapraşıklık olasılığı daha yüksek bulunmuş, diğer maloklüzyon tipleriyle güçlü bir ilişki gösterilememiştir. [15]
Tedavi bitince dişler tekrar bozulur mu?
Relaps riski vardır. Bu yüzden retansiyon planı yapılır ve retainer kullanılır. [17]
Kaynaklar
- [1] Alhammadi MS, Halboub E, Fayed MS, Labib A, El-Saaidi C. Global distribution of malocclusion traits: A systematic review. Dental Press J Orthod. 2018. https://pubmed.ncbi.nlm.nih.gov/30402355/
- [2] Ghodasra R, et al. Orthodontics, Malocclusion. StatPearls. 2023. https://www.ncbi.nlm.nih.gov/books/NBK592395/
- [3] FDI World Dental Federation. Malocclusion in Orthodontics and Oral Health. https://fdiworlddental.org/malocclusion-orthodontics-and-oral-health
- [4] NHS. Orthodontics (Overview). https://www.nhs.uk/tests-and-treatments/orthodontics/
- [5] NHS. Orthodontic treatments. https://www.nhs.uk/tests-and-treatments/orthodontics/treatments/
- [6] NHS inform. Orthodontics (treatment length 18-24 months). 2025. https://www.nhsinform.scot/tests-and-treatments/non-surgical-procedures/orthodontics/
- [7] Batista KB, et al. Orthodontic treatment for prominent upper front teeth. Cochrane Database Syst Rev. 2018. https://pubmed.ncbi.nlm.nih.gov/29534303/
- [8] Sadoun C, et al. The effect of early childhood non-nutritive sucking behavior on malocclusion: systematic review. 2024. https://pubmed.ncbi.nlm.nih.gov/39119981/
- [9] American Academy of Pediatric Dentistry (AAPD). Policy on Pacifiers. 2025 update. https://www.aapd.org/globalassets/media/policies_guidelines/p_pacifiers.pdf
- [10] Arpalahti I, et al. Early childhood non-nutritive sucking and posterior crossbite findings. Eur J Orthod. 2024. https://academic.oup.com/ejo/article/46/5/cjae024/7730440
- [11] American Association of Orthodontists (AAO). When should my child see an orthodontist? (Age 7). https://aaoinfo.org/whats-trending/when-should-my-child-see-an-orthodontist-age-7/
- [12] Zhou Y, et al. The impact of orthodontic treatment on quality of life: systematic review. 2014. https://pmc.ncbi.nlm.nih.gov/articles/PMC4060859/
- [13] Göransson E, et al. Malocclusions and quality of life among adolescents. 2023. https://pmc.ncbi.nlm.nih.gov/articles/PMC10230246/
- [14] NIDCR. Ask the Expert: Bruxism (Tooth Grinding). https://www.nidcr.nih.gov/health-info/bruxism/ask-expert-bruxism-tooth-grinding
- [15] Ribeiro-Lages MB, et al. Association between dental malocclusion and bruxism: meta-analysis. 2020. https://pubmed.ncbi.nlm.nih.gov/32246486/
- [16] Martin C, et al. Retention procedures for stabilising tooth position after orthodontic treatment. Cochrane Database Syst Rev. 2023. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD002283.pub5/full
- [17] Cochrane Oral Health. What is the best method for maintaining tooth position after treatment? 2023. https://www.cochrane.org/evidence/CD002283_what-best-method-maintaining-correct-position-teeth-after-orthodontic-treatment
- [18] Steinnes J, et al. Stability of orthodontic treatment outcome and relapse. Am J Orthod Dentofacial Orthop. 2017. https://www.ajodo.org/article/S0889-5406(17)30183-X/fulltext
- [19] Huang L, et al. Temporomandibular disorder prevalence in malocclusion: systematic review and meta-analysis. 2025. https://pmc.ncbi.nlm.nih.gov/articles/PMC11863559/
- [20] American Association of Oral and Maxillofacial Surgeons (AAOMS). Indications for Orthognathic Surgery. 2025. https://aaoms.org/wp-content/uploads/2025/01/ortho_indications.pdf
- [21] Nottingham University Hospitals NHS Trust. Jaw surgery (orthognathic treatment) information (duration, recovery). 2026. https://www.nuh.nhs.uk/orthodontics-jaw-surgery-orthognathic-treatment/
- [22] NHS England. Orthognathic surgery commissioning policy. 2014. https://www.england.nhs.uk/commissioning/wp-content/uploads/sites/12/2014/03/nsc026-orthognathic-surg.pdf
- [23] British Orthodontic Society. Your Jaw Surgery (orthognathic surgery). https://bos.org.uk/patients/treatments/your-jaw-surgery/
...
Yasal Uyarı ve Sorumluluk Reddi: Bu blogda yer alan tüm içerikler yalnızca genel bilgilendirme amaçlıdır ve yayınlandığı tarihteki mevcut bilimsel verilere dayanarak hazırlanmıştır. Söz konusu bilgiler, profesyonel tıbbi tavsiye, teşhis veya tedavi yerine geçmez. Sağlığınızla ilgili herhangi bir soru, endişe veya ihtiyaç durumunda, lütfen bir doktora ya da yetkin bir sağlık kuruluşuna başvurunuz. Bu blogda sunulan bilgilerin kullanımı tamamen okuyucunun sorumluluğundadır. Blog sahibi, yazarlar veya bağlı kuruluşlar, bu içeriklerin doğruluğu, güncelliği veya eksiksizliği konusunda herhangi bir garanti vermez ve bu bilgilerin kullanımından kaynaklanabilecek doğrudan veya dolaylı herhangi bir zarar veya kayıptan sorumlu tutulamaz. Sağlık durumunuza ilişkin kararlar almadan önce, mutlaka bir sağlık uzmanına danışmanız gerektiğini unutmayınız. Bu blog, tıbbi bir hizmet sunmamakta olup yalnızca bilgilendirme amacı taşımaktadır.

























 Housing Filtre Setleri
Housing Filtre Setleri Arıtma Cihazı Filtre Setleri
Arıtma Cihazı Filtre Setleri Duş Filtreleri
Duş Filtreleri Housing Filtreler
Housing Filtreler Membran Filtreler
Membran Filtreler UV Filtreler
UV Filtreler Yıkanabilir Filtreler
Yıkanabilir Filtreler Analiz Cihazları
Analiz Cihazları Basınç Ayarlayıcılar
Basınç Ayarlayıcılar Çekvalfler
Çekvalfler Clipsler
Clipsler Fittingsler
Fittingsler Hortum
Hortum Housing Anahtarları
Housing Anahtarları Housingler
Housingler Musluk
Musluk Pompa
Pompa Su Analiz Kitleri ve Cihazları
Su Analiz Kitleri ve Cihazları Switchler & Solenoid Valfler
Switchler & Solenoid Valfler Tank
Tank Valfler
Valfler
 Aktif Karbon Filtreleri
Aktif Karbon Filtreleri Arsenik Arıtma Sistemleri
Arsenik Arıtma Sistemleri Biyolojik Arıtım Sistemleri
Biyolojik Arıtım Sistemleri Elektrodeiyonizasyon Sistemleri
Elektrodeiyonizasyon Sistemleri Endüstriyel Ekipmanlar
Endüstriyel Ekipmanlar Gri Su Arıtma Sistemleri
Gri Su Arıtma Sistemleri MBR Arıtım Sistemleri
MBR Arıtım Sistemleri Ultrafiltrasyon Sistemleri
Ultrafiltrasyon Sistemleri Yumuşatma Sistemleri
Yumuşatma Sistemleri