HPV Virüsü Nedir, Nasıl Bulaşır ve Belirtileri
Bu yazı, HPV hakkında güncel bilimsel kaynaklara dayalı bilgilendirme amaçlıdır; kişisel tanı ve tedavi yerine geçmez. [1]
- HPV Virüsü Nedir? Temel Tanım ve Tipler
- HPV Virüsü Nasıl Bulaşır? En Sık Yollar
- HPV Virüsü Belirtileri Nelerdir? Belirtisiz Seyir Çok Yaygındır
- HPV Virüsü Vücutta Ne Kadar Kalır? Seyir ve Temizlenme
- HPV Virüsü ile İlişkili Kanserler Nelerdir?
- HPV Virüsü Nasıl Teşhis Edilir? Testler ve Muayene
- Rahim Ağzı Taraması: Kim, Ne Zaman, Hangi Aralıkla?
- HPV Virüsü Nasıl Tedavi Edilir? Virüs ve Lezyon Ayrımı
- HPV Virüsünden Nasıl Korunulur? 10 Uygulanabilir Adım
- HPV Virüsü Hakkında Sık Karıştırılan 8 Nokta
- HPV Virüsü İçin Hızlı Rehber: Tip, Belirti, Risk
- HPV Testi Pozitif Çıkarsa Ne Anlama Gelir?
- HPV Taramasında Yeni Yaklaşımlar: Kendi Örneğini Alma Seçeneği
- HPV Virüsü ve Gebelik: Anne Adayları Neleri Bilmelidir?
- Rahim Ağzı İşlemleri, Doğurganlık ve Erken Doğum Riski
- Partner, İlişki ve Psikolojik Yük: Gerçekçi Bir Çerçeve
- Ağız ve Boğazda HPV: Neden Önemli, Nasıl İzlenir?
- HPV Aşısının Etkililiği: Kanıtlar Ne Söylüyor?
- Genital Dışı HPV: El, Ayak ve Cilt Siğilleri Aynı mı?
- HPV Virüsü Testleri Nasıl Çalışır? HPV DNA, Sitoloji ve Tip Tayini
- HPV Virüsü Pozitifken Cinsel Yaşam: Risk Azaltma Mantığı
- Bağışıklık Sistemi HPV’yi Nasıl Etkiler?
- Ne Zaman Değerlendirme Alınmalı? Geciktirmemek Gereken Durumlar
- Kaynaklar
HPV Virüsü, cilt ve mukozayı (ağız içi, boğaz, genital bölge ve anüs çevresi gibi) tutabilen çok yaygın bir virüs grubudur. [1] Birçok kişi hayatının bir döneminde HPV ile karşılaşır ve çoğu zaman hiçbir belirti hissetmez. [1]
Yine de bazı HPV tipleri siğillere, bazıları ise yıllar içinde kansere giden hücresel değişikliklere yol açabildiği için HPV Virüsü konusunu net ve doğru anlamak önemlidir. [4] Bu rehberde HPV’nin ne olduğu, nasıl bulaştığı, en sık belirtileri, tarama testleri ve korunma adımlarını “net cevap” yaklaşımıyla bulacaksınız. [6]
HPV Virüsü Nedir? Temel Tanım ve Tipler
HPV (insan papilloma virüsü), DNA taşıyan ve çoğunlukla epitel dokuda çoğalan bir virüs ailesidir. [3] ‘Tek bir virüs’ gibi düşünülse de HPV, birbirinden farklı özellikleri olan çok sayıda tipten oluşur. [3]
HPV tipleri pratikte iki ana grupta değerlendirilir: düşük riskli (çoğunlukla siğil yapan) tipler ve yüksek riskli (kanserle ilişkili olabilen) tipler. [4] Düşük riskli tipler genellikle iyi huylu lezyonlara yol açarken, yüksek riskli tipler kalıcı enfeksiyon halinde hücrelerde zamanla birikerek kanser öncülü değişikliklere zemin hazırlayabilir. [4]
En çok bilinen örnekler şunlardır: HPV 6 ve HPV 11 genital siğillerin büyük bir kısmıyla ilişkilidir; HPV 16 ve HPV 18 ise rahim ağzı kanserinin önemli bir bölümünde rol oynar. [3] Bu bilgi, HPV pozitif çıkan herkesin ‘kesin kanser olacak’ anlamına gelmediğini; asıl meselenin tip, kalıcılık ve düzenli tarama olduğunu gösterir. [4]
| Kategori | Örnek HPV tipleri | Daha çok neyle ilişkili? | Pratik not |
| Düşük risk | 6, 11 | Genital siğiller | Siğil varlığı genellikle kanser anlamına gelmez. [10] |
| Yüksek risk | 16, 18 | Rahim ağzı prekanseri ve kanseri | Kalıcılık ve düzenli tarama belirleyicidir. [12] |
| Yüksek risk | 31, 33, 45, 52, 58 (örnek) | Serviks ve bazı diğer kanserlerle ilişki | Tip listesi geniştir; test sonucu takibi önemlidir. [4] |
| Cilt tipleri (genital dışı) | 1, 2, 4 (örnek) | El ve ayak siğilleri | Genellikle cilt temasıyla bulaşır; genital HPV ile karıştırılmamalıdır. [3] |
HPV’nin etkilediği bölgeye göre ortaya çıkabilecek durumlar da değişir. Genital bölgede siğil ve rahim ağzında hücresel değişiklikler öne çıkarken, ağız ve boğaz bölgesinde bazı kanser türleriyle ilişkili olabilen enfeksiyonlar görülebilir. [4]
HPV Tipleri: Düşük Risk ve Yüksek Risk Arasındaki Fark
Düşük risk–yüksek risk ayrımı, HPV’nin biyolojik davranışına dayanır. [4] Düşük riskli tipler, çoğunlukla yüzeyel hücrelerde sınırlı büyümeler yapar ve ‘siğil’ denilen lezyonlarla kendini gösterebilir. [2]
Yüksek riskli tipler ise bazı kişilerde yıllarca kalıcı olabilir ve özellikle rahim ağzında kanser öncülü lezyonlara (prekanser) yol açabilir. [4] Bu süreç genellikle yavaş ilerler; kanser gelişimi çoğu zaman yıllar, hatta on yıllar içinde olur. [10]
HPV Virüsü Nasıl Bulaşır? En Sık Yollar
HPV Virüsü en sık, yakın cilt temasıyla bulaşır ve bu temas çoğunlukla cinsel birliktelik sırasında gerçekleşir. [2] Vajinal, anal ve oral seks HPV bulaşı açısından önemlidir; ancak tam cinsel birleşme olmadan da genital-genital temasla bulaş olabilir. [2]
HPV, enfekte kişide hiçbir belirti yokken de geçebilir. [2] Bu nedenle ‘bende siğil yok, bulaştırmam’ veya ‘bende belirti yok, bende yoktur’ gibi düşünceler güvenilir değildir. [2]
HPV’nin ‘ortak tuvalet, havuz, hamam’ gibi yüzeylerden bulaştığına dair yaygın inanışlar vardır; ancak temel bulaş yolu, enfekte bölgeyle doğrudan yakın cilt temasıdır. [2] Bu yüzden pratikte korunma, günlük yaşam yüzeylerinden çok cinsel temas ve yakın temas davranışlarına odaklanmalıdır. [2]
Bulaşmayı Açıklayan 6 Net Senaryo
HPV bulaşını anlamayı kolaylaştırmak için en sık görülen senaryoları tek tek sıralayabiliriz. [2]
- Vajinal seks sırasında genital cilt teması. [2]
- Anal seks sırasında anal/genital cilt teması. [2]
- Oral seks sırasında ağız–genital temas. [2]
- Tam birleşme olmadan, genital bölgenin sürtünme ve yakın teması. [2]
- Birden fazla partnerle ve yeni partnerlerle sık temas (yeni enfeksiyon riski artar). [10]
- Nadir olarak, doğum sırasında annede aktif genital lezyon varken bebeğe geçiş ve bebeğin solunum yolunda siğil benzeri sorunlar. [15]
Kondom HPV’yi Tamamen Önler mi?
Kondom, HPV dahil birçok cinsel yolla bulaşan enfeksiyonun riskini azaltır; ancak HPV, kondomun kapatmadığı bölgelerde de bulunabildiği için tam koruma sağlamayabilir. [10] Bu nedenle kondom, ‘risk azaltıcı’ bir adımdır; ‘sıfır risk’ anlamına gelmez. [10]
HPV Virüsü Belirtileri Nelerdir? Belirtisiz Seyir Çok Yaygındır
HPV enfeksiyonlarının büyük bölümü belirti vermez ve kendiliğinden temizlenebilir. [1] Bu yüzden HPV çoğu zaman, ancak tarama testleriyle veya siğil gibi görünür bir lezyon geliştiğinde fark edilir. [2]
Belirti olduğunda ise tablo, enfeksiyonun tipine ve yerleştiği bölgeye göre değişir. [4] Genital siğiller en bilinen belirtidir; ancak yüksek riskli tiplerin yol açtığı rahim ağzı değişiklikleri genellikle belirti vermez ve ancak taramayla saptanır. [12]
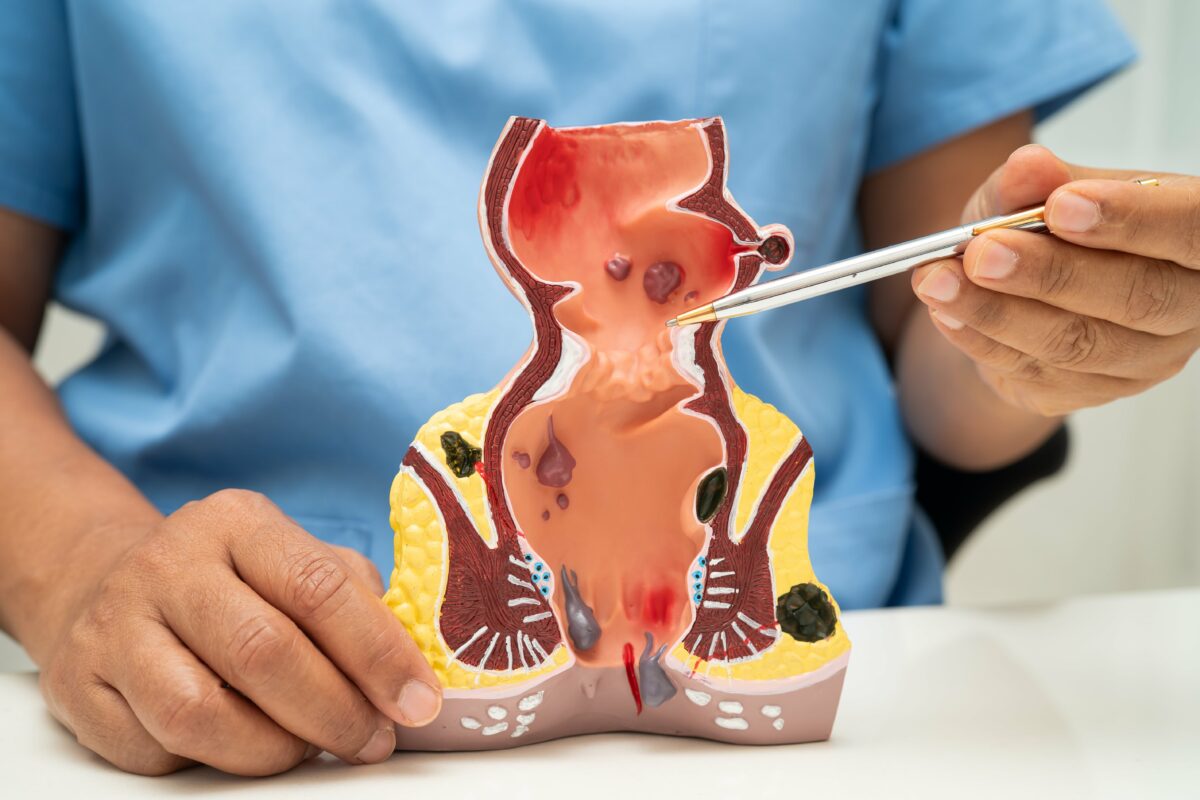
Genital Siğiller: Görünüm ve Hissedilenler
Genital siğiller, genital bölgede küçük bir kabarıklık ya da bir grup kabarıklık şeklinde ortaya çıkabilir. [2] Düz veya kabarık olabilir; bazen karnabahar benzeri bir yüzey görünümü verir. [2]
Siğiller ağrı yapmayabilir; ancak kaşıntı, hassasiyet, tahriş veya cinsel ilişki sırasında rahatsızlık hissi görülebilir. [2] Siğillerin sayısı ve boyutu zamanla artabilir ya da sabit kalabilir. [2]
Önemli bir nokta şudur: Siğile yol açan HPV tipleri ile kansere yol açan tipler genellikle farklıdır; siğil varlığı ‘kanser oldum’ anlamına gelmez. [10] Buna rağmen, siğil görüldüğünde değerlendirme ve uygun yaklaşım için sağlık profesyoneline başvurmak gerekir. [15]
Ağız ve Boğaz Bölgesindeki Bulgular
HPV, ağız ve boğaz bölgesine de yerleşebilir ve bazı kanser türleriyle ilişkili enfeksiyonlara neden olabilir. [4] Bu bölgede görülebilecek ‘geçmeyen yara, kitle, yutma güçlüğü, tek taraflı boğaz ağrısı, ses kısıklığı’ gibi şikayetler HPV’ye özel değildir; ancak uzun sürüyorsa değerlendirme gerektirir. [4]
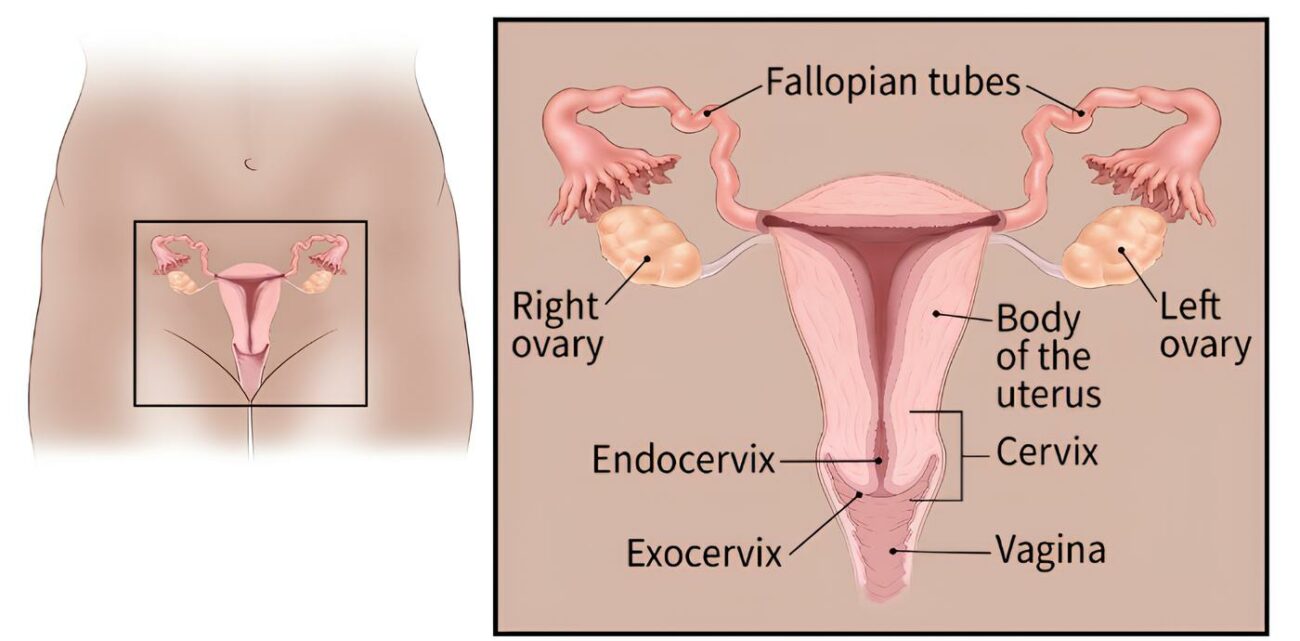
Rahim Ağzı ve Kadınlarda Dikkat Edilecek İşaretler
Rahim ağzındaki HPV ilişkili hücresel değişiklikler genellikle belirti vermez; bu nedenle tarama testleri kritik önem taşır. [12] Anormal vajinal kanama, ilişki sonrası kanama, kötü kokulu akıntı veya pelvik ağrı gibi şikayetler daha ileri sorunların işareti olabilir ve gecikmeden değerlendirilmelidir. [5]
HPV Virüsü Vücutta Ne Kadar Kalır? Seyir ve Temizlenme
HPV ile karşılaşan kişilerin önemli bir kısmında enfeksiyon bağışıklık sistemi tarafından temizlenir. [1] Çoğu HPV enfeksiyonu 2 yıl içinde kendiliğinden kaybolur. [1]
Enfeksiyonun ‘kalıcı’ olması, yani uzun süre vücutta kalması, özellikle yüksek riskli tiplerde kanser öncülü lezyonlar açısından daha kritik kabul edilir. [4] Kalıcılık arttıkça düzenli taramanın değeri de artar. [12]
HPV Neden Bazı Kişilerde Kalıcı Olur? Risk Faktörleri
HPV’nin kalıcı olmasına ve sorun çıkarmasına etki edebilen risk faktörleri daha çok bağışıklık ve maruziyetle ilgilidir. [5] En sık vurgulanan faktörler şunlardır. [5]
- Sigara kullanımı. [5]
- Bağışıklığı baskılayan durumlar veya tedaviler (örneğin organ nakli sonrası bağışıklık baskılanması, HIV gibi). [5]
- Çok sayıda cinsel partner veya yeni partnerle sık karşılaşma. [10]
- Daha önce veya eş zamanlı başka cinsel yolla bulaşan enfeksiyonlar. [5]
- Rahim ağzı kanseri açısından düzenli taramanın yapılmaması. [12]
Zaman Çizelgesi: Enfeksiyondan Kansere Giden Yol
HPV enfeksiyonundan kansere giden süreç çoğu kişide yavaştır. [10] Enfeksiyonun kalıcı hale gelmesi, ardından kanser öncülü lezyonların oluşması ve bunun kansere dönüşmesi genellikle yıllar içinde gerçekleşir. [4]
Bu yavaş seyir, ‘düzenli tarama ile erken yakalama’ fırsatı sunar. [12] Rahim ağzı kanseri taramasının temel gücü de burada yatar: belirti çıkmadan önce değişiklikleri yakalamak. [12]
HPV Virüsü ile İlişkili Kanserler Nelerdir?
Yüksek riskli HPV tipleri, kalıcı enfeksiyon halinde hücresel değişiklikler üzerinden kansere giden bir zinciri tetikleyebilir. [4] HPV ile ilişkili kanserler hem kadınları hem erkekleri etkileyebilir. [4]
HPV’nin rahim ağzı kanseriyle ilişkisi en iyi bilinen örnektir. Dünya genelinde rahim ağzı kanseri, kadınlarda en sık görülen kanserler arasında yer alır ve 2022 yılında yaklaşık 660 bin yeni vaka ve yaklaşık 350 bin ölüme yol açtığı bildirilmiştir. [7]
HPV ile İlişkili Kanser Türleri
HPV ile ilişkili olduğu kabul edilen başlıca kanserler şunlardır: rahim ağzı (serviks), vulva, vajina, penis, anüs ve bazı baş-boyun kanserleri (özellikle orofarenks). [4]
Uluslararası değerlendirmelerde, rahim ağzı kanserine yol açabilen HPV tiplerinin sayısı 13 olarak belirtilir; bu tiplerden en az biri farklı bölgelerdeki kanserlerle de ilişkilendirilebilir. [4]
HPV 16 ve HPV 18 Neden Özellikle Konuşulur?
HPV 16 ve HPV 18, rahim ağzı kanserleri içinde en sık saptanan tipler arasındadır. [3] CDC’nin eğitim kaynaklarında bu iki tipin birlikte rahim ağzı kanserlerinin yaklaşık üçte ikisiyle ilişkili olduğu belirtilir. [3]
Bu durum, HPV testlerinde ‘tip tayini’ yapıldığında bazı tiplerin daha yakından izlenebilmesinin nedenlerinden biridir. [12] Ancak burada yine temel ilke değişmez: Sonuç ne olursa olsun, tarama ve hekimin önerdiği takip planı belirleyicidir. [12]
HPV Virüsü Nasıl Teşhis Edilir? Testler ve Muayene
HPV, çoğu zaman görünür bir lezyon yokken fark edilmez; bu nedenle teşhis yaklaşımı, kişinin durumuna göre değişir. [2] Genital siğiller, çoğu zaman muayene ile tanınabilir. [2]
Rahim ağzı açısından ise HPV DNA testi ve sitoloji (Pap smear) gibi tarama testleri devreye girer. [12] HPV testi, rahim ağzından alınan örnekte yüksek riskli HPV tiplerinin DNA’sının aranmasına dayanır. [12]
HPV için rutin kan testi yoktur; ‘kan tahliliyle HPV bakılır mı?’ sorusuna yanıt genellikle hayırdır. [12] Uygun örnek, virüsün yerleştiği bölgeden alınır. [12]
Erkeklerde HPV Testi Var mı?
Erkekler için rutin HPV taraması yaygın değildir. [10] CDC, erkeklerde HPV için onaylanmış rutin bir test olmadığını ve rutin taramanın önerilmediğini belirtir. [10]
Bu, erkeklerde HPV’nin önemsiz olduğu anlamına gelmez. [4] Erkeklerde de genital siğil ve bazı kanser türleri HPV ile ilişkili olabilir; bu nedenle yeni veya olağan dışı lezyonlarda değerlendirme önemlidir. [10]
Kolposkopi ve Biyopsi Ne Zaman Gerekir?
Tarama testlerinde anormallik saptandığında, rahim ağzını büyütmeli olarak inceleyen kolposkopi ve gerekli görülen yerden biyopsi gibi ileri değerlendirmeler gündeme gelebilir. [12] Amaç, kanser öncülü lezyonları doğru sınıflandırmak ve uygun tedaviyi planlamaktır. [12]
Rahim Ağzı Taraması: Kim, Ne Zaman, Hangi Aralıkla?
Rahim ağzı kanserinin en güçlü yönü, taramayla erken yakalanabilmesidir. [12] HPV ilişkili hücresel değişiklikler çoğu zaman belirti vermediğinden, tarama yapılmadığında sorun ancak ileri evrede fark edilebilir. [12]
Uluslararası Öneriler: 21–65 Yaş Aralığına Net Bir Bakış
ABD’de güncel rehberlerde, 21–29 yaş arası kişiler için 3 yılda bir sitoloji (Pap smear) seçeneği; 30–65 yaş arası için ise 5 yılda bir primer HPV testi veya 3 yılda bir sitoloji ya da 5 yılda bir birlikte test (HPV+sitoloji) seçenekleri yer alır. [11]
Bu aralıklar ‘tek doğru’ değildir; kişisel risk, önceki sonuçlar ve sağlık profesyonelinin değerlendirmesiyle takip planı değişebilir. [12] Ancak temel mesaj nettir: düzenli tarama, kanser öncülü değişiklikleri erken yakalama şansı verir. [12]
Türkiye’de Ulusal Tarama Programı Ne Diyor?
Türkiye’de ulusal tarama programında rahim ağzı kanseri taraması, 30–65 yaş arası kadınlara HPV-DNA testi ile 5 yılda bir önerilmektedir. [13] Tarama sonucuna göre gerekli görülen durumlarda ileri değerlendirme ve takip planı yapılır. [13]
Aşağıdaki tablo, uluslararası seçeneklerle Türkiye’deki ulusal programı yan yana görmeniz için hazırlanmıştır. [11] [13]
| Yaş grubu | Tarama seçeneği | Önerilen aralık |
| 21–29 | Sitoloji (Pap smear) | 3 yılda bir. [11] |
| 30–65 | Primer HPV testi | 5 yılda bir. [11] |
| 30–65 | Sitoloji (alternatif) | 3 yılda bir. [11] |
| 30–65 | HPV + sitoloji birlikte (alternatif) | 5 yılda bir. [11] |
| Türkiye 30–65 | HPV-DNA (ulusal program) | 5 yılda bir. [13] |
Tarama Testine Gitmeden Önce Bilinmesi Faydalı 5 Nokta
- Testler, belirti olmasa bile yapılır; amaç erken saptamadır. [12]
- HPV pozitiflik, tek başına ‘kanser’ demek değildir; takip ve gerekiyorsa ileri inceleme gerekir. [12]
- Aşılı kişilerde de tarama önerileri sürer; çünkü aşı tüm HPV tiplerini kapsamaz. [12]
- Tarama aralıkları, önceki sonuçlara göre değişebilir; ‘benimki temizdi, bir daha gerek yok’ genellemesi doğru değildir. [12]
- Tarama, sadece kadınları değil; toplum sağlığını da etkiler, çünkü erken yakalama tedavi yükünü azaltır. [7]
HPV Virüsü Nasıl Tedavi Edilir? Virüs ve Lezyon Ayrımı
HPV enfeksiyonunun kendisini ‘tamamen yok eden’ standart bir tedavi yoktur; klinik yaklaşım çoğunlukla HPV’nin neden olduğu lezyonların yönetimine odaklanır. [15] Bu ayrımı net yapmak gerekir: Virüs ile lezyon aynı şey değildir. [15]
Genital siğiller için çeşitli yöntemler uygulanabilir; bazı siğiller ise bir yıl içinde kendiliğinden kaybolabileceği için, belirli durumlarda izlem de seçenek olabilir. [15] Hangi yaklaşımın uygun olduğu, siğilin yeri, sayısı, kişinin şikayetleri ve hekimin değerlendirmesine göre belirlenir. [15]
Siğil tedavileri lezyonu azaltabilir; ancak HPV’nin bulaştırıcılığını tamamen ortadan kaldırıp kaldırmadığı her zaman net değildir ve siğiller tedaviden sonra tekrar edebilir. [15] Bu nedenle tedavi sonrası takip ve korunma adımları önemini korur. [2]
Genital Siğillerde Kullanılan Başlıca Yaklaşımlar
Genital siğillerin yönetiminde yaygın yaklaşımlar; dondurma (kriyoterapi), yakma/koterizasyon, cerrahi çıkarma ve hekim kontrolünde uygulanan bazı topikal yöntemlerdir. [15] Seçim, lezyonun özelliklerine göre yapılır. [15]
Tedaviye rağmen nüks görülebileceği için, ‘tek seansla bitti’ beklentisi gerçekçi olmayabilir. [2] Tedavi planı, gerekirse birden fazla seansı ve kontrol muayenelerini içerebilir. [15]
Rahim Ağzı Lezyonlarında Yaklaşım
Tarama ve ileri incelemeler sonucunda rahim ağzında kanser öncülü lezyon saptanırsa, lezyonun derecesine göre takip veya çıkarıcı işlemler gündeme gelebilir. [12] Bazı durumlarda rahim ağzının etkilenen kısmının çıkarılması (eksizyon) gibi işlemler uygulanabilir. [12]
Burada hedef, kanser gelişmeden önce sorunlu dokuyu yönetmektir. [12] Bu nedenle düzenli tarama, ‘tedavi’ kadar kritik bir basamaktır. [12]
HPV Virüsünden Nasıl Korunulur? 10 Uygulanabilir Adım
HPV’den korunmada en güçlü yaklaşım, aşıyla birincil korunma ve taramayla ikincil korunmayı birlikte yürütmektir. [6] Ayrıca cinsel davranışlar, kondom kullanımı ve sigaradan uzak durma gibi yaşam tarzı adımları riski azaltabilir. [5]
HPV Aşısı: Ne Kadar Etkili ve Ne Zaman Yapılır?
HPV aşısı, HPV’nin neden olduğu kanserlerin büyük bir kısmını önleme potansiyeline sahiptir. CDC, HPV aşılamasının HPV’nin neden olduğu kanserlerin %90’dan fazlasını önleyebileceğini belirtir. [14]
Aşı, en iyi etkiyi HPV ile karşılaşmadan önce yapıldığında gösterir; bu nedenle rutin öneri 11–12 yaş civarıdır ve 9 yaşından itibaren başlanabilir. [8]
Doz şeması yaşa göre nettir: 9–14 yaş arasında genellikle 2 doz (0 ve 6–12. ay); 15 yaş ve üzeri ya da bağışıklığı baskılanmış kişilerde 3 doz (0, 1–2. ay ve 6. ay) önerilir. [8]
27–45 yaş aralığında aşı, herkes için rutin olarak önerilmez; bazı kişilerde bireysel risk ve olası fayda konuşularak karar verilebilir. [10] Bu yaş aralığında faydanın daha sınırlı olmasının nedeni, birçok yetişkinde HPV ile karşılaşmış olma olasılığının yüksek olmasıdır. [10]
HPV Aşısını Kimler Ertelemeli veya Yaptırmamalı?
HPV aşısı, daha önce aşı dozuna veya aşı bileşenlerinden birine karşı ciddi alerjik reaksiyon geçiren kişilerde uygulanmamalıdır. [8]
Hamilelikte HPV aşısı önerilmez; hamile olduğu bilinen kişiler aşı serisine doğum sonrasına ertelemelidir. [8] Hamilelik testi yapmadan aşıya başlamak genellikle gerekli görülmez. [8]
Orta-ağır akut hastalık durumunda ise aşı genellikle iyileşme sonrasına ertelenir. [8]
Aşının Yan Etkileri ve Güvenliği Hakkında Net Bilgiler
HPV aşıları geniş popülasyonlarda uzun yıllardır izlenmektedir ve güvenlik izlemi devam etmektedir. [8] En sık görülen yan etkiler enjeksiyon yerinde ağrı, kızarıklık veya şişlik gibi lokal reaksiyonlardır. [8]
Dünya Sağlık Örgütü’nün aşı güvenliği komitesi, HPV aşılarının güvenli olduğuna dair güçlü kanıtlar bulunduğunu ve aşıların fayda–risk dengesinin fayda lehine olduğunu vurgular. [9]
Korunma İçin 10 Net Adım
- Aşı yaşına uygunsanız HPV aşısını sağlık profesyoneliyle planlayın. [8]
- Rahim ağzı taramasını (HPV testi/Pap smear) yaşınıza ve ulusal programa göre aksatmayın. [13]
- Kondomu her cinsel ilişkide doğru şekilde kullanın; riskin azaldığını ama sıfırlanmadığını bilin. [10]
- Partner sayısını azaltın ve mümkünse karşılıklı tek eşliliği tercih edin. [10]
- Yeni veya olağan dışı genital lezyon, siğil ya da yara fark ederseniz değerlendirme alın. [2]
- Sigara kullanıyorsanız bırakma desteği alın; sigara kalıcılık ve kanser riskini artırabilir. [5]
- Bağışıklığı baskılayan bir durumunuz varsa (örneğin HIV), takip planını daha yakından sürdürün. [5]
- Düzenli sağlık kontrollerini ertelemeyin; ‘belirti yoksa gerek yok’ düşüncesi HPV’de sık yanıltır. [12]
- Siğil tedavisi görüyorsanız nüks olabileceğini bilip kontrolleri aksatmayın. [15]
- HPV tanısı ilişki içi ‘sadakatsizlik kanıtı’ değildir; enfeksiyon yıllar sonra bile ortaya çıkabileceğinden bu konuda sakin ve bilgili iletişim kurun. [10]
HPV Virüsü Hakkında Sık Karıştırılan 8 Nokta
- HPV sadece kadınlarda görülmez; erkeklerde de sık görülür ve bazı kanserlerle ilişkilidir. [10]
- HPV pozitiflik, kanser teşhisi değildir; çoğu enfeksiyon kendiliğinden temizlenir. [1]
- Genital siğil yapan tipler genellikle kanser yapmaz. [10]
- Siğil yokken de bulaş olabilir. [2]
- Kondom riski azaltır ama tamamen kaldırmaz. [10]
- Aşı olduktan sonra da tarama önerileri sürer. [12]
- HPV için rutin ‘kan testi’ yoktur; testler bölgeden örnek alınarak yapılır. [12]
- HPV’nin ne zaman ve kimden geçtiğini kesin olarak söylemek çoğu zaman mümkün değildir. [10]
HPV Virüsü İçin Hızlı Rehber: Tip, Belirti, Risk
Aşağıdaki tablo, HPV’nin pratikte en çok merak edilen kısmını tek bakışta özetler: Hangi tipler siğille daha çok ilişkilidir, hangileri kanser riski taşır ve hangi yaklaşım önemlidir. [3]
| Durum | Ne anlama gelir? | Sık görülen örnek | İlk yapılacak |
| HPV pozitif (yüksek risk) | Rahim ağzında yüksek riskli HPV DNA’sı saptanmıştır. | HPV 16/18 dışı yüksek riskli tipler. [12] | Takip planına göre kontrol veya kolposkopi. [12] |
| HPV 16 veya 18 pozitif | Bazı rehberlerde daha yakın izlem gerektirebilir. | Tip 16/18. [3] | Hekimin yönlendirdiği risk temelli takip. [12] |
| Genital siğil | Çoğunlukla düşük riskli HPV tipleriyle ilişkilidir. | Karnabahar benzeri kabarıklık. [2] | Değerlendirme; uygun tedavi veya izlem. [15] |
| Tarama düzenli | Belirti olmasa bile erken yakalama şansı artar. | 5 yılda bir HPV testi gibi. [11] | Randevuları aksatmamak. [13] |
HPV Testi Pozitif Çıkarsa Ne Anlama Gelir?
HPV testinin pozitif çıkması, rahim ağzında yüksek riskli HPV tiplerinden en az birinin DNA’sının saptandığı anlamına gelir. [12] Bu sonuç, kanser teşhisi değildir; çoğu kişide enfeksiyon zamanla kaybolabilir. [1]
Pozitif sonucun önemi, ‘hangi risk düzeyinde takip’ gerektiğidir. Rehberler, HPV tipi (örneğin 16/18 gibi), eşlik eden sitoloji sonucu ve önceki test geçmişine göre risk temelli takip önermektedir. [12]
Bazı durumlarda yalnızca belirli bir süre sonra tekrar test yapılması yeterli olabilir; bazı durumlarda ise kolposkopi gibi ileri değerlendirme gerekebilir. [12] Bu nedenle sonuçlar, tek başına değil; bütün tarama geçmişiyle birlikte yorumlanmalıdır. [12]
Pozitif Sonuçla Karşılaşınca 7 Adımlık Yol Haritası
- Sonuç raporundaki ifadeleri okuyun: ‘yüksek riskli HPV’ mi, tip bilgisi var mı, sitoloji sonucu ne? [12]
- Panik yapmayın: HPV çok yaygındır ve pozitiflik tek başına kanser demek değildir. [1]
- Hekimin önerdiği aralıklarda kontrol testlerini aksatmayın; asıl farkı takip yaratır. [12]
- Sigara kullanıyorsanız bırakmayı planlayın; kalıcılık ve kanser riski açısından olumsuz bir etkendir. [5]
- Bağışıklığı etkileyen bir hastalığınız veya tedaviniz varsa bunu mutlaka paylaşın. [5]
- Tarama ve takip sürerken cinsel yaşam konusunda kondomla risk azaltmayı devam ettirin. [10]
- Yeni bir belirti (ilişki sonrası kanama, geçmeyen akıntı, belirgin ağrı) olursa randevuyu beklemeden değerlendirme alın. [5]
HPV Taramasında Yeni Yaklaşımlar: Kendi Örneğini Alma Seçeneği
Tarama programlarının en büyük sorunu, taramaya hiç gitmeyen veya düzensiz giden kişilere ulaşmaktır. [6] Bu nedenle son yıllarda, kişinin kendi vajinal örneğini alabilmesini sağlayan ‘self-sampling’ yaklaşımı daha çok konuşulmaktadır. [16]
ABD’de görevli koruyucu hizmetler kurulunun taslak önerisinde, 30–65 yaş arası kişiler için ‘kendin topladığın veya klinisyen tarafından alınan’ HPV testinin 5 yılda bir uygulanabileceği belirtilmiştir. [11]
Dünya Sağlık Örgütü de, tarama hizmetlerinde ek bir seçenek olarak HPV self-sampling’in erişimi artırabileceğini ve uygun koşullarda sunulabileceğini ifade eder. [16] Buradaki kritik nokta, pozitif sonuç çıktığında takip ve tedavi yoluna kişinin mutlaka bağlanmasıdır. [6]
HPV Virüsü ve Gebelik: Anne Adayları Neleri Bilmelidir?
HPV enfeksiyonu gebelikte ‘ilk kez’ ortaya çıkabilir veya önceden var olan enfeksiyon gebelikte daha belirgin hale gelebilir. [15] Genital siğiller, gebelikte büyüyebilir veya daha kolay kanayabilir; bu durum mutlaka değerlendirilmelidir. [15]
HPV’nin doğum sırasında bebeğe geçmesi nadirdir; bazı özel durumlarda bebeğin solunum yolunda siğil benzeri sorunlara yol açabilir. [15] Ancak CDC’nin kılavuzlarında, yalnızca HPV varlığı nedeniyle sezaryenin rutin olarak önerilmediği vurgulanır; doğum şekli kararında klinik durum belirleyicidir. [15]
Gebelikte HPV aşısı önerilmez ve aşı serisi doğum sonrasına ertelenir. [8] Gebe olduğunu bilmeden yapılan dozlarda ise, eldeki veriler büyük bir risk artışı göstermemiş olsa da izlem önerilir. [8]
Rahim Ağzı İşlemleri, Doğurganlık ve Erken Doğum Riski
HPV’nin kendisi doğrudan ‘kısırlık yapar’ şeklinde genellenemez; asıl tartışma, rahim ağzındaki prekanser lezyonların tedavisi için yapılan bazı işlemlerin gebelik sonuçlarına etkisidir. [15]
Cochrane derlemesi, rahim ağzındaki prekanser lezyonlar için yapılan konservatif tedavilerden sonra bazı olumsuz obstetrik sonuçların (örneğin erken doğum) riskinde artış olabileceğini bildirmektedir. [18] Risk, uygulanan yönteme ve çıkarılan doku miktarına göre değişebilir. [18]
Bu nedenle hekiminizin, lezyonun derecesine göre ‘takip mi, işlem mi?’ kararını verirken hem kanserden korunma faydasını hem de olası gebelik risklerini dengelemesi amaçlanır. [12] Eğer yakın zamanda gebelik planı varsa bunu takip eden ekiple paylaşmak önemlidir. [18]
Partner, İlişki ve Psikolojik Yük: Gerçekçi Bir Çerçeve
HPV tanısı birçok kişide kaygı ve suçluluk duygusu yaratabilir; ancak HPV’nin çok yaygın olması ve yıllarca belirti vermeden kalabilmesi, ‘kimden geçtiğini’ kesinleştirmeyi çoğu zaman imkânsız kılar. [10]
Bu nedenle HPV, ilişki içinde tek başına güven veya sadakat göstergesi gibi ele alınmamalıdır. [10] Daha doğru yaklaşım, birlikte risk azaltma ve tarama planına odaklanmaktır. [12]
Partnerle Konuşma İçin 5 Net Cümle Önerisi
- “HPV çok yaygın; çoğu kişi belirti vermeden taşıyabiliyor.” [10]
- “Pozitif sonuç kanser demek değil; düzenli takip önemli.” [12]
- “Kondom riski azaltıyor; birlikte daha dikkatli olabiliriz.” [10]
- “Aşı uygun yaştaysa, korunma için mantıklı bir seçenek.” [8]
- “Bunu kişisel bir suçlama konusu yapmadan, sağlık planı olarak ele alalım.” [10]
Ağız ve Boğazda HPV: Neden Önemli, Nasıl İzlenir?
HPV, ağız ve boğaz bölgesinde de kalıcı olabilen enfeksiyonlara yol açabilir ve bazı orofarenks kanserleriyle ilişkilidir. [4] Bu kanserler genellikle yıllar içinde gelişir ve HPV dışında birçok risk faktörü de bulunabilir. [4]
Orofarenks kanserleri için rahim ağzındaki gibi rutin bir tarama testi yaygın değildir; bu nedenle uzun süren belirtiler olduğunda erken değerlendirme önem kazanır. [4] Aşı, HPV’nin neden olduğu bazı baş-boyun kanserlerine giden enfeksiyonların önlenmesinde de rol oynayabilir. [14]
HPV Aşısının Etkililiği: Kanıtlar Ne Söylüyor?
HPV aşılarının etkililiği, uzun dönemli gözlemsel çalışmalar ve sistematik derlemelerle değerlendirilmiştir. [17] Cochrane’in geniş kapsamlı değerlendirmesi, HPV aşılarının özellikle HPV ile karşılaşmadan önce aşılanan kişilerde rahim ağzı kanseri ve prekanser lezyonları riskini anlamlı biçimde azalttığını raporlamaktadır. [17]
CDC’nin izleme verileri de, aşılamanın yaygınlaştığı topluluklarda genital siğillerin ve rahim ağzı prekanserlerinin azaldığını göstermektedir. [14] Bu bulgular, aşının ‘sadece siğil’ değil, kanser önleme hedefi olan bir koruyucu girişim olduğunu destekler. [14]
Genital Dışı HPV: El, Ayak ve Cilt Siğilleri Aynı mı?
Günlük dilde ‘HPV’ denince çoğu kişi genital HPV’yi düşünür; ancak HPV ailesi, el ve ayak siğilleri gibi cilt siğillerine yol açan tipleri de içerir. [3] Bu siğiller genellikle farklı HPV tipleriyle ilişkilidir ve bulaş yolu da çoğunlukla cilt temasıyla, özellikle küçük çatlaklardan girişle olur. [3]
El-parmaklarda görülen ‘yaygın siğil’ veya ayak tabanındaki ‘plantar siğil’ gibi tablolar, çoğu zaman cinsel yolla bulaşan genital HPV tipleriyle aynı değildir. [3] Bu ayrım önemlidir; çünkü ‘el siğilim var, kesin genital HPV var’ gibi bir çıkarım doğru değildir. [3]
Yine de ortak nokta şudur: HPV’nin hangi bölgede sorun çıkaracağı, virüs tipine ve virüsün yerleştiği dokuya göre değişir. [3] Genital bölgedeki lezyonlar farklı bir değerlendirme ve takip gerektirirken, cilt siğilleri çoğu zaman dermatolojik yaklaşımla yönetilir. [15]
HPV Virüsü Testleri Nasıl Çalışır? HPV DNA, Sitoloji ve Tip Tayini
Tarama ve tanıda sık duyulan iki kavram vardır: HPV DNA testi ve sitoloji (Pap smear). [12] HPV DNA testi, rahim ağzından alınan örnekte yüksek riskli HPV varlığını ve bazı testlerde HPV tipini saptamaya çalışır. [12]
Sitoloji ise rahim ağzından alınan hücrelerin mikroskop altında değerlendirilmesine dayanır ve hücrelerde ‘anormal değişiklik’ olup olmadığını gösterir. [12] Bu iki test farklı şeyleri ölçtüğü için bazen birlikte, bazen tek başına kullanılabilir. [11]
Bazı tarama stratejileri ‘primer HPV testi’ yaklaşımını benimser; yani ilk basamak test HPV olur, pozitifse sitoloji veya tip tayini gibi ek adımlar planlanır. [11] Diğer stratejilerde ise sitoloji ilk basamaktır. [11]
Sizin için pratik mesaj şudur: Hangi testin, hangi aralıkla uygun olduğu; yaş, önceki test sonuçları ve ülkenizdeki tarama programına göre belirlenir. [13] Bu nedenle ‘internette şu test daha iyi’ tartışmalarından çok, size önerilen tarama planına bağlı kalmak daha değerlidir. [12]
HPV Virüsü Pozitifken Cinsel Yaşam: Risk Azaltma Mantığı
HPV pozitifliği olan kişilerde en çok merak edilen konulardan biri, cinsel yaşamın nasıl yönetileceğidir. [10] Burada ‘mutlak yasaklar’ yerine, risk azaltma mantığı daha gerçekçidir. [10]
Birincisi, kondom kullanımı bulaş riskini azaltabilir ama tamamen ortadan kaldırmaz. [10] İkincisi, aktif lezyon (siğil, açık yara, kanayan alan) varken sürtünme ve tahriş, rahatsızlığı artırabilir; bu tür durumlarda değerlendirme ve uygun yaklaşım önerilir. [15]
Üçüncüsü, partnerinizin aşı yaşı uygunsa aşı hakkında bilgi almak mantıklı olabilir; bu, ilişki içinde uzun vadeli risk azaltımının bir parçasıdır. [8] Dördüncüsü, düzenli tarama ve takip, cinsel yaşamdan bağımsız olarak sürdürülmelidir. [12]
Bağışıklık Sistemi HPV’yi Nasıl Etkiler?
HPV’nin büyük bölümünün kendiliğinden temizlenebilmesi, bağışıklık sisteminin bu virüsü çoğu kişide kontrol edebildiğini gösterir. [1] Bu nedenle ‘HPV çıktı, ömür boyu bende kalacak’ düşüncesi her zaman doğru değildir. [1]
Buna karşılık bağışıklığı baskılayan durumlar (örneğin HIV enfeksiyonu veya organ nakli sonrası bağışıklık baskılayıcı tedaviler) HPV’nin kalıcılığını ve tekrarlama olasılığını artırabilir. [5] Bu grupta hem lezyonların yönetimi hem de takip planı daha yakından yapılabilir. [5]
Bağışıklık açısından en pratik ve kanıtlı adımlar; sigaradan uzak durmak, düzenli taramayı aksatmamak ve aşı uygunluğunu değerlendirmektir. [5] [8]
Ne Zaman Değerlendirme Alınmalı? Geciktirmemek Gereken Durumlar
HPV çoğu kişide belirti vermese de bazı bulgular gecikmeden değerlendirme gerektirir. [12] Özellikle rahim ağzı hastalıkları belirti vermeden ilerleyebileceği için, tarama randevularını geciktirmemek en önemli adımdır. [13]
Aşağıdaki durumlarda beklemek yerine değerlendirme almak daha doğru olur. [5]
- İlişki sonrası kanama veya açıklanamayan ara kanama. [5]
- Kötü kokulu veya alışılmadık vajinal akıntı, geçmeyen pelvik ağrı. [5]
- Genital bölgede hızla büyüyen, kanayan, ağrıyan veya şekil değiştiren lezyon. [15]
- Anüs çevresinde sürekli kaşıntı, kanama veya ele gelen kitle. [4]
- Ağız içinde iki haftadan uzun süren yara, kitle, tek taraflı boğaz ağrısı veya ses kısıklığı. [4]
Kaynaklar
- [1] CDC – About HPV. https://www.cdc.gov/hpv/about/index.html
- [2] CDC – About Genital HPV Infection. https://www.cdc.gov/sti/about/about-genital-hpv-infection.html
- [3] CDC – Pink Book, Chapter 11: Human Papillomavirus. https://www.cdc.gov/pinkbook/hcp/table-of-contents/chapter-11-human-papillomavirus.html
- [4] National Cancer Institute – HPV and Cancer. https://www.cancer.gov/about-cancer/causes-prevention/risk/infectious-agents/hpv-and-cancer
- [5] National Cancer Institute – Cervical Cancer: Causes, Risk Factors, and Prevention. https://www.cancer.gov/types/cervical/causes-risk-prevention
- [6] WHO – Human papillomavirus (HPV) and cervical cancer (Fact sheet). https://www.who.int/news-room/fact-sheets/detail/human-papillomavirus-(hpv)-and-cervical-cancer
- [7] WHO – Cervical cancer (Fact sheet). https://www.who.int/news-room/fact-sheets/detail/cervical-cancer
- [8] CDC – HPV Vaccine Recommendations (HCP). https://www.cdc.gov/hpv/hcp/vaccination-considerations/index.html
- [9] WHO – GACVS: Human papillomavirus vaccines (safety). https://www.who.int/groups/global-advisory-committee-on-vaccine-safety/topics/human-papillomavirus-vaccines
- [10] CDC – HPV and Men (Fact sheet). https://files.givewell.org/files/DWDA%202009/Interventions/voluntary_male_medical_circumcision/Centers_for_Disease_Control_and_Prevention-HPV_and_Men_Factsheet-2012.pdf
- [11] U.S. Preventive Services Task Force – Draft Recommendation: Cervical Cancer Screening. https://www.uspreventiveservicestaskforce.org/uspstf/draft-recommendation/cervical-cancer-screening-adults-adolescents
- [12] National Cancer Institute – Cervical Cancer Screening. https://www.cancer.gov/types/cervical/screening
- [13] T.C. Sağlık Bakanlığı / HSGM – Dünya Kanser Günü (tarama bilgisi). https://hsgm.saglik.gov.tr/tr/haberler-kanser/4-subat-duenya-kanser-guenue.html
- [14] CDC – HPV Vaccination (overview). https://www.cdc.gov/hpv/vaccines/index.html
- [15] CDC – STI Treatment Guidelines: Anogenital Warts. https://www.cdc.gov/std/treatment-guidelines/anogenital-warts.htm
- [16] WHO – Self-sampling for HPV testing (Publication WHO-SRH-23.1). https://www.who.int/publications/i/item/WHO-SRH-23.1
- [17] Cochrane – HPV vaccines prevent cervical cancer and its precursors (CD009069). https://www.cochrane.org/CD009069/INFECTN_human-papillomavirus-vaccines-prevent-cervical-cancer-and-its-precursors
- [18] Cochrane – Obstetric outcomes after conservative treatment for cervical intraepithelial lesions (CD012847). https://www.cochrane.org/evidence/CD012847_obstetric-outcomes-after-conservative-treatment-cervical-intraepithelial-lesions
...
Yasal Uyarı ve Sorumluluk Reddi: Bu blogda yer alan tüm içerikler yalnızca genel bilgilendirme amaçlıdır ve yayınlandığı tarihteki mevcut bilimsel verilere dayanarak hazırlanmıştır. Söz konusu bilgiler, profesyonel tıbbi tavsiye, teşhis veya tedavi yerine geçmez. Sağlığınızla ilgili herhangi bir soru, endişe veya ihtiyaç durumunda, lütfen bir doktora ya da yetkin bir sağlık kuruluşuna başvurunuz. Bu blogda sunulan bilgilerin kullanımı tamamen okuyucunun sorumluluğundadır. Blog sahibi, yazarlar veya bağlı kuruluşlar, bu içeriklerin doğruluğu, güncelliği veya eksiksizliği konusunda herhangi bir garanti vermez ve bu bilgilerin kullanımından kaynaklanabilecek doğrudan veya dolaylı herhangi bir zarar veya kayıptan sorumlu tutulamaz. Sağlık durumunuza ilişkin kararlar almadan önce, mutlaka bir sağlık uzmanına danışmanız gerektiğini unutmayınız. Bu blog, tıbbi bir hizmet sunmamakta olup yalnızca bilgilendirme amacı taşımaktadır.



















 Housing Filtre Setleri
Housing Filtre Setleri Arıtma Cihazı Filtre Setleri
Arıtma Cihazı Filtre Setleri Duş Filtreleri
Duş Filtreleri Housing Filtreler
Housing Filtreler Membran Filtreler
Membran Filtreler UV Filtreler
UV Filtreler Yıkanabilir Filtreler
Yıkanabilir Filtreler Analiz Cihazları
Analiz Cihazları Basınç Ayarlayıcılar
Basınç Ayarlayıcılar Çekvalfler
Çekvalfler Clipsler
Clipsler Fittingsler
Fittingsler Hortum
Hortum Housing Anahtarları
Housing Anahtarları Housingler
Housingler Musluk
Musluk Pompa
Pompa Su Analiz Kitleri ve Cihazları
Su Analiz Kitleri ve Cihazları Switchler & Solenoid Valfler
Switchler & Solenoid Valfler Tank
Tank Valfler
Valfler
 Aktif Karbon Filtreleri
Aktif Karbon Filtreleri Arsenik Arıtma Sistemleri
Arsenik Arıtma Sistemleri Biyolojik Arıtım Sistemleri
Biyolojik Arıtım Sistemleri Elektrodeiyonizasyon Sistemleri
Elektrodeiyonizasyon Sistemleri Endüstriyel Ekipmanlar
Endüstriyel Ekipmanlar Gri Su Arıtma Sistemleri
Gri Su Arıtma Sistemleri MBR Arıtım Sistemleri
MBR Arıtım Sistemleri Ultrafiltrasyon Sistemleri
Ultrafiltrasyon Sistemleri Yumuşatma Sistemleri
Yumuşatma Sistemleri