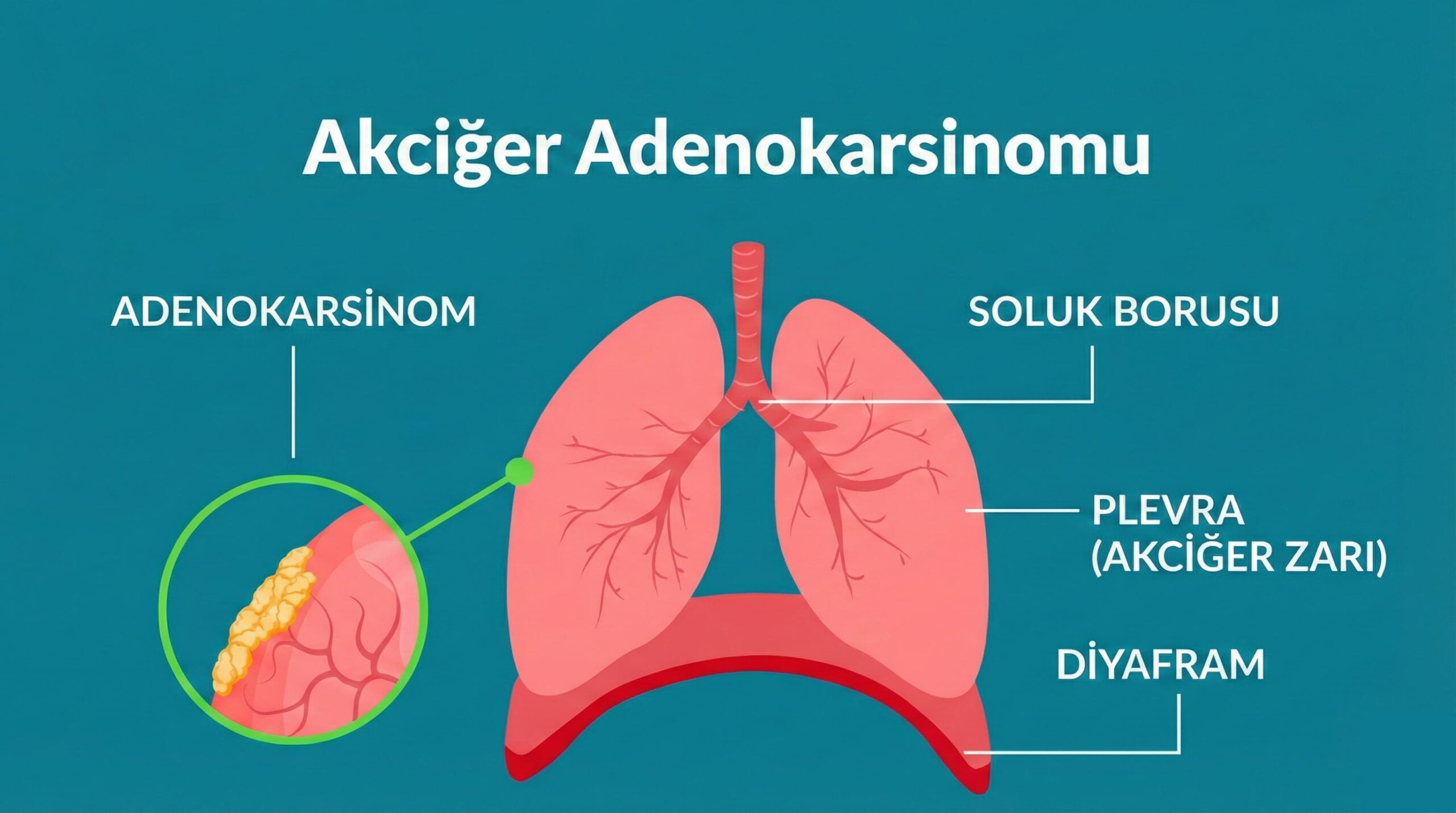
Adenokarsinom Nedir? Belirtiler, Tanı ve Tedavi
Adenokarsinom, salgı yapan (glandüler) hücrelerden gelişen kötü huylu tümörlerin genel adıdır. Salgı üreten hücreler vücudun pek çok yerinde bulunduğu için adenokarsinom; akciğer, kolon-rektum, mide, pankreas, meme ve prostat gibi farklı organlarda görülebilir. Bu geniş yelpaze, “adenokarsinom” tanısının tek başına her şeyi anlatmadığı; organın, evrenin ve tümörün biyolojisinin birlikte değerlendirilmesi gerektiği anlamına gelir.[1] [16]
- Adenokarsinomun Kökeni: Salgı Yapan Epitel Hücreleri
- Adenokarsinomun Görüldüğü Başlıca Organlar
- Adenokarsinom Belirtileri: Genel Bulgular ve Organa Özgü İşaretler
- Belirtilere Göre Adenokarsinom Şüphesi ve İlk Değerlendirme Adımı
- Adenokarsinom Riskini Artırabilen Etkenler
- Adenokarsinom Tanı Yöntemleri: Adım Adım Yaklaşım
- Evreleme ve TNM: Tedavinin Rotasını Belirleyen Harita
- Adenokarsinom Nasıl Yayılır? Metastaz Mantığı
- Adenokarsinom Tedavisi: Cerrahi, Radyoterapi ve Sistemik Yaklaşımlar
- Erken Teşhisin Önemi ve Tarama Takvimi
- Kanser Taramaları İçin Yaş Aralığı ve Önerilen Sıklık (Ortalama Risk)
- Adenokarsinom Riskini Azaltmak İçin Net ve Ölçülebilir Adımlar
- Tanı Sonrası Süreci Yönetmek: Hazırlık ve Takip
- Adenokarsinom Hakkında Sık Sorulan Sorular
Adenokarsinom hakkında doğru ve anlaşılır bilgi, iki kritik noktaya hizmet eder: Birincisi, uzun süren veya açıklanamayan belirtileri erken fark etmeyi kolaylaştırır. İkincisi, tarama testleri ve risk azaltma adımlarını zamanında uygulamaya yardımcı olur. Özellikle bazı kanserler erken dönemde belirti vermeyebildiği için, belirti çıkmadan yapılan taramalar ve risk yönetimi yaklaşımı önemli bir avantaj sağlayabilir. [7] [13] [12]
Bu yazıda adenokarsinomun hücresel kökenini, hangi organlarda daha sık görüldüğünü, belirtileri, tanı basamaklarını, TNM evreleme mantığını, tedavi seçeneklerini ve korunma için net bir planı kapsamlı biçimde ele alacağız. Anlatım; güvenilir kurumlar ve güncel kılavuzlar temel alınarak hazırlanmıştır. [7] [15] [4] [5] [6]
Adenokarsinomun Kökeni: Salgı Yapan Epitel Hücreleri
Vücudumuzun iç ve dış yüzeylerini kaplayan epitel dokular, yalnızca “örtü” görevi görmez; aynı zamanda mukus, enzim ve hormon gibi maddeleri üreten salgı hücrelerini de barındırır. Adenokarsinom, bu salgı hücrelerinin bulunduğu epitel dokudan gelişen karsinomların bir alt tipidir. Kısacası adenokarsinom; “salgı yapan epitel hücrelerinden kaynaklanan kanser” demektir. [1] [16]
Adenokarsinom Nasıl Başlar? Displazi ve İnvazyon Mantığı
Kanser gelişimi çoğu zaman tek bir anda olmaz. Hücreler, zaman içinde biriken genetik değişiklikler nedeniyle önce kontrolü gevşetir, sonra doku mimarisinde bozulmalar başlar. Sindirim sistemi gibi bazı organlarda “öncül lezyonlar” veya “prekanseröz değişiklikler” yıllar içinde ilerleyebilir. Kritik eşik, kanser hücrelerinin bulunduğu tabakayı aşarak çevre dokuya yayılmasıdır; buna invazyon denir. İnvazyon başladığında, tümörün lenf kanalları ve damarlar yoluyla uzak bölgelere yayılma ihtimali artar. [7]
Diferansiyasyon ve Derece: Patoloji Raporundaki İpucu
Patoloji raporlarında geçen “derece” (grade), kanser hücrelerinin mikroskop altında normal dokuya ne kadar benzediğini ifade eder. Hücreler normal yapıya daha yakınsa iyi diferansiye, benzerlik azaldıkça daha düşük diferansiyasyon düzeyinde kabul edilir. Derece bilgisi, bazı kanserlerde olası davranış hakkında fikir verebilir; ancak tek başına prognozu belirlemez. Evre, lenf nodu durumu ve moleküler özellikler çoğu zaman daha belirleyicidir. [7]
Adenokarsinomun Görüldüğü Başlıca Organlar
Adenokarsinom bir “yer” değil, bir “hücre kökeni” tanımıdır. Bu yüzden organlara göre farklı isimlerle anılsa da temelde salgı yapan epitel hücrelerinden gelişir. Aşağıdaki alt başlıklar, klinikte daha sık karşılaşılan organları ve pratikte dikkat edilmesi gereken noktaları özetler.[16]
Akciğer Adenokarsinomu: Merkezi Olmayan Yerleşim ve Sessiz Başlangıç
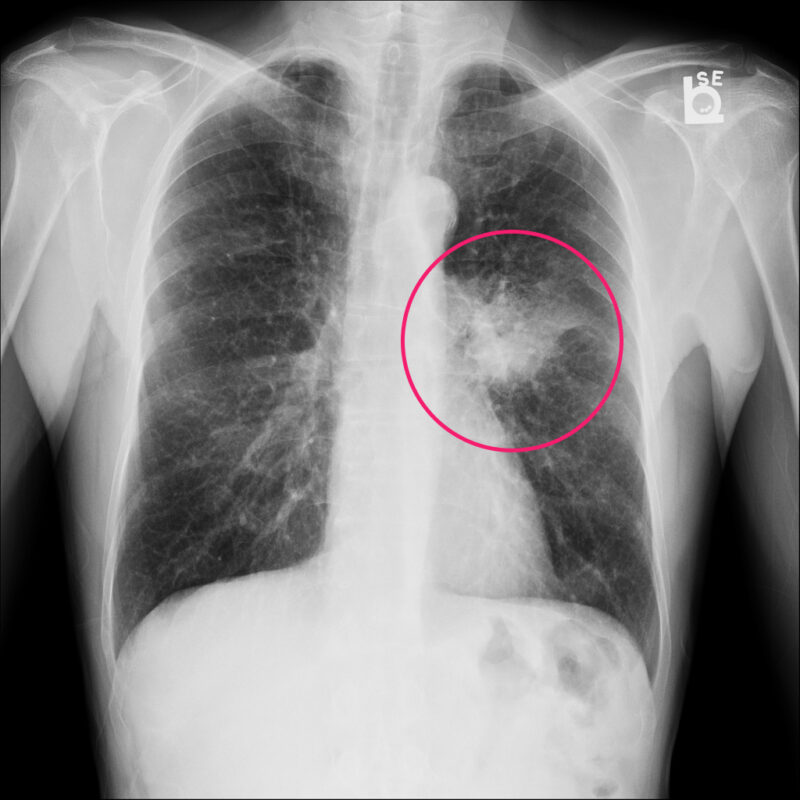
Akciğer adenokarsinomu, akciğer dokusunun daha dış bölgelerinde gelişebildiği için bir süre belirti vermeden büyüyebilir. Sigara, akciğer kanseri için en güçlü risklerden biridir; ancak hiç sigara içmemiş kişilerde de akciğer adenokarsinomu görülebilir. Uzun süren öksürük, nefes darlığı, göğüs ağrısı ve kanlı balgam gibi bulgular ciddiye alınmalı; özellikle sigara öyküsü veya mesleki maruziyet varsa değerlendirme geciktirilmemelidir.[2] [5] [16]
Kolon ve Rektum Adenokarsinomu: Polipten Kansere Giden Yol
Kolon ve rektum kanserlerinin önemli bir kısmı adenokarsinom tipindedir. Birçok vakada süreç, zaman içinde büyüyen poliplerden başlayabilir; bu da taramayı çok değerli kılar. Belirti yokken yapılan tarama testleri, hem erken tanı hem de bazı poliplerin çıkarılması yoluyla riskin azaltılmasına katkı verebilir. Dışkıda kan, açıklanamayan kansızlık ve bağırsak alışkanlığında kalıcı değişiklikler ise tanıya götüren güçlü uyarılardır. [13]
Mide Adenokarsinomu: H. pylori ve Kronik İltihap İlişkisi
Mide adenokarsinomunda risk faktörleri arasında kronik Helicobacter pylori enfeksiyonu öne çıkar. Uluslararası kanser otoriteleri, H. pylori’yi insanlarda kanserojen olarak sınıflandırmıştır. Süregelen hazımsızlık, hızlı doyma, iştahsızlık, kilo kaybı, dışkıda gizli kan veya kansızlık gibi bulgular; özellikle riskli kişilerde endoskopik değerlendirme ihtiyacını artırabilir. [3]
Pankreas Adenokarsinomu: Derin Yerleşim, Geç Belirti
Pankreas, karın içinde derin yerleşimli bir organdır. Bu nedenle küçük tümörler uzun süre belirti vermeyebilir. Sarılık, üst karın-sırt ağrısı, hızlı kilo kaybı ve iştahsızlık gibi bulgular ortaya çıktığında, tanı için genellikle ileri görüntüleme yöntemleri gerekir. Sigara ve obezite gibi yaşam tarzı faktörleri, pankreas kanseri risk yönetiminde sık vurgulanan alanlardandır. [2] [16]
Meme Adenokarsinomu: Kitle Farkındalığı ve Düzenli Tarama
Meme dokusunda süt kanalları ve süt bezleri, glandüler yapıların yoğun olduğu alanlardır. Bu yüzden meme kanserlerinin önemli bir kısmı adenokarsinom özellikleri gösterir. Memede ele gelen kitle, ciltte çekilme, meme başında akıntı veya koltuk altında ele gelen şişlik gibi bulgular değerlendirilmelidir. Ortalama riskli kadınlarda mamografi taramasının hangi yaşlarda ve hangi aralıkla yapılacağına dair güncel kılavuz önerileri mevcuttur. [4] [12]
Prostat Adenokarsinomu: Tarama Kararı Neden Kişiye Özel?
Prostat kanserlerinin büyük kısmı adenokarsinom tipindedir. Erken evrelerde belirti vermemesi mümkündür; belirtiler ortaya çıktığında ise idrar yakınmaları öne çıkabilir. PSA ile tarama konusunda yaklaşım, olası yarar ve zararları tartarak bireysel karar vermeye dayanır. Kılavuzlar, belirli yaş gruplarında ortak karar sürecini özellikle vurgular. [6] [14]
Daha Az Sık Görülen Bölgeler
Adenokarsinom; yemek borusu, safra yolları, rahim iç tabakası gibi glandüler özellik gösteren farklı dokularda da gelişebilir. Bu yazının odak noktası en sık görülen bölgeler olsa da temel prensip değişmez: Tümörün yeri, belirtileri ve tedavi planını şekillendirir. [16]
Adenokarsinom Belirtileri: Genel Bulgular ve Organa Özgü İşaretler
Adenokarsinom belirtileri tek bir listeyle tam anlatılamaz; çünkü belirti, tümörün bulunduğu organın işlevine göre şekillenir. Yine de iki ana grup vardır: genel belirtiler (tüm vücudu etkileyen bulgular) ve organın çalışmasını bozduğunda ortaya çıkan yerel belirtiler. Belirtiler uzun sürüyorsa veya giderek artıyorsa değerlendirme ertelenmemelidir. [16]
Genel Belirtiler
- İstemsiz kilo kaybı ve iştahsızlık
- Sürekli yorgunluk, halsizlik, günlük işlerde zorlanma
- Geçmeyen veya giderek artan ağrı
- Açıklanamayan ateş veya gece terlemesi (her zaman görülmez)
- Kansızlığa bağlı çabuk yorulma ve nefes nefese kalma
Organa Özgü Belirtiler
- Akciğer: Uzun süren öksürük, nefes darlığı, kanlı balgam
- Kolon-rektum: Dışkıda kan, kabızlık/ishal değişimi, karın ağrısı, kansızlık
- Mide: Hızlı doyma, hazımsızlık, bulantı, kilo kaybı, kansızlık
- Pankreas: Sarılık, karın-sırt ağrısı, kilo kaybı, sindirim sorunları
- Meme: Ele gelen kitle, ciltte çekilme, meme başı akıntısı
- Prostat: İdrar yapmada zorlanma, gece sık idrara kalkma, idrarda kan
Acil değerlendirme gerektirebilecek durumlar arasında; belirgin kanama (kanlı balgam veya dışkıda yoğun kan), hızla artan sarılık, şiddetli göğüs ağrısı, yeni gelişen belirgin nefes darlığı ve dayanılmaz karın ağrısı sayılabilir. Bu bulgular kanser dışında farklı acil durumlarla da ilişkili olabileceğinden, gecikmeden sağlık hizmetine başvurmak gerekir. [16]
Belirtilere Göre Adenokarsinom Şüphesi ve İlk Değerlendirme Adımı
| Belirti / Bulgular | Daha Sık Düşündüren Organlar | Pratik İlk Adım |
| Kanlı balgam | Akciğer | Göğüs hastalıkları değerlendirmesi ve görüntüleme |
| Dışkıda kan | Kolon-rektum | Kolorektal tarama/tanı için hekim planı |
| Sarılık | Pankreas / Safra yolları | Hızlı değerlendirme ve görüntüleme |
| Memede ele gelen kitle | Meme | Görüntüleme ve gerekirse biyopsi |
| İdrarda kan | Üriner sistem / Prostat | Ürolojik değerlendirme |
| Hızlı doyma + kilo kaybı | Mide | Gastroenteroloji değerlendirmesi ve endoskopi planı |
Adenokarsinom Riskini Artırabilen Etkenler
Adenokarsinomun gelişiminde genetik yatkınlık, yaşlanma ile biriken hasarlar ve çevresel faktörler birlikte rol oynar. Bazı riskler değiştirilemez (yaş gibi); bazıları ise yaşam tarzı ve çevresel koşullarla ilişkilidir. Aşağıdaki başlıklar, kanıta dayalı olarak en sık vurgulanan risk alanlarını içerir. [16]
Tütün: Çoklu Organ Etkisi
Tütün dumanı, binlerce kimyasal içerir ve DNA hasarı riskini artırabilir. Akciğer kanseri için birincil risk faktörüdür; ayrıca ağız, gırtlak, yemek borusu ve bazı sindirim sistemi kanserleriyle de ilişkilidir. Pasif dumana maruziyetin de zararlı olduğu vurgulanır. En etkili risk azaltma adımı, tütünü tamamen bırakmaktır. [2]
Alkol: Miktar Arttıkça Risk Artar
Alkol ve kanser ilişkisi, birçok kanser türünde epidemiyolojik verilerle desteklenmiştir. Sağlık otoriteleri, riskin düşük düzeyde başlayabileceğini ve tüketim arttıkça yükseldiğini belirtir. Ayrıca tütünle birlikte alkol tüketimi, riski daha da artırabilir. [8] [9]
Beslenme: İşlenmiş Et ve Kırmızı Et
İşlenmiş et tüketimi ile kolorektal kanser arasında güçlü ilişki olduğuna dair değerlendirmeler bulunur. Kırmızı et için de kolorektal kanserle bağlantının güçlü olduğu belirtilir. Bu nedenle işlenmiş eti mümkün olduğunca azaltmak, kırmızı eti ise ölçülü tüketmek sık önerilen yaklaşımlardandır. [10]
Fiziksel Aktivite ve Kilo Yönetimi
Düzenli fiziksel aktivitenin kolon ve meme kanseri gibi bazı kanserlerde koruyucu olabildiğine dair güçlü kanıtlar raporlanmıştır. Aktivite, kilo kontrolüne katkı sağladığı için obeziteyle ilişkili kanser risk yönetiminde de dolaylı rol oynar. Önemli olan, sürdürülebilir bir planla hareketi günlük yaşamın parçası haline getirmektir. [11]
Enfeksiyonlar: Helicobacter pylori
Helicobacter pylori enfeksiyonu, mide kanseri açısından güçlü bir risk faktörüdür ve uluslararası kurumlar tarafından insanlarda kanserojen olarak sınıflandırılmıştır. Uygun hastalarda tanı ve tedavi kararı hekim tarafından verilir; kişinin risk profili, şikayetleri ve test sonuçları birlikte değerlendirilir. [3]
Çevresel ve Mesleki Etkenler
Bazı çevresel ve mesleki maruziyetler, özellikle solunum sistemi kanserlerinde rol oynayabilir. İş güvenliği önlemleri, havalandırma, denetim ve uygun koruyucu ekipman kullanımı; maruziyeti azaltmaya yardımcı olur. Riskli iş kollarında periyodik sağlık izlemi de önem taşır. [2]
Genetik Yatkınlık ve Aile Öyküsü
Ailede belirli kanser türlerinin genç yaşta görülmesi, kalıtsal risk olasılığını artırabilir. Bu durumda tarama yaşı daha erken olabilir ve takip daha sık planlanabilir. Aile öyküsü güçlü olan kişilerin hekimle risk değerlendirmesi yapması önemlidir.[13]
Adenokarsinom Tanı Yöntemleri: Adım Adım Yaklaşım
Adenokarsinom tanısı, genellikle şüphe uyandıran bir belirti veya tarama bulgusuyla başlar. Ardından görüntüleme ve endoskopik yöntemlerle lezyon ortaya konur. Kesin tanı ise biyopsi ile alınan doku örneğinin patolojik incelemesiyle konur. Tanı basamaklarını bilmek, süreci daha anlaşılır ve yönetilebilir kılar.[16] [7]
1) Hekim Değerlendirmesi ve Ön Testler
Hekim, şikayetlerin süresini, eşlik eden bulguları, sigara-alkol öyküsünü, aile öyküsünü ve daha önce yapılan tetkikleri değerlendirir. Bazı durumlarda basit kan testleri (örneğin kansızlık değerlendirmesi) tanı şüphesini güçlendirebilir; ancak kan testleri tek başına adenokarsinom tanısı koydurmaz. [16]
2) Görüntüleme: Tümörün Yerini ve Yayılım Şüphesini Görmek
BT ve MR gibi görüntüleme yöntemleri; tümörün yerini, boyutunu ve çevre dokularla ilişkisini göstermede kullanılır. Bazı vakalarda PET gibi yöntemler, olası uzak yayılım şüphesini değerlendirmeye yardımcı olabilir. Görüntüleme, biyopsinin nereden ve hangi yöntemle alınacağını planlamada kritik rol oynar.[7]
3) Endoskopik İşlemler: Lezyonu Görmek ve Örneklemek
Sindirim sistemi için endoskopi ve kolonoskopi, solunum yolları için bronkoskopi gibi yöntemler; şüpheli alanı doğrudan görmeye ve aynı seansta örnek almaya imkan verir. Bu işlemler, özellikle kolon ve mide gibi organlarda tanıya giden yolun temel parçalarıdır. [13] [16]
4) Biyopsi ve Patoloji: Tanının Kilidi
Biyopsi, adenokarsinom tanısının en güvenilir basamağıdır. Patoloji raporu; tümör tipi, derece, bazı organlarda cerrahi sınırların durumu ve ek risk göstergeleri gibi bilgiler sunar. Bu bilgiler, tedavi planı için yol haritası niteliğindedir. [16] [7]
5) Moleküler Testler: Kişiselleştirilmiş Tedaviye Kapı Açabilir
Bazı adenokarsinomlarda tümörün moleküler özellikleri (belirli genetik değişiklikler veya biyobelirteçler), tedavi seçimini etkileyebilir. Bu testlerin hangilerinin gerekli olduğu, tümörün bulunduğu organa ve klinik duruma göre belirlenir. Buradaki amaç, tedaviyi daha hedefli ve uygun şekilde planlamaktır. [16]
Evreleme ve TNM: Tedavinin Rotasını Belirleyen Harita
Evreleme, kanserin yalnızca “var” olup olmadığını değil, vücutta ne kadar yayıldığını gösterir. Bu bilgi, tedavinin amacını belirler: Bazı hastalarda hedef tamamen iyileştirmekken, bazı durumlarda hastalığı kontrol altında tutmak ve yaşam kalitesini korumak öncelik olabilir. Evreleme sistemleri içinde TNM, en yaygın kullanılan çerçevedir. [7] [15]
TNM Harfleri Ne Söyler?
T: Tümörün boyutu ve yerel yayılımını anlatır. N: Bölgesel lenf nodu tutulumunu ifade eder. M: Uzak organlara yayılım (metastaz) olup olmadığını gösterir. Bu üç bileşen bir araya gelerek “evre”yi belirlemede kullanılır; evre, organ tipine göre farklı yorumlanabilir. [15] [7]
Neden Evre Bilgisi Bu Kadar Önemli?
Evre, tedavi seçeneklerini doğrudan etkiler. Erken evrede cerrahi daha merkezi olabilirken, lenf nodu tutulumu veya uzak yayılım olduğunda sistemik tedavilerin önemi artar. Ayrıca bazı organlarda ameliyat öncesi tedavi (neoadjuvan) veya ameliyat sonrası ek tedavi (adjuvan) kararları evreye göre şekillenebilir. [7]
Adenokarsinom Nasıl Yayılır? Metastaz Mantığı
Kanserin yayılması, tek bir yoldan olmaz. Adenokarsinom hücreleri; bulunduğu dokudan ayrılıp çevre dokuya ilerleyebilir, lenf kanallarıyla bölgesel lenf nodlarına ulaşabilir veya kana karışarak uzak organlara gidebilir. Bu nedenle hekimler yalnızca ana tümöre değil, lenf nodlarına ve olası uzak yayılım bölgelerine de bakar. TNM sistemindeki N ve M bileşenleri, tam olarak bu yayılım yollarını özetler. [7] [15]
Yayılım mantığını bilmek, “neden bu kadar çok tetkik yapılıyor?” sorusunu da açıklığa kavuşturur. Bazı hastalarda tümör yerel sınırlı kalabilir ve tedavinin odağı cerrahi olur. Bazı hastalarda ise lenf nodu tutulumu veya uzak yayılım riski nedeniyle sistemik tedaviler (örneğin kemoterapi veya hedefe yönelik tedaviler) daha önemli hale gelir. Bu kararlar, organ tipine göre değişmekle birlikte evreleme verileri üzerine kurulur. [7] [16]
Adenokarsinom Tedavisi: Cerrahi, Radyoterapi ve Sistemik Yaklaşımlar
Adenokarsinom tedavisi tek bir yönteme indirgenmez. Tümörün organı, evresi, derecesi, moleküler özellikleri ve kişinin genel sağlık durumu birlikte değerlendirilerek kişiye özel bir plan yapılır. Tedavi “tek başına” uygulanabildiği gibi, çoğu zaman yöntemlerin bir arada kullanıldığı kombine yaklaşımlar söz konusudur. [16] [7]
Cerrahi: Erken Evrede Ana Seçenek Olabilir
Cerrahi tedavide amaç, kanserli dokuyu uygun cerrahi sınırlarla çıkarmaktır. Bazı organlarda aynı işlem sırasında lenf nodları da örneklenir veya çıkarılır. Cerrahinin kapsamı; kolon, meme, akciğer veya prostat gibi organa göre değişir. Erken evrede cerrahi ile tümörün tamamen çıkarılması hedeflenebilir. [7]
Radyoterapi: Bölgesel Kontrol ve Semptom Yönetimi
Radyoterapi, yüksek enerjili ışınlarla kanser hücrelerini hedefler. Ameliyat öncesi tümörü küçültmek, ameliyat sonrası mikroskobik kalıntı riskini azaltmak veya cerrahiye uygun olmayan hastalarda bölgesel kontrol sağlamak için kullanılabilir. Bazı durumlarda ağrı gibi semptomların azaltılmasında da rol alabilir. [16]
Sistemik Tedaviler: Kemoterapi, Hedefe Yönelik Tedaviler ve İmmünoterapi
Sistemik tedaviler, kan dolaşımıyla tüm vücuda etki eden ilaç tedavileridir. Kemoterapi, hızlı çoğalan hücreleri hedefleyebilir; hedefe yönelik tedaviler ise tümörün belirli biyolojik yollarına odaklanır. İmmünoterapi, bağışıklık sisteminin kanser hücrelerini tanıma ve yok etme kapasitesini artırmaya yönelik yaklaşımları kapsar. Hangi seçeneğin uygun olduğu, organ tipine ve tümörün biyolojik özelliklerine göre değişir. [16]
Hormonla İlişkili Tedaviler: Meme ve Prostat Örneği
Bazı adenokarsinomlarda hormon sinyalleri tümör büyümesini etkiler. Meme kanserinde hormon reseptör durumu, prostat kanserinde ise androjenlerle ilişkili biyoloji önem taşır. Bu nedenle hormonla ilişkili tedaviler, patoloji ve biyobelirteç sonuçlarına göre planlanabilir. [6] [16]
Tedavi Yan Etkileri: Beklenenler ve Yönetim Mantığı
Tedavi yan etkileri; seçilen yönteme, kişinin genel durumuna ve eşlik eden hastalıklara göre değişir. Kemoterapide yorgunluk ve bulantı gibi şikayetler görülebilir; radyoterapide ise uygulanan bölgeye özgü cilt ve doku reaksiyonları ortaya çıkabilir. Yan etki yönetiminde amaç, tedaviyi kesintiye uğratmadan şikayetleri kontrol altına almak ve yaşam kalitesini korumaktır. Bu nedenle yan etkiler saklanmadan hekime bildirilmelidir. [16]
Destekleyici ve Palyatif Bakım: Yaşam Kalitesini Korumak
Palyatif bakım, yalnızca ileri evre için değil; tanıdan itibaren semptom yönetimi ve psikososyal destek için de devreye girebilen bir yaklaşımdır. Ağrı kontrolü, beslenme desteği, uyku düzeni, depresyon-anksiyete yönetimi ve sosyal destek ağları; tedavi sürecinin önemli parçalarıdır. [16]
Erken Teşhisin Önemi ve Tarama Takvimi
Erken teşhis, birçok kanser türünde daha geniş tedavi seçenekleri sunar. Tarama testleri ise belirti yokken yapılan değerlendirmelerdir ve belirli yaş gruplarında uygulanır. Aşağıdaki tablo, ortalama riskli kişiler için sık kullanılan kılavuz önerilerini sade şekilde özetler. Kişisel risk farklıysa hekim farklı bir program önerebilir. [4] [5] [6] [12] [13] [14]
Kanser Taramaları İçin Yaş Aralığı ve Önerilen Sıklık (Ortalama Risk)
| Tarama Alanı | Kimler İçin | Önerilen Aralık / Yaş |
| Kolorektal kanser | Ortalama riskli yetişkinler | 45–75 yaş arası tarama; 76–85 yaş bireysel karar |
| Meme kanseri | Ortalama riskli kadınlar | 40–74 yaş arası 2 yılda bir mamografi |
| Akciğer kanseri | Yüksek riskli grup | 50–80 yaş + ≥20 paket-yıl; yıllık düşük doz BT |
| Prostat kanseri | Erkekler (ort. risk) | 55–69 yaş ortak karar; 70+ rutin tarama önerilmez |
Paket-yıl, sigara maruziyetini kabaca ölçmek için kullanılır: Günde 1 paket içip 20 yıl içmek 20 paket-yıl; günde yarım paket içip 40 yıl içmek de 20 paket-yıl kabul edilir. Akciğer taraması, yalnızca yüksek riskli gruplar için önerilir ve hekimle birlikte karar verilmelidir. [5]
Adenokarsinom Riskini Azaltmak İçin Net ve Ölçülebilir Adımlar
Adenokarsinomun tüm nedenleri kontrol edilemez; ancak riskin önemli bir bölümü değiştirilebilir faktörlerle ilişkilidir. Aşağıdaki plan, “ne yapmalıyım?” sorusuna net cevaplar verir ve pratikte uygulanabilir adımlara odaklanır. [2] [8] [10] [11]
1) Tütünü Bırakın, Pasif Dumandan Uzak Durun
Tütün kullanımını bırakmak, kanser riskini azaltmak için atılabilecek en güçlü adımlardan biridir. Bırakma sürecinde profesyonel destek almak, bırakma başarısını artırabilir. Ev içinde pasif dumana maruziyeti azaltmak da önemlidir. [2]
2) Alkol Tüketimini Azaltın veya Bırakın
Alkol için kanser açısından “güvenli seviye” tanımlamanın zor olduğu; riskin düşük düzeyde başlayabileceği vurgulanır. Bu nedenle en net risk azaltma yaklaşımı, alkol tüketimini mümkün olduğunca azaltmak veya bırakmaktır. [8] [9]
3) İşlenmiş Eti Alışkanlık Haline Getirmeyin
İşlenmiş et tüketimi ile kolorektal kanser arasındaki ilişki güçlü kanıtlarla desteklenmiştir. Pratikte bu, işlenmiş et ürünlerini günlük alışkanlık haline getirmemek; kırmızı eti ise porsiyon kontrolüyle tüketmek anlamına gelir. [10]
4) Haftalık Hareket Planı Yapın
Fiziksel aktivitenin kolon ve meme kanseri gibi bazı kanserlerde koruyucu etkisi olabileceğine dair güçlü kanıtlar vardır. En etkili yaklaşım, haftaya yayılmış sürdürülebilir bir plan oluşturmaktır: düzenli yürüyüş, merdiven kullanımı ve oturarak geçirilen süreyi azaltmak temel adımlardır. [11]
5) Tarama Zamanlarını Takvime Yazın
Tarama testleri, belirti yokken erken yakalama şansı sunar. Kolorektal taramaya 45 yaş civarında başlamak, 40–74 yaş arasında düzenli mamografi yaptırmak ve yüksek riskli grupta akciğer taramasını hekimle değerlendirmek gibi başlıklar, risk yönetiminde somut adımlardır. [13] [12] [4] [5]
6) Uzun Süren Şikayetleri Ertelemeyin
Açıklanamayan kilo kaybı, dışkıda kan, kanlı balgam, sarılık veya memede ele gelen kitle gibi bulgular, kanser dışı nedenlerle de ortaya çıkabilir. Ancak şikayet 2–3 haftadan uzun sürüyorsa veya giderek artıyorsa değerlendirme geciktirilmemelidir. [16]
Tanı Sonrası Süreci Yönetmek: Hazırlık ve Takip
Adenokarsinom tanısı almak, hem tıbbi hem duygusal açıdan zorlayıcı olabilir. Süreci yönetilebilir kılan şey, doğru soruları sormak ve takip planını netleştirmektir. Evreleme ve tedavi seçenekleri konuşulurken, kararın hangi verilere dayandığını anlamak önem taşır. [7] [16]
Doktora Sorulabilecek Net Sorular
- Tümörün kesin yeri ve evresi nedir?
- Patoloji raporunda derece ve diğer önemli göstergeler neler?
- Tedavinin amacı tamamen iyileştirmek mi, hastalığı kontrol etmek mi?
- Önerilen tedavinin beklenen faydaları ve olası yan etkileri neler?
- Tedavi süresi ve kontrol aralıkları nasıl olacak?
- Beslenme, fiziksel aktivite ve günlük yaşam için özel öneriler var mı?
Takipte Hangi Durumlar Bildirilmeli?
Takip sürecinde yeni başlayan veya giderek artan ağrı, açıklanamayan kilo kaybı, kanama, sarılık, nefes darlığı gibi bulgular; hızla değerlendirilmesi gereken uyarılar olabilir. Takip planı, organ tipine ve tedaviye göre değişir; bu nedenle kişisel takip takviminin netleştirilmesi gerekir. [16]
İkinci Görüş ve Multidisipliner Değerlendirme Neden Değerli?
Kanser tedavisi çoğu zaman birden fazla uzmanlığın katkısını gerektirir. Cerrahi, onkoloji, radyoloji, patoloji ve gerektiğinde diğer branşlar aynı veri seti üzerinden değerlendirme yaparak en uygun yaklaşımı belirleyebilir. Özellikle evreleme, patoloji detayları veya moleküler testler konusunda belirsizlik varsa; ikinci görüş almak, seçenekleri netleştirmeye yardımcı olabilir. Buradaki amaç “kararı geciktirmek” değil, doğru kararı hızla ve güvenle vermektir. [7] [16]
Adenokarsinom Hakkında Sık Sorulan Sorular
Adenokarsinom iyi huylu olabilir mi?
Adenokarsinom, tanım gereği kötü huylu (malign) bir tümördür. “Adenom” gibi iyi huylu glandüler tümörlerle karıştırılmamalıdır. Kesin ayrım, patoloji incelemesiyle yapılır.[1] [16]
Adenokarsinom tanısı tek başına tedaviyi belirler mi?
Hayır. Adenokarsinomun hangi organda olduğu, evresi, derecesi ve moleküler özellikleri tedaviyi belirleyen ana unsurlardır. Bu nedenle aynı isimle anılan iki adenokarsinomun tedavisi tamamen farklı olabilir.[16] [7]
Biyopsi olmadan tanı konur mu?
Görüntüleme ve kan testleri şüpheyi artırabilir; ancak adenokarsinom tanısı, doku örneğinin patolojik incelemesine dayanır. Bu nedenle biyopsi, tanının kilit basamağıdır.[16]
Tarama testleri herkes için mi geçerli?
Tarama önerileri, yaş ve risk durumuna göre değişir. Örneğin akciğer taraması yalnızca belirli düzeyde sigara maruziyeti olan yüksek riskli gruplar için önerilir. Meme ve kolorektal taramada ise yaş aralığı ve test sıklığı kılavuzlarda tanımlanmıştır.[4] [5] [13]
Ailede kanser öyküsü varsa tarama yaşı değişir mi?
Evet, değişebilir. Ailede erken yaşta kanser görülmesi veya birden fazla akrabada aynı kanser türünün bulunması, kişisel risk değerlendirmesini değiştirebilir. Bu durumda hekim, daha erken yaşta veya daha sık tarama önerebilir.[13]
Kaynaklar
- [1] National Cancer Institute (NCI). Definition of adenocarcinoma (NCI Dictionary of Cancer Terms). https://www.cancer.gov/publications/dictionaries/cancer-terms/def/adenocarcinoma
- [2] World Health Organization (WHO) Europe. Effects of tobacco on health (Fact sheet). https://www.who.int/europe/news-room/fact-sheets/item/effects-of-tobacco-on-health
- [3] NCBI Bookshelf. Gastric Cancer – Helicobacter pylori (IARC/WHO Group 1 carcinogen reference). https://www.ncbi.nlm.nih.gov/books/NBK2445/
- [4] U.S. Preventive Services Task Force (USPSTF). Breast Cancer: Screening (Recommendation Statement, 2024). https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/breast-cancer-screening
- [5] U.S. Preventive Services Task Force (USPSTF). Lung Cancer: Screening (Recommendation Statement, 2021). https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/lung-cancer-screening
- [6] U.S. Preventive Services Task Force (USPSTF). Prostate Cancer: Screening (Recommendation Statement, 2018). https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/prostate-cancer-screening
- [7] National Cancer Institute (NCI). Cancer Staging (Diagnosis and Staging). https://www.cancer.gov/about-cancer/diagnosis-staging/staging
- [8] World Health Organization (WHO) Europe. Facts about alcohol & cancer (Fact sheet, PDF). https://www.who.int/docs/librariesprovider2/default-document-library/alcohol-and-cancer-factsheet-eng.pdf
- [9] National Cancer Institute (NCI). Alcohol and Cancer Risk Fact Sheet. https://www.cancer.gov/about-cancer/causes-prevention/risk/alcohol/alcohol-fact-sheet
- [10] World Cancer Research Fund (WCRF). Limit consumption of red and processed meat (evidence summary). https://www.wcrf.org/research-policy/evidence-for-our-recommendations/limit-red-processed-meat/
- [11] World Cancer Research Fund (WCRF). Be physically active (evidence summary). https://www.wcrf.org/research-policy/evidence-for-our-recommendations/be-physically-active/
- [12] Centers for Disease Control and Prevention (CDC). Breast cancer screening guidance (40–74 every 2 years). https://www.cdc.gov/breast-cancer/screening/index.html
- [13] Centers for Disease Control and Prevention (CDC). Colorectal cancer screening (45–75). https://www.cdc.gov/colorectal-cancer/screening/index.html
- [14] Centers for Disease Control and Prevention (CDC). Prostate cancer screening (55–69 shared decision). https://www.cdc.gov/prostate-cancer/screening/get-screened.html
- [15] Union for International Cancer Control (UICC). TNM Classification of Malignant Tumours overview. https://www.uicc.org/what-we-do/sharing-knowledge/tnm
- [16] Mayo Clinic. Adenocarcinoma overview (gland cells and common sites). https://www.mayoclinic.org/diseases-conditions/cancer/in-depth/adenocarcinoma/art-20580469
...
Yasal Uyarı ve Sorumluluk Reddi: Bu blogda yer alan tüm içerikler yalnızca genel bilgilendirme amaçlıdır ve yayınlandığı tarihteki mevcut bilimsel verilere dayanarak hazırlanmıştır. Söz konusu bilgiler, profesyonel tıbbi tavsiye, teşhis veya tedavi yerine geçmez. Sağlığınızla ilgili herhangi bir soru, endişe veya ihtiyaç durumunda, lütfen bir doktora ya da yetkin bir sağlık kuruluşuna başvurunuz. Bu blogda sunulan bilgilerin kullanımı tamamen okuyucunun sorumluluğundadır. Blog sahibi, yazarlar veya bağlı kuruluşlar, bu içeriklerin doğruluğu, güncelliği veya eksiksizliği konusunda herhangi bir garanti vermez ve bu bilgilerin kullanımından kaynaklanabilecek doğrudan veya dolaylı herhangi bir zarar veya kayıptan sorumlu tutulamaz. Sağlık durumunuza ilişkin kararlar almadan önce, mutlaka bir sağlık uzmanına danışmanız gerektiğini unutmayınız. Bu blog, tıbbi bir hizmet sunmamakta olup yalnızca bilgilendirme amacı taşımaktadır.



















 Housing Filtre Setleri
Housing Filtre Setleri Arıtma Cihazı Filtre Setleri
Arıtma Cihazı Filtre Setleri Duş Filtreleri
Duş Filtreleri Housing Filtreler
Housing Filtreler Membran Filtreler
Membran Filtreler UV Filtreler
UV Filtreler Yıkanabilir Filtreler
Yıkanabilir Filtreler Analiz Cihazları
Analiz Cihazları Basınç Ayarlayıcılar
Basınç Ayarlayıcılar Çekvalfler
Çekvalfler Clipsler
Clipsler Fittingsler
Fittingsler Hortum
Hortum Housing Anahtarları
Housing Anahtarları Housingler
Housingler Musluk
Musluk Pompa
Pompa Su Analiz Kitleri ve Cihazları
Su Analiz Kitleri ve Cihazları Switchler & Solenoid Valfler
Switchler & Solenoid Valfler Tank
Tank Valfler
Valfler
 Aktif Karbon Filtreleri
Aktif Karbon Filtreleri Arsenik Arıtma Sistemleri
Arsenik Arıtma Sistemleri Biyolojik Arıtım Sistemleri
Biyolojik Arıtım Sistemleri Elektrodeiyonizasyon Sistemleri
Elektrodeiyonizasyon Sistemleri Endüstriyel Ekipmanlar
Endüstriyel Ekipmanlar Gri Su Arıtma Sistemleri
Gri Su Arıtma Sistemleri MBR Arıtım Sistemleri
MBR Arıtım Sistemleri Ultrafiltrasyon Sistemleri
Ultrafiltrasyon Sistemleri Yumuşatma Sistemleri
Yumuşatma Sistemleri