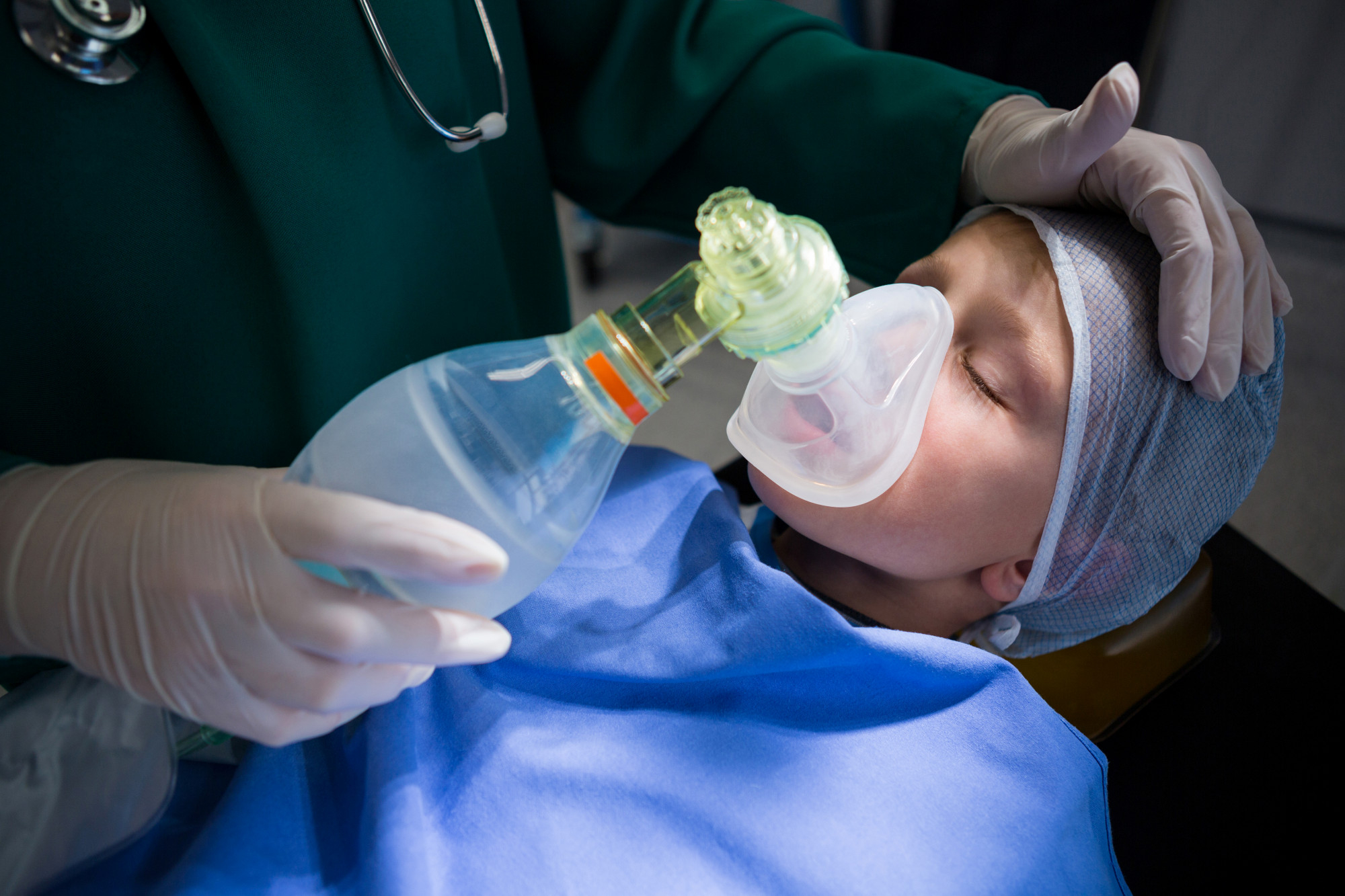
Entübasyon Nedir? Entübe Süreci, Riskler ve Sonrası
Entübasyon (Entübe), kişinin kendi başına yeterli nefes alamadığı veya hava yolunu güvenle koruyamadığı durumlarda, ağızdan ya da bazen burundan ilerletilen bir tüpün soluk borusuna yerleştirilmesidir. Bu tüp, akciğerlere giden havanın “açık ve kontrollü” bir yoldan iletilmesini sağlar ve hastaya gerekirse cihazla solunum desteği verilebilmesine imkan tanır. [1]
- Entübasyon ve Entübe Kavramlarını Netleştirelim
- Hava Yolu Nasıl Çalışır ve Entübasyon Neyi “Güvenceye” Alır?
- Entübasyonun Amacı Nedir?
- Entübasyon Hangi Durumlarda Uygulanır?
- Entübasyon Kararı Nasıl Verilir?
- Acil Entübasyon ile Planlı Entübasyon Arasındaki Fark
- Entübasyon Nasıl Uygulanır? Genel Akış
- Entübasyonda Kullanılan İlaçlar ve “Ön Oksijen”
- Entübasyon Öncesi Hazırlık Ne Kadar Önemli?
- Zor Hava Yolu: Entübasyonda Güvenlik Nasıl Artırılır?
- Entübe Hasta Uyanık mı Olur, Uyutulur mu?
- Entübasyondan Sonra Yoğun Bakımda Neler Olur?
- Entübasyon Sonrası Deliryum, Uyku ve Kas Güçsüzlüğü
- Entübe Hastada Beslenme ve Ağız Bakımı
- Entübasyon Riskli Bir İşlem midir? Olası Komplikasyonlar
- Entübasyon Sonrası Ses, Boğaz ve Yutma Sorunları
- Entübasyonda Riski Artırabilecek Durumlar Nelerdir?
- Çocuklarda ve Bebeklerde Entübasyon Neden Daha Hassastır?
- Ventilatöre Bağlı Enfeksiyonlar Nasıl Önlenmeye Çalışılır?
- Entübasyondan Çıkış: Weaning ve Ekstübasyon Süreci
- Uzun Süreli Solunum Desteğinde Trakeostomi Gündeme Gelebilir mi?
- Entübasyona Alternatif Olabilecek Solunum Destekleri
- Hasta Yakınları İçin: Entübe Birini Görünce Ne Beklenir?
- Entübasyon Hakkında Sık Sorulan Sorular
- Günlük Hayatta Doğru Bilinen Yanlışlar
- Kaynaklar
Günlük dilde “hasta entübe” dendiğinde, bu tüpün soluk borusunda olduğu ve solunumun yakından izlendiği anlaşılır. Entübasyon bir hastalık ya da tek başına bir tedavi değildir; amaç, altta yatan sorun tedavi edilirken oksijenlenmeyi ve karbondioksit atılımını güvenli düzeyde tutmaktır. [1] [3]
Entübasyon ve Entübe Kavramlarını Netleştirelim
Entübasyon işlemi çoğunlukla “endotrakeal entübasyon” olarak uygulanır. “Endotrakeal” ifadesi, tüpün soluk borusunun (trakea) içine yerleştirildiğini anlatır. Bu sayede hava yolu güvence altına alınır ve dışarıdan verilen hava/oksijen akciğerlere daha kontrollü ulaşır. [1]
Entübe etmek, bu işlemi yapmak; entübe hasta ise soluk borusunda endotrakeal tüp bulunan kişi demektir. Bu süreçte hasta tamamen uyuyor olabilir (genel anestezi), sakinleştirici ile sedasyon altında olabilir ya da bazı özel durumlarda kısa süreli olarak uyanıkken entübe edilebilir. [1] [4]
Mekanik ventilasyon (ventilatör desteği) ile entübasyon sık karıştırılır. Entübasyon, tüpün yerleştirilmesi; mekanik ventilasyon ise bu tüp üzerinden (veya bazı durumlarda maske ile) cihazın solunuma destek vermesidir. Her entübasyon mutlaka uzun süreli cihaz desteği anlamına gelmez; ancak kritik hastalarda çoğu zaman bu ikisi birlikte yürütülür. [3] [11]
Ekstübasyon ise entübasyonun sonlandırılmasıdır; yani tüpün çıkarılmasıdır. Ekstübasyon kararı, hastanın yeterli nefes gücüne geri dönmesi, oksijen ihtiyacının azalması ve hava yolunu koruyabileceğinin değerlendirilmesiyle verilir. [15] [16]
Hava Yolu Nasıl Çalışır ve Entübasyon Neyi “Güvenceye” Alır?
Nefes aldığınızda hava, burun ve ağızdan geçip yutak (farinks) ve gırtlak (larinks) üzerinden soluk borusuna ulaşır. Bu yol, aynı zamanda yutma ve konuşma gibi işlevlerle ortak kullanılan karmaşık bir “kavşak”tır; bu yüzden bilinç bozulduğunda veya kaslar gevşediğinde hava yolu kolayca kapanabilir. [2]
Hava yolunu koruyan refleksler (öksürme, yutma, gırtlağın kapanması) zayıfladığında, tükürük veya mide içeriği akciğere kaçabilir. Entübasyon, bu kavşağı kontrollü hale getirerek hem havanın girişini kolaylaştırır hem de akciğerlerin istenmeyen içeriklerle temas riskini azaltmaya çalışır. [1] [2]
Endotrakeal tüpün ucundaki şişirilebilir balon (kaf), tüpün trakeada sabit kalmasına yardımcı olur. Bu balon, tamamen “sızdırmazlık garantisi” anlamına gelmez; ancak doğru kullanım ve bakım ile ventilasyonun daha etkin yapılmasına ve aspirasyon riskinin azaltılmasına katkı sağlar. [1]
Entübasyonun Amacı Nedir?
Entübasyonun birinci hedefi, hava yolunu açık ve güvenli tutmaktır. Bilinç bozukluğu olan bir kişi, dilin geriye kaçması veya kusmuğun solunum yoluna kaçması gibi nedenlerle hava yolunu koruyamayabilir; tüp, bu riski azaltmak için kullanılır. [1]
İkinci hedef, oksijenlenmeyi artırmaktır. Akciğerler yeterince oksijen alamadığında (hipoksemi) organlar zarar görebilir; entübasyon ve uygun solunum desteği, kandaki oksijen düzeyini daha güvenli aralığa taşımaya yardımcı olur. [1] [3]
Üçüncü hedef, karbondioksit atılımını sağlamaktır. Bazı hastalıklarda kişi nefes alsa bile yeterli derinlikte soluyamaz ve karbondioksit yükselir (hiperkapni). Bu durumda cihaz desteği, solunum işini paylaşarak karbondioksitin düşürülmesini hedefler. [1]
Son olarak, birçok büyük ameliyatta genel anestezi altında kaslar geçici olarak gevşetildiği için hasta kendi başına etkili nefes alamaz. Ameliyat güvenliği açısından entübasyon, anestezi sırasında hava yolunu kontrol altında tutmanın standart yollarından biridir. [1] [8]
Entübasyon Hangi Durumlarda Uygulanır?
Hipoksemik solunum yetmezliğinde entübasyon
Hipoksemi, kandaki oksijen düzeyinin düşmesi anlamına gelir. Akciğerlerde yaygın iltihap, sıvı birikimi veya alveollerin hasarı olduğunda, maske oksijeni yeterli gelmeyebilir ve daha yüksek düzeyde solunum desteği gerekebilir. Bu noktada entübasyon, oksijenin akciğerlere daha kontrollü ulaştırılmasına imkan verir. [3] [6]
Hiperkapnik solunum yetmezliğinde entübasyon
Hiperkapni, karbondioksitin yükselmesidir ve çoğunlukla “yetersiz havalandırma” ile ilişkilidir. Solunum kaslarının yorulması, bilinç baskılanması veya bazı kronik akciğer hastalıklarında kişi nefes alsa da yeterli hacimde soluyamayabilir. Entübasyon ve ventilatör desteği, solunum işini paylaşarak bu yükü azaltmayı hedefler. [1] [3]
Hava yolunu koruma ihtiyacında entübasyon
Bilinç kaybı, ağır kafa travması veya kontrol edilemeyen kusma gibi durumlarda asıl sorun oksijen değil “hava yolunun güvenliği” olabilir. Bu senaryoda entübasyonun amacı, kişinin kendi refleksleri zayıfladığı için kapanan ya da kirlenen hava yolunu güvence altına almaktır. [1] [2]
Genel anestezide entübasyon
Genel anestezi sırasında kas gevşeticiler ve anestezikler, solunum kaslarının çalışmasını geçici olarak baskılar. Bu yüzden büyük operasyonlarda, anestezi boyunca hava yolunun açık kalması ve akciğerlere güvenle hava verilebilmesi için entübasyon tercih edilir. [8]
Entübasyon genellikle iki temel durumda düşünülür: (1) Hasta hava yolunu koruyamıyordur, (2) Hasta yeterli nefes alamıyordur. Bu iki durum çoğu zaman birlikte de görülebilir. [1]
Ağır solunum yetmezliği en sık nedenlerden biridir. Şiddetli zatürre, akut solunum sıkıntısı sendromu (ARDS), ciddi akciğer hasarı veya bazı KOAH alevlenmeleri gibi tablolar, dışarıdan solunum desteği gerektirebilir. [3] [6]
Bilinç kaybı veya ağır bilinç bulanıklığı olan hastalarda entübasyon “hava yolunu koruma” amacıyla uygulanabilir. Beyin kanaması, kafa travması, nöbetin uzaması (status epileptikus) veya ağır zehirlenmelerde kişi yutma ve öksürme reflekslerini yeterince kullanamayabilir. [1]
Travma ve acil durumlarda da entübasyon sık görülür. Yüz-çene kırıkları, boyun yaralanmaları, solunum yolunu daraltan yanıklar, ciddi alerjik reaksiyonlar veya soluk borusunu tıkayabilecek ödem tabloları, hızlı hava yolu kontrolü gerektirebilir. [2]
Kardiyak arrest (kalp durması) gibi kritik tabloların resüsitasyonu sırasında, etkili oksijenlendirme ve ventilasyon sağlamak için entübasyon tercih edilebilir. Hangi hava yolu yönteminin seçileceği ekibin deneyimine ve duruma göre değişir. [2]
Planlı cerrahi girişimlerde entübasyonun gerekmesi çok yaygındır. Özellikle uzun süren veya karın, göğüs, beyin gibi bölgelerde yapılan ameliyatlarda, anestezi sırasında hava yolunun güvenliği için entübasyon uygulanır. [8]
Entübasyonun Yaygın Kullanım Alanları
| Durum | Entübasyonun temel hedefi | Sık örnekler |
| Ağır hipoksemi | Oksijenlenmeyi desteklemek | Şiddetli zatürre, ARDS |
| Hiperkapni ve solunum yorgunluğu | Karbondioksit atılımını artırmak | Bazı KOAH alevlenmeleri, kas güçsüzlüğü |
| Hava yolu korunamaması | Aspirasyon ve tıkanma riskini azaltmak | Bilinç kaybı, nörolojik aciller |
| Üst hava yolu tıkanıklığı riski | Hava yolunu hızla güvence altına almak | Alerjik ödem, yanık, yüz travması |
| Cerrahi ve genel anestezi | Anestezi sırasında güvenli ventilasyon | Uzun/karmaşık operasyonlar |
| Resüsitasyon ve kritik aciller | Ventilasyonu etkin sürdürmek | Kalp durması, ağır şok |
Tablodaki örnekler genel bilgilendirme amaçlıdır; karar her zaman klinik değerlendirmeyle verilir. [1]
Entübasyon Kararı Nasıl Verilir?
Entübasyon kararı tek bir sayıya bakılarak verilmez; klinik tablo bütüncül değerlendirilir. Hekimler, hastanın nefes darlığı şiddetini, solunum kaslarının yorulma belirtilerini, bilinç durumunu, oksijenlenmeyi ve kan gazı sonuçlarını birlikte yorumlar. [1] [3]
Örneğin oksijen satürasyonu düşüklüğü tek başına belirleyici olmayabilir; bazı hastalarda asıl sorun hızla artan solunum işi ve yorgunluktur. Bu yorgunluk, bir süre sonra “nefes alamama” noktasına gelip acil entübasyon gerektirebilir. [3]
Ayrıca entübasyonun gecikmesi de gereksiz yere erken yapılması da istenmeyen sonuçlar doğurabilir. Bu nedenle ekip, noninvaziv desteklerden yararlanılabilecek güvenli bir pencere olup olmadığını değerlendirir; güvenlik sınırları aşılıyorsa invaziv hava yolu planlanır. [17]
Acil Entübasyon ile Planlı Entübasyon Arasındaki Fark
Planlı (elektif) entübasyon, genellikle ameliyathane koşullarında ve ön değerlendirme yapılarak gerçekleştirilir. Hastanın açlık süresi, mevcut hastalıkları, hava yolunun zorluğu ve kullanılacak anestezi planı önceden konuşulur. [8]
Acil entübasyonda ise zaman kısıtlıdır; öncelik hızlı şekilde güvenli hava yolu sağlamaktır. Bu nedenle ekip, aspirasyon riskini azaltmak ve ilk denemede başarı şansını artırmak için hızlı hazırlık ve standart güvenlik adımlarını uygular. [1] [2]
Her iki durumda da hedef aynıdır: hava yolunu güvence altına almak. Ancak acil entübasyonlar, hastanın fizyolojik olarak daha dengesiz olması ve hazırlık süresinin kısa olması nedeniyle komplikasyon riskinin daha yüksek olabildiği durumlardır. [2]
Entübasyon Nasıl Uygulanır? Genel Akış
Entübasyonun teknik ayrıntıları hekim ve ekip tarafından yürütülür; yine de süreç mantığını bilmek, hem hasta yakınları hem de hastalar için belirsizliği azaltır. Aşağıdaki adımlar, sık kullanılan genel akışı özetler. [1] [2]
- Hava yolu değerlendirmesi yapılır ve zor entübasyon olasılığı öngörülür.
- Monitörizasyon (nabız, tansiyon, oksijen satürasyonu) hazırlanır ve damar yolu güvence altına alınır.
- Ön oksijenlendirme ile hastanın oksijen rezervi artırılır.
- Uygun ilaçlarla ağrı kontrolü ve sedasyon sağlanır; gerektiğinde kas gevşetici kullanılabilir.
- Ağız içinden laringoskop ile ses telleri görülür ve tüp trakeaya ilerletilir.
- Tüpün doğru yerde olduğu kapnografi ve klinik bulgularla doğrulanır.
- Tüp sabitlenir ve gerekirse ventilatör ayarları hastanın durumuna göre düzenlenir.
- Süreç boyunca olası düşüşler (tansiyon, oksijen) için ekip hazır bekler.
Doğru yerleşimi doğrulamak kritik bir güvenlik adımıdır. Sürekli karbondioksit ölçümü (kapnografi) ve gerektiğinde akciğer grafisi, tüpün yemek borusunda kalması veya tek akciğere kaçması gibi hatalı yerleşimleri saptamada önemlidir. [2]
Tüp ağızdan yerleştirildiğinde “oral entübasyon” denir ve erişkinlerde en yaygın yöntem budur. Burundan yerleştirilen “nazal entübasyon” bazı özel cerrahi durumlarda düşünülse de, erişkinde daha seyrek kullanılır ve ek riskleri olabilir. [1]
Entübasyonda Kullanılan İlaçlar ve “Ön Oksijen”
Entübasyon, boğaz ve gırtlak reflekslerini tetiklediği için çoğu zaman ilaç desteğiyle yapılır. Klinik uygulamada hedef; hastayı gereksiz acı ve stresten korumak, tüpün güvenle yerleşmesini kolaylaştırmak ve işlem sırasında oksijenin düşmesini önlemektir. [19]
Acil entübasyonlarda “hızlı seri entübasyon” yaklaşımı, hazırlık ve ilaç adımlarını standartlaştırarak aspirasyon riskini azaltmayı ve hızlı hava yolu kontrolünü amaçlar. Bu yaklaşım, ön oksijenlendirme ve uygun ilaç kombinasyonlarının zamanlamasına dayanır; ayrıntı kararları hastanın durumuna göre hekim belirler. [19]
Ön oksijenlendirme, çoğu zaman ‘en önemli ilaç oksijendir’ ifadesiyle özetlenir. Çünkü entübasyon anında kısa süreli apne (nefesin durması) oluşabileceğinden, işlem öncesi oksijen rezervi oluşturmak güvenliği artırır. [19]
Entübasyon sonrası dönemde sedasyon ve ağrı kontrolü devam edebilir. Kılavuzlar, sedasyon düzeyinin düzenli aralıklarla ölçülmesini, gereksiz derin sedasyondan kaçınılmasını ve deliryum gibi sorunların aktif yönetilmesini önerir. [4] [5]
Entübasyon Öncesi Hazırlık Ne Kadar Önemli?
Planlı ameliyatlarda en önemli hazırlıklardan biri açlıktır. Amaç, anestezi sırasında mide içeriğinin solunum yoluna kaçma (aspirasyon) riskini azaltmaktır. Açlık süreleri kişinin durumuna göre değişebilse de kılavuzlar, berrak sıvıların genellikle 2 saat, hafif bir öğünün 6 saat önce kesilmesini temel yaklaşım olarak belirtir. [8]
Acil durumlarda ise açlık şartı çoğu zaman karşılanamaz. Bu nedenle ekip, aspirasyon riskini azaltmaya yönelik teknikleri ve ilaç stratejilerini devreye sokar. Burada karar tamamen klinik tabloya göre verilir; hastanın kendi başına “hazırlanması” beklenmez. [1]
Hava yolunun zor olabileceğini gösteren bulgular (ağız açıklığının kısıtlı olması, boyun hareketlerinin azalması, yüz travması gibi) önceden fark edilirse, farklı ekipman ve planlar hazır edilerek güvenlik artırılabilir. [2]
Zor Hava Yolu: Entübasyonda Güvenlik Nasıl Artırılır?
Bazı hastalarda entübasyon teknik olarak daha zor olabilir. Bu duruma “zor hava yolu” denir ve işlem öncesi risk işaretleri fark edilirse güvenlik belirgin artar. Modern kılavuzlar, zor hava yolu olasılığında önceden plan yapmayı, ekip içi iletişimi güçlendirmeyi ve gerekirse erken yardım çağırmayı özellikle vurgular. [18]
Zor hava yolu yönetiminde temel amaç, ‘oksijenlendirmeyi kaybetmeden’ ilerlemektir. Yani tüp yerleşemese bile maske ile ventilasyon veya supraglottik hava yolu gibi alternatiflerle oksijen verilmesi sürdürülür ve bir sonraki adım buna göre planlanır. [18]
Kılavuzlar, başarısız denemelerin sayısını sınırlama, her deneme arasında hastayı yeniden oksijenlendirme ve farklı tekniklere (örneğin görüntü destekli laringoskopi, farklı tüp stratejileri) geçme gibi güvenlik ilkelerini öne çıkarır. Bu kararlar klinik ekip tarafından, hastanın risklerine göre verilir. [18]
Bazı çok özel ve nadir senaryolarda, ağızdan tüp yerleştirme mümkün olmaz ve cerrahi hava yolu seçenekleri gündeme gelebilir. Bu, halk arasında konuşulduğu kadar sık bir durum değildir; fakat ekip, olasılık dahilinde olduğu için planlamanın parçası olarak bu seçeneği de hazır tutar. [18]
Entübe Hasta Uyanık mı Olur, Uyutulur mu?
Entübasyonun kendisi rahatsız edici bir işlem olduğu için çoğu durumda sedasyon ve ağrı kontrolü uygulanır. Ameliyatta genel anestezi altında hasta uyur; yoğun bakımda ise hedef çoğu zaman “gerekli kadar” sedasyon verip hastayı mümkün olduğunca güvenli biçimde rahat tutmaktır. [4] [5]
Yoğun bakımda sedasyonun düzeyi, hastanın solunum desteği ihtiyacına, eşlik eden hastalıklara ve deliryum riskine göre ayarlanır. Kılavuzlar, mümkün olan hastalarda daha hafif sedasyon stratejilerini ve düzenli değerlendirmeyi ön plana çıkarır. [4] [5]
Bazı hastalar entübe iken gözlerini açabilir, çevreyi algılayabilir veya basit komutlara yanıt verebilir. Bu, her zaman “acıyor” anlamına gelmez; ancak kaygı ve rahatsızlık olasılığı nedeniyle ekip iletişim ve konfor yönetimine özel önem verir. [4]
Entübasyondan Sonra Yoğun Bakımda Neler Olur?
Entübasyon sonrası hasta yakından izlenir: oksijen düzeyi, solunum sayısı, tansiyon, kalp ritmi ve kan gazı gibi ölçümlerle solunum desteğinin yeterliliği değerlendirilir. Bu takip, ventilatör ayarlarının “kişiye özel” düzenlenmesine yardımcı olur. [3]
Akciğerleri korumayı hedefleyen ventilasyon stratejileri özellikle ARDS gibi durumlarda önem kazanır. Düşük tidal volüm yaklaşımının, akut akciğer hasarı ve ARDS’de daha iyi sonuçlarla ilişkili olduğu klasik çalışmalarda gösterilmiştir; uygulama ayrıntıları hekim tarafından belirlenir. [6]
COVID-19 gibi viral zatürrelerin ağır tablolarında da, invaziv mekanik ventilasyon gerektiğinde akciğer koruyucu prensipler temel yaklaşım olarak ele alınır. Bu tür öneriler, güncellenen ulusal ve uluslararası kılavuzlarda yer alır. [7]
Entübe hastada sadece solunum değil, uyku düzeni, ağrı, huzursuzluk, deliryum, hareket kısıtlılığı gibi birçok başlık aynı anda yönetilir. Bu nedenle yoğun bakım yaklaşımı multidisipliner bir ekip işidir ve standart kılavuz önerileriyle yürütülür. [4] [5]
Entübasyon Sonrası Deliryum, Uyku ve Kas Güçsüzlüğü
Yoğun bakımda entübasyonla birlikte en sık karşılaşılan sorunlardan biri deliryumdur. Deliryum; dalgalanan bilinç, dikkat bozukluğu, huzursuzluk veya tam tersine aşırı uyku haliyle seyredebilir. Bu tablo, enfeksiyon, ilaçlar, uyku bozulması ve organ yetmezlikleri gibi birçok etkenin birleşimiyle ortaya çıkabilir. [4] [5]
Güncel yoğun bakım kılavuzları, ağrı ve sedasyon yönetimini deliryum riskini azaltacak şekilde planlamayı; hastayı mümkün olduğunda gündüz-gece ritmine yaklaştırmayı ve uykuyu destekleyen nonfarmakolojik yaklaşımları kurum protokollerine entegre etmeyi önerir. [4] [5]
Uzamış yatışlarda “yoğun bakımda edinilmiş güçsüzlük” olarak bilinen kas kaybı ve fonksiyon azalması görülebilir. Bu durum sadece bacak kaslarını değil, solunum kaslarını da etkileyerek ventilatörden ayrılmayı zorlaştırabilir; bu nedenle mobilizasyon ve rehabilitasyon yaklaşımları modern yoğun bakımın önemli bir parçasıdır. [4] [5]
Bu başlıklar, hasta yakınlarının ‘hasta neden bir gün daha iyi, ertesi gün daha kötü görünüyor?’ sorusunu da açıklar. Dalgalanmalar çoğu zaman tek bir nedene bağlı değildir; ekip, her gün sedasyon düzeyi, enfeksiyon bulguları, uyku ve ağrı gibi parametreleri yeniden değerlendirerek ilerler. [4] [5]
Entübe Hastada Beslenme ve Ağız Bakımı
Entübe bir kişi çoğu zaman ağızdan yiyip içemez; çünkü tüp ses tellerinden geçerek trakeaya uzanır ve yutma güvenliği bozulur. Bu nedenle beslenme, hastanın durumuna göre mideye uzanan beslenme sondasıyla (enteral) veya damardan (parenteral) planlanabilir. [11] [14]
Yoğun bakım beslenmesinde genel prensip, bağırsak sistemi uygunsa enteral beslenmenin erken dönemde düşünülmesidir. Kılavuzlar, uygun hastalarda enteral beslenmeye zamanında başlanmasını ve kalori-protein hedeflerinin klinik gidişe göre izlenmesini önerir. [14]
Ağız bakımı ve sekresyon yönetimi, konforu artırmanın yanı sıra enfeksiyon riskini azaltma açısından da önem taşır. Ventilatöre bağlı pnömoni riskini düşürmeye yönelik paket yaklaşımlarda ağız hijyeni uygulamaları sık vurgulanır. [9] [10]
Entübasyon Riskli Bir İşlem midir? Olası Komplikasyonlar
Entübasyon, deneyimli ekipler için rutine giren bir işlem olsa da “sıfır riskli” değildir. Risk, işlemin aciliyeti, hastanın genel durumu ve hava yolunun zorluğu gibi faktörlere göre değişir. [2]
Kısa vadede diş ve ağız içi travması, dudak-dil yaralanması, tüpün yanlış yere gitmesi (yemek borusu) veya tek akciğere kaçması gibi komplikasyonlar görülebilir. Bu nedenle doğrulama adımları (kapnografi, muayene, görüntüleme) güvenliğin merkezindedir. [2]
Entübasyon Sonrası Ses, Boğaz ve Yutma Sorunları
Entübasyon sonrası boğaz ağrısı, öksürük, ses kısıklığı ve yutma sırasında rahatsızlık gibi yakınmalar görülebilir. Bu belirtiler, tüpün gırtlak ve trakea dokularında yaptığı geçici tahrişle ilişkilidir ve çoğu kişide kısa sürede azalır; ancak özellikle uzun süren entübasyonlarda daha belirgin olabilir. [20]
Araştırmalarda ses kısıklığı oranları geniş aralıkta rapor edilmiştir. Bir çalışmada, ameliyat sonrası ilk dönemde ses kısıklığının yaklaşık yarıya yakın hastada görülebildiği; günler içinde belirgin şekilde azaldığı bildirilmiştir. Bu değişkenlik, entübasyon süresi, tüp boyutu, işlem zorluğu ve bireysel hassasiyet gibi birçok etkene bağlıdır. [13]
Bazı hastaneler, entübasyon sonrası ses değişikliği yaşayan kişiler için bilgilendirme yayınları hazırlar. Bu dokümanlarda, ses tellerindeki travma ve üst hava yolu iltihabının belirtileri, hangi durumlarda tekrar değerlendirme gerekebileceği gibi başlıklar yer alır. [12]
Yutma güçlüğü ve aspirasyon riski, özellikle yaşlı veya nörolojik sorunu olan hastalarda ekstübasyon sonrası bir süre devam edebilir. Bu nedenle bazı hastalarda yutma değerlendirmesi yapılması ve beslenmenin güvenli şekilde planlanması gerekebilir. [20]
Aspirasyon, yani mide içeriğinin akciğere kaçması, özellikle acil entübasyonlarda önemli bir risktir. Açlık süresinin yeterli olmadığı durumlarda bu risk artabilir ve bu yüzden preoperatif açlık kılavuzları ile acil hava yolu yaklaşımları bu konuya özel önem verir. [8]
Entübasyon sonrası boğaz ağrısı ve ses kısıklığı oldukça yaygın şikayetlerdir. Ses kısıklığının görülme oranı çalışmalarda geniş aralıkta bildirilmiştir ve çoğu vakada günler içinde geriler; ancak uzaması halinde değerlendirme gerekebilir. [13]
Uzun süreli entübasyonda ses telleri ve trakea üzerinde bası ve tahriş artabilir. Bu, larengeal ödem, ses yorgunluğu ve daha nadiren kalıcı hasarlar gibi sorunlara zemin hazırlayabilir; bazı hastaneler bu konuda bilgilendirme dokümanları yayımlar. [12] [16]
Ventilatöre bağlı komplikasyonlar, entübasyonun kendisinden çok, invaziv solunum desteğinin süresi ve yoğun bakım koşullarıyla ilişkilidir. Ventilatörle ilişkili olaylar hastanede kalış süresini uzatabilir ve ek sorunlar doğurabilir. [3]
Ventilatöre bağlı pnömoni (VAP), entübe hastalarda izlenen önemli enfeksiyon başlıklarından biridir. Tanım ve izlem kriterleri, sürveyans amaçlı olarak resmi kurumlar tarafından düzenli güncellenir; önleme stratejileri ise çok bileşenli yaklaşımlara dayanır. [9] [10]
Entübasyonda Riski Artırabilecek Durumlar Nelerdir?
Zor hava yolu olasılığını artıran durumlar, hem ilk denemede başarıyı etkileyebilir hem de işlem süresini uzatarak oksijen düşüşü riskini artırabilir. Ağız açıklığının kısıtlı olması, boyun hareketlerinin az olması, yüz-çene travmaları ve hava yolu ödemi bunlara örnektir. [2]
Acil entübasyon gerektiren hastalarda dolaşım sistemi zaten kırılgan olabilir. Sedatif ilaçlar ve pozisyon değişiklikleri tansiyonu düşürebileceği için ekip, entübasyon sırasında hemodinamik dalgalanmalara karşı önlem alır. [1] [2]
Uzun süreli ventilatör desteği gereken hastalarda komplikasyon riski de zamanla artar. Bu nedenle yoğun bakım ekipleri, solunum desteğini mümkün olan en kısa sürede güvenli şekilde azaltmayı ve hastayı kendi solunumuna döndürmeyi hedefler. [15]
Çocuklarda ve Bebeklerde Entübasyon Neden Daha Hassastır?
Çocukların hava yolu erişkinlere göre daha dardır ve küçük bir ödem bile hava geçişini belirgin azaltabilir. Ayrıca oksijen rezervleri daha sınırlı olduğundan, entübasyon sırasında oksijen düşüşü daha hızlı gelişebilir; bu nedenle hazırlık ve süre yönetimi çocuklarda daha kritik hale gelir. [19]
Bu yaş grubunda ekipman boyutları (tüp çapı, maske boyutu) ve yerleştirme tekniği yaşa göre ayarlanır. Yanlış boyut seçimi, ses tellerinde tahriş ve ödem riskini artırabileceğinden, seçim klinik ekibin standartlarına göre yapılır. [19]
Yeni doğanlarda ve küçük bebeklerde bazı durumlarda nazal yoldan entübasyon daha sık gündeme gelebilir; bunun nedeni, ağız içinin bazı girişimler için açık kalmasının istenmesi veya anatomik/klinik gereklilikler olabilir. Bu konuda kurumlara ait klinik prosedür dokümanları ayrıntılı adımlar içerir. [22]
Ventilatöre Bağlı Enfeksiyonlar Nasıl Önlenmeye Çalışılır?
Entübe hastada enfeksiyon riskini azaltma, tek bir önlemle değil, bir “bakım paketi” yaklaşımıyla yapılır. El hijyeni, ağız bakımı, başın uygun açıda yükseltilmesi ve mümkün olduğunda ventilatörden ayrılma denemelerinin planlanması gibi adımlar bu paketin parçaları arasında sayılır. [9]
Bilimsel derlemeler, ventilatör devrelerinin gereksiz yere sık değiştirilmemesi, kapalı aspirasyon tekniklerinin uygun kullanımı ve oral hijyenin sistematik uygulanması gibi uygulamaların önemli bileşenler olduğunu vurgular. Bu adımların ayrıntıları kurum protokollerine göre değişebilir. [10]
Hastane enfeksiyonlarının tanımı ve izlenmesi, klinik karar vermenin ötesinde sürveyans kurallarıyla da yürür. Resmi kılavuzlar, ventilatörle ilişkili pnömoninin hangi kriterlerle kaydedileceğini ve karşılaştırılabilir veri üretmeyi tarif eder. [9]
Entübasyondan Çıkış: Weaning ve Ekstübasyon Süreci
Entübasyonun bitişi çoğu zaman tek bir “tüpü çıkarma” anından ibaret değildir. Yoğun bakım ekibi önce altta yatan sorunun düzeldiğini, oksijen ihtiyacının azaldığını ve hastanın solunum kaslarının yeterli olduğunu değerlendirir; ardından cihaz desteğini kademeli azaltır. [15]
Kılavuzlar, weaning (solunum desteğinden ayrılma) sürecinin mümkün olduğunca erken düşünülmesini ve hastaların bu sürece göre sınıflandırılmasını önerir. Erken değerlendirme, gereksiz ventilatör süresini azaltmaya yardımcı olabilir. [15]
Spontan solunum denemesi (SBT), ekstübasyon öncesi sık kullanılan bir testtir. Son yıllardaki çalışmalar, farklı SBT tekniklerinin ekstübasyon başarısı üzerindeki etkilerini karşılaştırmış ve bazı tekniklerin daha yüksek başarıyla ilişkili olabileceğini göstermiştir. [16]
Ekstübasyon sonrası ilk saatler yakından takip edilir. Bazı hastalarda ses kısıklığı, boğaz ağrısı veya hırıltılı solunum (stridor) görülebilir; bu belirtiler uzarsa veya nefes darlığı eşlik ederse ekip hızlı değerlendirme yapar. [16]
Uzun Süreli Solunum Desteğinde Trakeostomi Gündeme Gelebilir mi?
Bazı hastalarda ventilatör ihtiyacı günler-haftalar sürebilir. Bu durumda ekip, ağızdan geçen endotrakeal tüp yerine boyundan soluk borusuna açılan bir açıklık üzerinden tüp yerleştirilmesini (trakeostomi) değerlendirebilir. Trakeostomi, entübasyonun “alternatifi” değil; uzayan destek ihtiyacında farklı bir hava yolu yaklaşımıdır. [21]
Trakeostomi kararı, hastanın genel durumu, beklenen ventilatör süresi, sekresyon yönetimi, nörolojik durum ve komplikasyon riskleri gibi başlıkların birlikte ele alınmasıyla verilir. Amaç; konforu artırmak, ağız-yüz bölgesindeki basıyı azaltmak ve bakım süreçlerini kolaylaştırmak olabilir. [21]
Trakeostominin ne zaman yapılmasının daha iyi olduğuna dair araştırmalar devam etmektedir. Son yıllardaki sistematik derlemeler, “erken” trakeostominin bazı sonuçlarda sınırlı fayda sağlayabileceğini bildirirken, etkilerin büyüklüğü ve hangi hasta grubunda anlamlı olduğu konusunda belirsizlikler olduğunu da vurgular. Bu nedenle zamanlama, standart bir gün sayısından çok bireysel değerlendirmeye dayanır. [21]
Trakeostominin de kanama, enfeksiyon, trakea yaralanması ve daralma gibi kendi riskleri vardır. Bu yüzden her hastada otomatik bir seçenek değildir; yarar-zarar dengesi ekip tarafından tekrar tekrar gözden geçirilir. [21]
Entübasyona Alternatif Olabilecek Solunum Destekleri
Entübasyon her zaman ilk seçenek değildir. Oksijen maskesi, yüksek akımlı nazal oksijen, noninvaziv ventilasyon (maske ile pozitif basınç) gibi yöntemler uygun hastalarda denenebilir. Amaç, güvenli sınırlar içinde kalarak invaziv hava yolu ihtiyacını azaltmaktır. [17]
Bununla birlikte, bazı tablolar entübasyonu geciktirmeye uygun değildir. Hava yolu tıkanıklığı, hızla kötüleşen solunum yetmezliği veya bilinç kaybı gibi durumlarda, invaziv hava yolu gecikmeden gündeme gelebilir. [1]
Noninvaziv yöntemlerin seçimi, hastanın bilinci, sekresyon miktarı, yüz yapısı, aspirasyon riski ve hemodinamik durumu gibi birçok değişkene bağlıdır. Bu nedenle en doğru karar, hastayı değerlendiren klinik ekibindir. [3]
Hasta Yakınları İçin: Entübe Birini Görünce Ne Beklenir?
Entübe bir hastanın ağzından çıkan tüp, çoğu zaman bir ventilatöre bağlıdır ve cihaz ekranda sayılar gösterir. Bu görüntü ürkütücü olabilir; ancak amaç, vücut toparlanırken solunumu güvenle sürdürmektir. Yoğun bakım ekipleri yakınlara süreci anlatmayı ve soruları yanıtlamayı hedefler. [11]
Hastanın konuşamaması çok yaygındır; çünkü tüp ses tellerinden geçer ve normal ses oluşumunu engeller. Bazı hastalar işaretlerle iletişim kurmaya çalışır; ekip gerekirse yazı tahtası, işaret kartları gibi araçlarla iletişimi destekleyebilir. [11]
Entübe hastada öksürük ve sekresyon yönetimi farklıdır. Solunum yolu salgıları aspirasyonla temizlenebilir; bu durum dışarıdan bakıldığında rahatsız edici görünse de hava yolunu açık tutmak için rutin bir uygulamadır. [11]
Yakınların en çok merak ettiği konu “ne kadar sürecek?” sorusudur. Entübasyon süresi, altta yatan hastalığa, akciğerlerin toparlanma hızına ve eşlik eden sorunlara göre değişir; bu nedenle çoğu zaman gün gün değerlendirme yapılır. [15]
Entübasyon Hakkında Sık Sorulan Sorular
Endotrakeal tüp tam olarak nedir?
Endotrakeal tüp, ağızdan veya burundan ilerletilip soluk borusunun içine yerleştirilen, hava yolunu açık tutan ve gerekiyorsa ventilatörden hava/oksijen verilmesini sağlayan tıbbi tüptür. [1]
Entübe olmak, komada olmak demek mi?
Hayır. Entübe hastalar bazen derin uyku (genel anestezi), bazen sedasyon altında, bazen de daha uyanık olabilir. Bilinç düzeyi kullanılan ilaçlara ve hastalığın şiddetine göre değişir. [4] [5]
Entübasyon sırasında hasta acı hisseder mi?
İşlem sırasında genellikle sedasyon ve ağrı kontrolü sağlanır; ameliyatta genel anestezi altında hasta hiçbir şey hissetmez. Yoğun bakımda hedef, gereksiz ağrı ve kaygıyı azaltacak şekilde sedasyon ve analjeziyi düzenlemektir. [4]
Entübasyonun en sık görülen yan etkisi nedir?
Kısa dönemde en sık şikayet edilen durumlar boğaz ağrısı ve ses kısıklığıdır. Çalışmalarda ses kısıklığının görülme oranı geniş aralıkta rapor edilmiştir ve çoğu vakada geçicidir. [13]
Entübe hasta neden konuşamaz?
Tüp ses tellerinin arasından geçtiği için ses telleri normal şekilde titreşemez. Bu nedenle hasta konuşamaz; iletişim, yazı veya işaret gibi alternatif yollarla sağlanır. [11]
Entübe hasta nasıl beslenir?
Ağızdan beslenme genellikle mümkün olmaz. Hastanın durumuna göre enteral beslenme sondasıyla veya damar yoluyla beslenme planı yapılabilir; kılavuzlar bağırsak uygunsa enteral beslenmeyi önceleyen yaklaşımları vurgular. [14]
Entübasyon ne zaman sonlandırılır?
Altta yatan sorun düzelme gösterdiğinde, oksijen ihtiyacı azaldığında ve hasta yeterli nefes gücüne ulaştığında ekstübasyon gündeme gelir. Bu süreçte spontan solunum denemeleri gibi değerlendirmeler kullanılabilir. [15] [16]
Entübasyon her zaman hayat kurtarır mı?
Entübasyon, bazı acil durumlarda hayat kurtarıcı olabilen bir solunum desteği yöntemidir; ancak tek başına iyileşmeyi garanti etmez. Sonuç, altta yatan hastalığın ağırlığına, organların etkilenme düzeyine ve verilen tedaviye bağlıdır. [3]
COVID-19’da entübasyon ne işe yarar?
COVID-19’un ağır akciğer tutulumunda, oksijenle düzelmeyen solunum yetmezliği gelişirse entübasyon ve invaziv ventilasyon gerekebilir. Bu yaklaşım virüsü “tedavi etmez”; hastaya, bağışıklık ve tıbbi tedaviler etkisini gösterene kadar solunum açısından zaman kazandırmayı hedefler. [7]
Entübasyon sonrası ses değişikliği ne kadar sürer?
Birçok hastada ses kısıklığı ve boğaz rahatsızlığı günler içinde azalır; ancak uzun süren ses değişikliği, ses telleri ve üst hava yolu tahrişi gibi nedenlerle değerlendirme gerektirebilir. Hastane bilgilendirme dokümanları bu konuda uyarılar içerir. [12]
Günlük Hayatta Doğru Bilinen Yanlışlar
“Entübe olmak kesin kötüye gidiştir” düşüncesi yaygındır. Oysa entübasyon, hastalığın ciddiyetini gösterebilse de asıl anlamı güvenli solunum desteği sağlamaktır; bazı hastalarda geçici bir köprü görevi görür. [3] [11]
Bir diğer yanlış, entübasyonun tek başına “tedavi” olduğunun düşünülmesidir. Entübasyon, hava yolunu güvenceye alır ve ventilasyon/oksijenlenmeyi destekler; asıl tedavi altta yatan nedenin (enfeksiyon, travma, kalp-akciğer sorunu gibi) yönetimidir. [1]
Son olarak, entübasyon süresinin her hastada aynı olacağı sanılır. Oysa süre; akciğerlerin toparlanma hızı, sedasyon gereksinimi, enfeksiyon riski, kas gücü ve eşlik eden hastalıklar gibi değişkenlere bağlıdır ve gün gün yeniden değerlendirilir. [15]
Kaynaklar
- [1] Alvarado AC, vd. Endotracheal Intubation Techniques. StatPearls [Internet]. NCBI Bookshelf (2023). https://www.ncbi.nlm.nih.gov/books/NBK560730/
- [2] Avva U, vd. Airway Management. StatPearls [Internet]. NCBI Bookshelf (2025). https://www.ncbi.nlm.nih.gov/books/NBK470403/
- [3] Haribhai S, vd. Ventilator Complications. StatPearls [Internet]. NCBI Bookshelf (2022). https://www.ncbi.nlm.nih.gov/books/NBK560535/
- [4] Devlin JW, Skrobik Y, Gélinas C, vd. ICU’da ağrı, sedasyon, deliryum, mobilite ve uyku yönetimi kılavuzu (PADIS). Crit Care Med. 2018;46(9):e825-e873. SCCM sayfası: https://www.sccm.org/clinical-resources/guidelines/guidelines/guidelines-for-the-prevention-and-management-of-pa
- [5] Lewis K, Balas MC, Stollings JL, vd. PADIS kılavuzuna odaklı güncelleme. Crit Care Med. 2025;53(3):e711-e727. SCCM sayfası: https://www.sccm.org/clinical-resources/guidelines/guidelines/focused-update-padis-guideline
- [6] ARDS Network. Ventilation with Lower Tidal Volumes as Compared with Traditional Tidal Volumes for Acute Lung Injury and ARDS. N Engl J Med. 2000. PubMed: https://pubmed.ncbi.nlm.nih.gov/10793162/
- [7] National Institutes of Health (NIH). Coronavirus Disease 2019 (COVID-19) Treatment Guidelines (oksijen ve ventilasyon bölümleri dahil). PDF (erişim tarihi belge içinde yer alır): https://www.ncbi.nlm.nih.gov/books/NBK570371/pdf/Bookshelf_NBK570371.pdf
- [8] American Society of Anesthesiologists (ASA). Practice Guidelines for Preoperative Fasting (modüler güncelleme). (2023). PDF: https://www.asahq.org/~/media/sites/asahq/files/public/resources/standards-guidelines/practice-guidelines-for-preoperative-fasting.pdf
- [9] Centers for Disease Control and Prevention (CDC). Ventilator-associated Pneumonia (VAP) Basics. (2024). https://www.cdc.gov/ventilator-associated-pneumonia/about/index.html
- [10] Klompas M, vd. Strategies to prevent ventilator-associated pneumonia and other ventilator-associated events. (derleme). (2022). https://pmc.ncbi.nlm.nih.gov/articles/PMC10903147/
- [11] East Lancashire Hospitals NHS Trust. Critical Care Unit: Procedures and Treatments (entübasyon/ventilasyon bilgilendirmesi). (2022). PDF: https://elht.nhs.uk/application/files/7016/6721/3334/Critical_Care_Procedures_and_Treatments_document_JULY_2022.pdf
- [12] Royal Berkshire NHS Foundation Trust. Changes to the voice after intubation. (2023). PDF: https://www.royalberkshire.nhs.uk/media/at1lmux1/changes-to-the-voice-after-intubation_jul23.pdf
- [13] Kiran S, vd. Prolonged hoarseness following endotracheal intubation. (2016). https://pmc.ncbi.nlm.nih.gov/articles/PMC4989817/
- [14] ESPEN. Clinical nutrition in the intensive care unit (practical & revised guideline). (2023). PDF: https://www.espen.org/files/ESPEN-Guidelines/ESPEN_practical_and_partially_revised_guideline_Clinical_nutrition_in_the_intensive_care_unit.pdf
- [15] Boles JM, Bion J, Connors A, vd. Weaning from mechanical ventilation. Eur Respir J. 2007;29(5):1033-1056. https://publications.ersnet.org/content/erj/29/5/1033
- [16] Burns KEA, vd. Spontaneous Breathing Trial Techniques for Extubating Adults. (2024). https://pmc.ncbi.nlm.nih.gov/articles/PMC10891471/
- [17] Rosenthal VD, vd. Preventing ventilator-associated pneumonia: A position paper. Int J Infect Dis. (2025). https://www.ijidonline.com/article/S1201-9712(24)00381-3/fulltext
- [18] Apfelbaum JL, Hagberg CA, Connis RT, vd. 2022 ASA Practice Guidelines for Management of the Difficult Airway. Anesthesiology. 2022;136(1):31-81. PubMed: https://pubmed.ncbi.nlm.nih.gov/34762729/
- [19] Schrader M, vd. Tracheal Rapid Sequence Intubation. StatPearls [Internet]. NCBI Bookshelf (2022). https://www.ncbi.nlm.nih.gov/books/NBK560592/
- [20] Wallace S, vd. Laryngeal complications after tracheal intubation and tracheostomy. BJA Education. (2021). https://www.bjaed.org/article/S2058-5349(21)00028-7/fulltext
- [21] Merola R, vd. Timing of Tracheostomy in ICU Patients: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. (2024). https://pmc.ncbi.nlm.nih.gov/articles/PMC11433256/
- [22] NHS Neonatal/PCCS/IC Network. Clinical Procedure: Endotracheal Intubation (neonatal guideline). (2018; PDF erişim). https://eoeneonatalpccsicnetwork.nhs.uk/wp-content/uploads/2022/06/Intubation-guideline-2018.pdf
...
Yasal Uyarı ve Sorumluluk Reddi: Bu blogda yer alan tüm içerikler yalnızca genel bilgilendirme amaçlıdır ve yayınlandığı tarihteki mevcut bilimsel verilere dayanarak hazırlanmıştır. Söz konusu bilgiler, profesyonel tıbbi tavsiye, teşhis veya tedavi yerine geçmez. Sağlığınızla ilgili herhangi bir soru, endişe veya ihtiyaç durumunda, lütfen bir doktora ya da yetkin bir sağlık kuruluşuna başvurunuz. Bu blogda sunulan bilgilerin kullanımı tamamen okuyucunun sorumluluğundadır. Blog sahibi, yazarlar veya bağlı kuruluşlar, bu içeriklerin doğruluğu, güncelliği veya eksiksizliği konusunda herhangi bir garanti vermez ve bu bilgilerin kullanımından kaynaklanabilecek doğrudan veya dolaylı herhangi bir zarar veya kayıptan sorumlu tutulamaz. Sağlık durumunuza ilişkin kararlar almadan önce, mutlaka bir sağlık uzmanına danışmanız gerektiğini unutmayınız. Bu blog, tıbbi bir hizmet sunmamakta olup yalnızca bilgilendirme amacı taşımaktadır.



















 Housing Filtre Setleri
Housing Filtre Setleri Arıtma Cihazı Filtre Setleri
Arıtma Cihazı Filtre Setleri Duş Filtreleri
Duş Filtreleri Housing Filtreler
Housing Filtreler Membran Filtreler
Membran Filtreler UV Filtreler
UV Filtreler Yıkanabilir Filtreler
Yıkanabilir Filtreler Analiz Cihazları
Analiz Cihazları Basınç Ayarlayıcılar
Basınç Ayarlayıcılar Çekvalfler
Çekvalfler Clipsler
Clipsler Fittingsler
Fittingsler Hortum
Hortum Housing Anahtarları
Housing Anahtarları Housingler
Housingler Musluk
Musluk Pompa
Pompa Su Analiz Kitleri ve Cihazları
Su Analiz Kitleri ve Cihazları Switchler & Solenoid Valfler
Switchler & Solenoid Valfler Tank
Tank Valfler
Valfler
 Aktif Karbon Filtreleri
Aktif Karbon Filtreleri Arsenik Arıtma Sistemleri
Arsenik Arıtma Sistemleri Biyolojik Arıtım Sistemleri
Biyolojik Arıtım Sistemleri Elektrodeiyonizasyon Sistemleri
Elektrodeiyonizasyon Sistemleri Endüstriyel Ekipmanlar
Endüstriyel Ekipmanlar Gri Su Arıtma Sistemleri
Gri Su Arıtma Sistemleri MBR Arıtım Sistemleri
MBR Arıtım Sistemleri Ultrafiltrasyon Sistemleri
Ultrafiltrasyon Sistemleri Yumuşatma Sistemleri
Yumuşatma Sistemleri