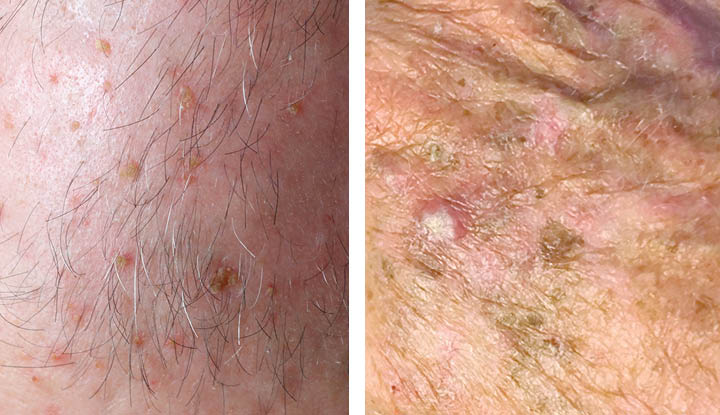
Aktinik Keratoz: Belirtiler, Tanı ve Tedavi
Aktinik keratoz, yıllar içinde biriken güneş hasarının ciltte bıraktığı pütürlü ve pullu alanlardır. Çoğu kişi bunu önce “kuru kabuk” ya da “geçmeyen tahriş” sanabilir; oysa bu lezyonlar, ultraviolet (UV) ışınlarının cilt hücrelerinde oluşturduğu DNA hasarının işaretidir. [3] [4] [5]
- Aktinik Keratoz Nedir ve Neden Önemlidir?
- Aktinik Keratoz Nasıl Oluşur?
- Aktinik Keratoz Belirtileri Nelerdir?
- Aktinik Keratoz Nerelerde Görülür?
- Aktinik Keratoz Dereceleri ve Kalınlığın Önemi
- Aktinik Keratoz Neden Olur ve Kimler Risk Altındadır?
- Aktinik Keratoz Kanser midir? Dönüşüm Riski Ne Demektir?
- Dudakta Aktinik Keratoz: Aktinik Keilit
- Aktinik Keratoz ile Karışabilen Durumlar
- Aktinik Keratoz Teşhisi Nasıl Konulur?
- Aktinik Keratoz Tedavisi Nasıl Planlanır?
- Lezyon Odaklı Aktinik Keratoz Tedavileri
- Alan (Field) Tedavileri ve Kombinasyonlar
- Aktinik Keratoz Tedavisi Sonrası Süreç
- Aktinik Keratoz Neden Tekrarlar?
- Aktinik Keratozda Güneşten Korunma Yol Haritası
- Güneş Koruyucu Seçerken Nelere Bakılır?
- Aktinik Keratozda Kendi Kendine Takip
- Hangi Durumlarda Gecikmeden Değerlendirme Gerekir?
- Takip ve Kontrol: Ne Kadar Sıklıkla?
- Günlük Yaşamda Sık Yapılan Hatalar
- Aktinik Keratoz Hakkında Sık Sorulan Sorular
- Kaynaklar
Bu rehberde aktinik keratoz belirtilerini net biçimde tanıyabileceğiniz ipuçlarını, tanıda neler yapıldığını, güncel tedavi seçeneklerini ve tekrarları azaltmak için en etkili adımı yani güneşten korunmayı tüm ayrıntılarıyla anlatıyorum. [1] [2] [6]
Aktinik Keratoz Nedir ve Neden Önemlidir?
Aktinik keratoz (AK), kronik güneş maruziyeti sonucu oluşan, cildin üst tabakasında gelişen öncül (prekanseröz) bir değişikliktir. Lezyonlar çoğu zaman kuru, pullu, kabuklu ve dokunmakla pürüzlü hissedilir. En sık güneş gören yüz, kulak, el sırtı, ön kol ve saçsız kafa derisinde ortaya çıkar. [3] [4] [1]
AK “kesin kanser” demek değildir; ancak bazı AK odakları zamanla skuamöz hücreli karsinom gibi keratinosit kaynaklı cilt kanserlerine ilerleyebilir. Bu olasılık nedeniyle AK, erken dönemde tanınması ve gerekirse tedavi edilmesi gereken önemli bir uyarı lezyonu kabul edilir. [1] [9] [10]
Bir diğer önemli nokta, AK’nın çoğu zaman tek bir lezyondan ibaret olmamasıdır. Güneşin yıllar içinde hasarladığı geniş bir cilt alanı vardır ve hekimler bunu “alan hasarı” ya da “field cancerization” şeklinde değerlendirir. Bu bakış açısı, tedavi planının neden bazen tüm bölgeyi kapsadığını açıklar. [14] [2]
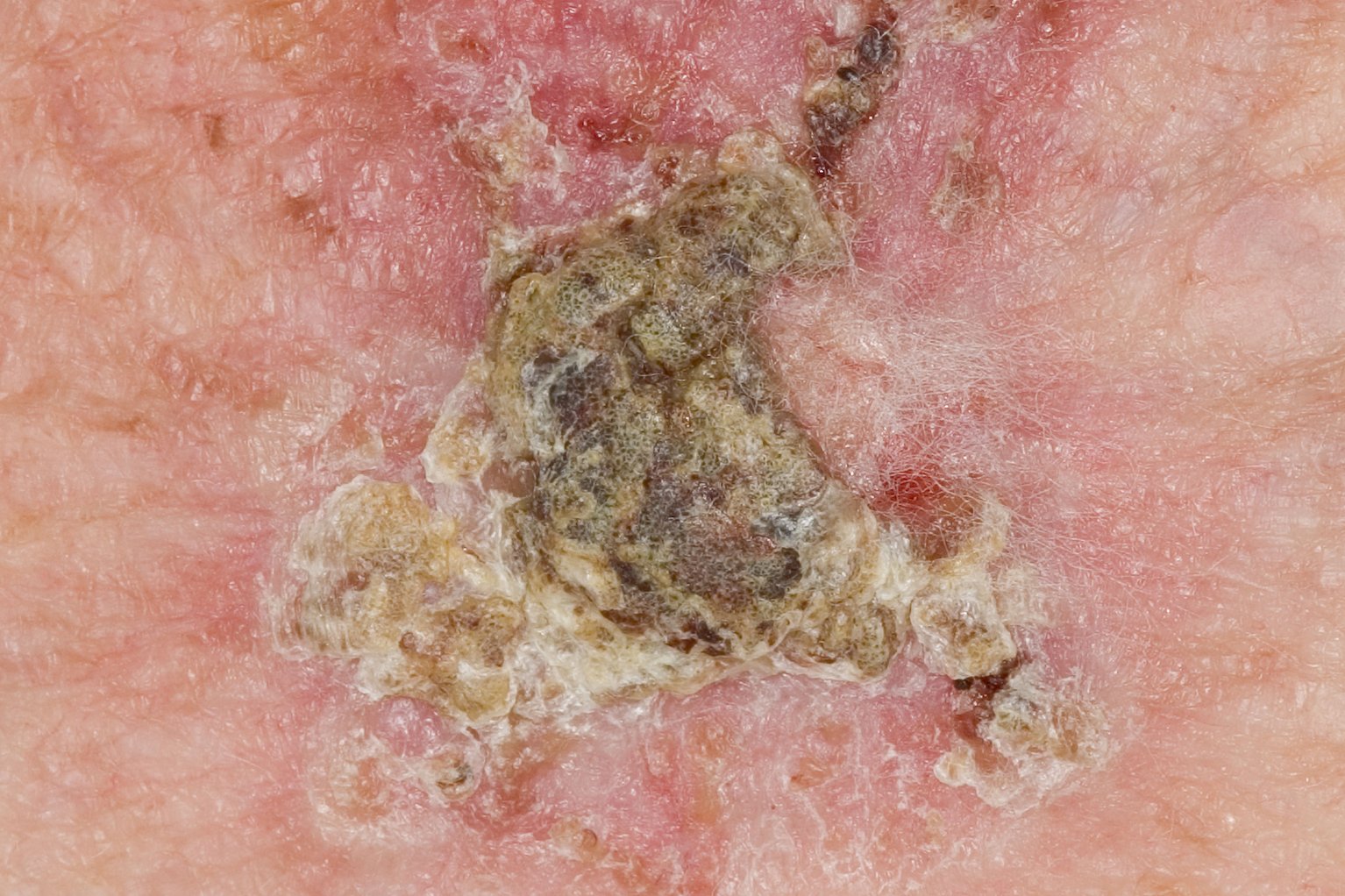

Aktinik Keratoz Nasıl Oluşur?
UV ışınları (özellikle UVB), keratinositlerin DNA’sında hasar oluşturabilir. Vücut bu hasarı onarmaya çalışır; ancak yıllar süren tekrar eden maruziyetle onarım mekanizmaları yetersiz kalabilir ve hücreler anormal çoğalma eğilimi kazanabilir. [5] [3]
Bu süreç genellikle sessiz ilerler. Bir gün ciltte küçük bir pütür fark edilir, sonra tekrar kaybolur, sonra yeniden belirir. Aslında bu dalgalanmalar, cildin hasarlı hücreleri temizleme ve yenileme çabasının dışa yansımasıdır. [13] [3]
Bağışıklık sistemi güçlü olduğunda hasarlı hücrelerin bir kısmı daha kolay elimine edilir. İmmün baskılanma olduğunda ise AK gelişimi ve AK’nın daha ileri lezyonlara ilerleme riski artabilir. Bu durum organ nakli alıcıları gibi gruplarda özellikle önem kazanır. [16] [17] [18]
Aktinik Keratoz Belirtileri Nelerdir?
AK’nın en ayırt edici yanı, dokunma ile fark edilen pütürdür. Lezyon bazen gözle zor seçilir; ancak parmağınızla üzerinden geçtiğinizde “zımpara” gibi bir yüzey hissi verir. Üst yüzey açıklık-koyuluk gösterebilir ve ince pullar dökülebilir. [4] [3]
Renk ve şekil sabit değildir. Pembe-kırmızı, cilt renginde, kahverengimsi veya daha koyu alanlar görülebilir. Bazı lezyonlar güneşte kaldıktan sonra daha belirginleşir, bazen de nemlendirince bir süre “sakinleşmiş” gibi görünür. [3] [4]
Sık görülen şikayetler
- Pütürlü ve sert bir yüzey hissi [4]
- Kuru pullanma, ince kabuklanma [3]
- Aralıklı kaşıntı, yanma veya batma [4]
- Sürtünme ile artan hassasiyet [4]
- Çatlama, yüzeysel kanama veya sızı [4]
AK genellikle küçük başlar ama zamanla kalınlaşabilir. “Kalın ve kabuklu” hale gelen odaklar daha dikkatli değerlendirilir; çünkü klinik olarak daha ileri değişikliklere yaklaşmış olabilir. [10] [13]
Aktinik Keratoz Nerelerde Görülür?
AK’nın dağılımı güneşin cilde temas ettiği yerleri takip eder. Yüz (özellikle alın, burun, yanak), kulaklar, saçsız kafa derisi, boyun, ön kol, el sırtı ve bazen alt bacaklar tipik bölgelerdir. Dudaklarda da (özellikle alt dudakta) güneşe bağlı aktinik değişiklikler görülebilir. [4] [3]
Tek bir odak görmek mümkündür; ancak sık olan durum, aynı bölgede çok sayıda küçük AK’nın birlikte bulunmasıdır. Bu tablo, “güneş hasarı alanı” bulunduğunu düşündürür ve tedavinin sadece tek lezyona odaklanmamasını gerektirebilir. [14] [2]
Aktinik Keratoz Dereceleri ve Kalınlığın Önemi
Klinikte AK’lar sıklıkla kalınlık ve belirginliğe göre derecelendirilir (örneğin Olsen dereceleri). Hafif AK’lar daha çok “hissedilen” pütür şeklindeyken, orta dereceliler gözle de seçilen pullu alanlardır; ileri derecede olanlar ise daha kalın, kabuklu ve belirgin kabarıklıklar olarak görülür. [13] [6]
Bu derecelendirme tek başına “kötü huylu” demek değildir; ancak tedavi seçimini etkiler. Örneğin belirgin kalınlaşma varsa lezyon odaklı yöntemler veya biyopsi ihtiyacı daha fazla gündeme gelebilir; çok sayıda hafif lezyon varsa alan tedavileri daha anlamlı olabilir. [2] [12]
Aktinik Keratoz Neden Olur ve Kimler Risk Altındadır?
AK’nın temel nedeni UV maruziyetidir. Bu maruziyet, güneşte çalışma, sık güneşlenme, çocuklukta tekrarlayan güneş yanıkları veya solaryum gibi yapay UV kaynaklarıyla artar. Güneş hasarı birikimsel olduğu için yaşla birlikte AK görülme olasılığı yükselir. [11] [5] [6]
Riski artırabilen başlıca etkenler
- Uzun süreli ve tekrarlayan güneş maruziyeti [5] [11]
- Solaryum ve benzeri yapay UV kaynakları [6]
- Açık ten (kolay yanan, zor bronzlaşan cilt) [11]
- İleri yaş [11]
- Bağışıklık baskılanması (organ nakli sonrası gibi) [16] [17]
- Daha önce AK veya keratinosit kaynaklı cilt kanseri öyküsü [19]
Bazı çalışmalarda insan papilloma virüslerinin (HPV) AK gelişiminde eşlik eden bir faktör olabileceği tartışılır. Bu ilişki hâlen araştırılmaktadır; tek başına HPV varlığı AK olacağınız anlamına gelmez, ancak UV hasarı ile birlikte etkisi olabileceği düşünülür. [15]
Aktinik Keratoz Kanser midir? Dönüşüm Riski Ne Demektir?
AK, kanser değildir; fakat kansere giden yolda uyarıcı bir basamak olarak kabul edilir. Bu nedenle AK tanısı, “cildimde güneş hasarı birikti ve riskim arttı” mesajı taşır. [3] [19]
AK’nın skuamöz hücreli karsinoma dönüşüm riski; lezyonun sayısına, kalınlığına, kişinin bağışıklık durumuna ve toplam güneş hasarına göre değişir. Tek bir lezyon için yıllık dönüşüm riskine dair yayınlarda geniş aralıklar olması, öngörünün her birey için zor olduğunu gösterir. [9]
Sistematik derlemelerde, bazı klinik özelliklerin (örneğin belirgin kalınlaşma, hassasiyet, kanama eğilimi gibi) ilerleme riskine eşlik edebildiği belirtilir. Bu yüzden “şüpheli değişiklik” varsa yalnızca nemlendirip beklemek yerine muayene olmak daha doğru yaklaşımdır. [10] [12]
Dudakta Aktinik Keratoz: Aktinik Keilit
Alt dudakta güneşe bağlı kalıcı kuruluk, çatlama, pullanma ve renk değişikliği varsa bu durum aktinik keilit olarak adlandırılabilir. Aktinik keilit, temelde dudak vermilyonunun güneş hasarıdır ve AK ile benzer şekilde öncül bir lezyon olarak değerlendirilir. [23] [24]
Dudak bölgesi, yapısı gereği UV’ye daha hassastır. Bu nedenle dudakta uzun süre geçmeyen kabuklanma, çatlama veya yüzeyde “kalın bir plak” hissi varsa dermatoloji değerlendirmesi geciktirilmemelidir. [23] [4]
Dudak korunmasında, SPF içeren dudak koruyucu kullanımı ve fiziksel gölgeleme (şapka) özellikle önemlidir. Dudak, güneşten korunmada en sık atlanan alanlardan biridir. [6] [4]
Aktinik Keratoz ile Karışabilen Durumlar
Pütürlü ve pullu alanlar her zaman AK değildir. Benign (iyi huylu) kabarıklıklar veya kronik irritasyonlar AK’yı taklit edebilir. Bu nedenle tanı, lezyonun görünümü kadar dokusu, yerleşimi ve güneş öyküsü ile birlikte değerlendirilir. [12] [3]
Sıklıkla karışabilen bazı durumlar
- Seboreik keratoz (iyi huylu kabarık lezyonlar) [12]
- Egzama ve kronik tahriş [12]
- Sedef (psoriasis) plakları [12]
- Yüzeyel mantar enfeksiyonları [12]
- Bowen hastalığı (in situ skuamöz hücreli karsinom) [12]
- Erken dönem skuamöz hücreli karsinom [9]
Aktinik Keratoz Teşhisi Nasıl Konulur?
Tanı çoğu zaman dermatoloji muayenesi ile konur. Hekim lezyonu inceler, dokunarak pütür ve kalınlığı değerlendirir, güneşe maruziyet öykünüzü sorar ve gerekirse dermoskopi gibi büyütmeli inceleme yöntemlerinden yararlanabilir. [12] [2]
Biyopsi, kanser şüphesinin arttığı durumlarda tanıyı kesinleştirmek için kullanılır. Hızlı büyüyen, ülserleşen, kolay kanayan veya standart tedaviye rağmen inatçı kalan lezyonlarda doku örneği almak gündeme gelebilir. [12] [4]
AK tanısı, aynı zamanda gelecekte keratinosit kaynaklı cilt kanserleri için artmış riskin bir göstergesi olarak da kabul edilir. Bu nedenle tanı konduktan sonra korunma stratejileri ve düzenli takip daha büyük önem kazanır. [19] [6]
Aktinik Keratoz Tedavisi Nasıl Planlanır?
Tedavide iki hedef vardır: Mevcut anormal hücreleri ortadan kaldırmak ve yeni lezyonların gelişme olasılığını azaltmak. Bunun için hekimler, tek tek görünen lezyonları hedefleyen yöntemleri ve geniş alanı kapsayan alan tedavilerini birleştirebilir. [2] [14]
Seçim yapılırken lezyonun sayısı, kalınlığı, yerleşimi, kişinin cilt tipi, daha önceki tedavilere yanıtı ve bağışıklık durumu dikkate alınır. Örneğin yüz gibi kozmetik açıdan hassas bölgelerde iz ve renk değişikliği riski özellikle değerlendirilir. [2] [3]
Lezyon Odaklı Aktinik Keratoz Tedavileri
Kriyoterapi (dondurma)
Kriyoterapide lezyon çok düşük ısı ile kısa süreli dondurulur. İşlem sonrası kızarıklık, su toplama ve kabuklanma sık görülür; çoğu lezyon günler-haftalar içinde dökülerek iyileşir. [3]
Kriyoterapi, az sayıda belirgin lezyonu olan kişilerde pratik bir seçenektir. Ancak özellikle koyu tenli bireylerde geçici veya kalıcı renk değişikliği riski olabileceği için hekim bilgilendirmesi önemlidir. [3] [4]
Küretaj ve elektrokoter
Kalın kabuklu, kabarık veya şüpheli AK’larda lezyonun kazınarak alınması (küretaj) ve ardından kanamanın kontrolü için elektrokoter uygulanabilir. Bu işlem bazı durumlarda patoloji için doku elde etmeye de imkân verir. [12] [3]
Cerrahi eksizyon
Kanser şüphesinin yüksek olduğu odaklarda lezyon küçük bir cerrahi işlemle tamamen çıkarılabilir. Bu yaklaşım, tanıyı kesinleştiren patoloji incelemesini sağlar; ancak işlem yerinde iz kalma olasılığı bulunur. [12]
Alan (Field) Tedavileri ve Kombinasyonlar
Çok sayıda AK varsa veya ciltte geniş bir güneş hasarı alanı bulunuyorsa alan tedavileri öne çıkar. Amaç yalnızca görünen lezyonları değil, henüz klinik olarak belirginleşmemiş atipik hücre odaklarını da hedeflemektir. [14] [2]
Topikal (sürülen) tedaviler
Topikal alan tedavileri, hekim tarafından reçete edilen ve belirli bir süre boyunca düzenli uygulanan ilaçlardır. Bu tedaviler farklı mekanizmalarla etki eder ve seçim, lezyonların yerleşimi ile kişinin toleransına göre yapılır. [2] [1]
Uygulama sırasında kızarıklık, yanma, kabuklanma ve geçici tahriş beklenebilir. Bu reaksiyonlar çoğu zaman sınırlı ve geçicidir; ancak şiddetli ağrı, yaygın yara veya enfeksiyon bulguları gelişirse tedaviyi kendi kendine sürdürmek yerine hekimle görüşmek gerekir. [2] [3]
Fotodinamik tedavi (PDT)
Fotodinamik tedavide (PDT) cilde ışığa duyarlılaştırıcı bir madde uygulanır ve ardından özel bir ışık kaynağıyla aktive edilir. Yüz ve saçlı deri gibi alanlarda çoklu AK bulunduğunda, alanı hedefleyen seçeneklerden biri olarak değerlendirilebilir. [3] [2]
PDT sonrası kısa süreli ağrı, yanma, kızarıklık ve kabuklanma görülebilir. Tedavi sonrası UV’den kaçınma, hekim önerilerine uyma ve cildi tahriş etmemek iyileşme sürecini kolaylaştırır. [3] [5]
Kimyasal peeling ve lazer uygulamaları
Kimyasal peeling veya lazerle yüzeysel soyma yöntemleri, seçilmiş hastalarda güneş hasarlı yüzey tabakayı yenilemeyi hedefleyebilir. Bu yaklaşımlar, cilt tipi ve lezyonların yaygınlığına göre planlanır; her AK hastasına otomatik olarak önerilmez. [3] [6]
Tedavi seçeneklerini hızlı karşılaştırma
| Yöntem | Hangi durumda öne çıkar? | Uygulama süresi | Beklenen iyileşme | Sık görülen etkiler |
| Kriyoterapi | Tek/az sayıda belirgin lezyon | Dakikalar | Günler-haftalar | Kızarıklık, kabuk, su toplama |
| Küretaj/elektrokoter | Kalın kabuklu veya şüpheli odak | Kısa işlem | Haftalar | Kabuklanma, hassasiyet |
| Topikal alan tedavisi | Geniş alanda çoklu lezyon | Haftalar | Uygulama bitiminden sonra haftalar | Kızarıklık, yanma, tahriş |
| PDT | Yüz/saçlı deri gibi alanlarda çoklu lezyon | Seans bazlı | Günler-haftalar | Ağrı/yanma, kızarıklık |
| Eksizyon | Kanser şüphesi yüksek odak | Kısa işlem | Haftalar | İz, hassasiyet |
Tablodaki süreler genel bir çerçevedir; iyileşme, lezyonun yeri ve kişinin cilt yapısına göre değişebilir. Tedavi seçimi, hekim muayenesinde risk ve beklentiler birlikte değerlendirilerek yapılır. [2] [3]
Aktinik Keratoz Tedavisi Sonrası Süreç
Tedavi sonrasında kızarıklık, kabuklanma, hafif sızı ve geçici renk değişikliği beklenebilir. Bu bulgular çoğu zaman iyileşmenin parçasıdır; ancak şiddetli ağrı, yaygın şişlik, irinli akıntı veya hızla büyüyen yeni bir kitle fark edilirse gecikmeden değerlendirme gerekir. [3] [12]
Kabukları zorla koparmamak, bölgeyi tahriş etmemek ve hekim önerdiyse nazik temizlik ve bakım adımlarını uygulamak önemlidir. Bazı tedavilerden sonra geçici süreyle yoğun güneşten kaçınma özellikle vurgulanır. [3] [5]
Aktinik Keratoz Neden Tekrarlar?
AK’nın tekrar etmesinin ana nedeni, altta yatan güneş hasarının yıllar içinde birikmiş olmasıdır. Bir lezyon tedavi edildiğinde o odak temizlenir; ancak aynı bölgede veya yakın çevrede yeni odakların belirmesi mümkündür. Bu durum, güneşten korunmanın neden “uzun vadeli” bir alışkanlık olması gerektiğini gösterir. [14] [4] [5]
Bazı AK’ların kendiliğinden gerileyebileceği bildirilmiştir; buna rağmen kalıcı kalan veya sık tekrarlayan lezyonlar, ilerleme riski açısından hekim kontrolünde yönetilmelidir. [13] [9]
Aktinik Keratozda Güneşten Korunma Yol Haritası
Güneşten korunma, AK yönetiminin en etkili basamağıdır. UV maruziyetini azaltmak, yeni lezyonların çıkma olasılığını düşürür ve mevcut güneş hasarının daha hızlı ilerlemesini engellemeye yardımcı olur. [5] [6] [4]
Günlük uygulanabilir 10 adım
- Güneşin en güçlü olduğu saatlerde (özellikle öğle saatleri) gölgede kalmayı planlayın. [5] [6]
- Geniş kenarlı şapka kullanarak yüz, kulak ve boynu koruyun. [5]
- Sık dokunmuş, uzun kollu kıyafetlerle cildi fiziksel olarak kapatın. [5]
- Açıkta kalan alanlara geniş spektrum (UVA+UVB) korumalı ve en az SPF 30 güneş koruyucu uygulayın. [1] [6]
- Dışarı çıkmadan 15-30 dakika önce sürmeyi alışkanlık haline getirin. [4]
- Dışarıdaysanız en geç 2 saatte bir yeniden uygulayın; terleme veya suyla temas sonrası tekrar sürün. [7] [8]
- Kulak, ense, el sırtı, saç çizgisi ve dudak gibi sık atlanan bölgeleri özellikle kontrol edin. [4] [6]
- Bulutlu günlerde de korunmayı bırakmayın; UV ışınları bulutlardan geçebilir. [6]
- Solaryum ve yapay bronzlaşma cihazlarından uzak durun. [6] [1]
- Yılın her döneminde, güneşe çıkacağınızı bildiğiniz günlerde bu adımları “tam paket” uygulayın. [5] [6]
Güneş koruyucu miktarı da kritik bir ayrıntıdır. Dünya Sağlık Örgütü, erişkin bir vücuda yeterli koruma sağlayacak miktarın yaklaşık 3-4 tepeleme yemek kaşığı olduğunu belirtir. Daha az sürmek, pratikte korumayı belirgin şekilde azaltır. [6]
American Academy of Dermatology, güneş koruyucu seçerken en az SPF 30 ve geniş spektrum koruma özelliklerini vurgular. Yine de en güçlü yaklaşım, güneş koruyucuyu “tek başına çözüm” değil; gölge ve koruyucu kıyafetlerle tamamlanan bir parça olarak görmektir. [8] [1] [5]
Güneş Koruyucu Seçerken Nelere Bakılır?
Etiket üzerinde “geniş spektrum” ibaresi bulunması, hem UVA hem UVB’ye karşı koruma hedeflendiğini gösterir. SPF değeri ise UVB’ye karşı koruma kapasitesi hakkında fikir verir ve günlük kullanımda en az SPF 30 önerisi sıkça vurgulanır. [8] [1]
Teknik özelliklerden daha önemli olan ise doğru kullanım alışkanlığıdır: yeterli miktarda sürmek, dışarı çıkmadan önce uygulamak ve düzenli yenilemek. Bu üç adım yapılmadığında, yüksek SPF yazıyor olması tek başına yeterli koruma anlamına gelmez. [6] [8]
Aktinik Keratozda Kendi Kendine Takip
AK’lar zaman içinde değişebilir. Bu yüzden kendi cildinizi tanımanız ve yeni çıkan odakları erken fark etmeniz faydalıdır. Birçok uzman kaynak, cildin düzenli aralıklarla kontrol edilmesini önerir; pratikte ayda bir “cilt taraması” alışkanlığı iyi bir başlangıçtır. [21] [22]
Takipte işinize yarayacak basit yöntem, şüpheli alanı aynı ışıkta ve aynı açıyla periyodik olarak fotoğraflamaktır. Amaç ‘kendi kendine tanı koymak’ değil; büyüme, kalınlaşma veya renk değişikliği gibi değişiklikleri daha net görebilmektir. [22]
Kendi kendine kontrol için pratik ipuçları
- Ayna karşısında yüz, kulak, saç çizgisi ve boynu dikkatle inceleyin. [22]
- El sırtı ve ön kolları, özellikle bilek çevresini kontrol edin. [22]
- Saçsız kafa derisi varsa, tarak veya el aynasıyla tepe bölgeyi gözden geçirin. [22]
- Şüpheli alanda hızlı değişim fark ederseniz randevuyu ertelemeyin. [22]
Hangi Durumlarda Gecikmeden Değerlendirme Gerekir?
AK’nın en önemli yönü, bazı lezyonların daha ileri tablolara ilerleyebilme ihtimalidir. Bu nedenle aşağıdaki değişiklikler varsa “rutin kontrolü beklemeden” dermatoloji değerlendirmesi gerekir. [4] [9]
Alarm bulguları
- Lezyonun belirgin şekilde kabarıp yumru haline gelmesi [4]
- Kısa sürede hızlı büyüme veya belirgin kalınlaşma [4]
- Ülserleşme (açık yara gibi görünüm) [4]
- Tekrarlayan veya kolay kanama [4]
- Belirgin ağrı, hassasiyet ya da dokunmakla sızlama [4]
Takip ve Kontrol: Ne Kadar Sıklıkla?
Hekimler tedavi sonrası yanıtı görmek için kontrol randevusu planlayabilir. Klinik pratikte ilk değerlendirmenin birkaç ay içinde yapılması, gerekirse tedavi planının değiştirilmesine imkân tanır. Bazı değerlendirmelerde, tedaviye tolerans veya yanıt sorunları varsa 2-4 ay içinde; uzun dönem nüks ve etkinlik için ise 6-12 ay içinde kontrolün yararlı olabileceği belirtilmiştir. [20]
Uzun vadede, AK öyküsü olan kişiler için düzenli cilt muayenesi önerileri bulunur. Örneğin bazı kaynaklar, tedavi sonrası en az yılda bir kez cilt kontrolünü gündeme getirir. Kişisel riskiniz yüksekse kontrol aralığı hekim tarafından daha sık planlanabilir. [12] [19]
Günlük Yaşamda Sık Yapılan Hatalar
En yaygın hata, lezyonu “kuru cilt” sanıp aylarca takip etmemektir. İkinci yaygın hata ise yalnızca yazın korunup, kışın veya bulutlu günlerde korunmayı bırakmaktır. UV maruziyeti yıl boyunca devam eder ve toplam hasarı belirleyen günlük alışkanlıklardır. [5] [6]
Bir diğer hata, güneş koruyucuyu çok az sürmek veya gün içinde yenilememektir. Ayrıca kulak, ense, el sırtı ve dudak gibi bölgeler sık atlanır. Bu bölgelerin korunması, AK’nın en sık çıktığı alanlar olduğu için ayrıca önemlidir. [6] [8] [4]
Aktinik Keratoz Hakkında Sık Sorulan Sorular
Aktinik keratoz kendiliğinden geçer mi?
Bazı AK lezyonlarının zaman içinde gerileyebileceği bildirilmiştir. Buna rağmen kalıcı kalan, sık tekrarlayan veya belirgin kalınlaşan lezyonlarda hekim değerlendirmesi gerekir; çünkü hangi lezyonun ilerleyeceğini öngörmek zordur. [13] [9]
Aktinik keratoz bulaşıcı mıdır?
Hayır. AK, enfeksiyon değil; güneşe bağlı birikimli hasarın sonucudur ve kişiden kişiye bulaşmaz. [3] [5]
Tek bir lezyon dondurulduysa sorun bitti mi?
Kriyoterapi hedeflenen lezyonu ortadan kaldırabilir; ancak çevredeki güneş hasarlı deride yeni AK’lar gelişebilir. Bu nedenle korunma ve gerekirse alan tedavileri önem taşır. [3] [14]
Aktinik keratoz varsa cilt kanseri olacağım anlamına mı gelir?
Hayır. AK kanser değildir. Ancak AK tanısı, cildinizde güneş hasarı biriktiğini ve cilt kanseri riskinin arttığını gösteren bir işaret olabilir. Bu nedenle şüpheli değişikliklerde erken muayene ve düzenli takip önerilir. [19] [12]
Dudaktaki kuruluk aktinik keratoz olabilir mi?
Güneş gören dudakta uzun süreli kuruluk, çatlama ve pullanma aktinik keilit ile ilişkili olabilir. Dudakta kalıcı şikâyet varsa değerlendirme gerekir. [23] [24]
Kaynaklar
- [1] American Academy of Dermatology (AAD). Actinic keratosis guideline (özet sayfa). https://www.aad.org/member/clinical-quality/guidelines/actinic-keratosis
- [2] Eisen DB ve ark. Guidelines of care for the management of actinic keratosis. Journal of the American Academy of Dermatology. https://www.jaad.org/article/S0190-9622(22)00612-0/fulltext
- [3] NHS. Actinic keratoses (solar keratoses). https://www.nhs.uk/conditions/actinic-keratoses/
- [4] British Association of Dermatologists. Actinic keratoses (patient information). https://www.bad.org.uk/pils/actinic-keratoses
- [5] World Health Organization (WHO). Ultraviolet radiation – Fact sheet. https://www.who.int/news-room/fact-sheets/detail/ultraviolet-radiation
- [6] World Health Organization (WHO). Radiation: Protecting against skin cancer (Q&A). https://www.who.int/news-room/questions-and-answers/item/radiation-protecting-against-skin-cancer
- [7] CDC. Sun exposure (Travelers’ Health): Reapply sunscreen at least every 2 hours. https://wwwnc.cdc.gov/travel/page/sun-exposure
- [8] American Academy of Dermatology (AAD). How to apply sunscreen. https://www.aad.org/public/everyday-care/sun-protection/shade-clothing-sunscreen/how-to-apply-sunscreen
- [9] Glogau RG. The risk of progression to invasive disease (AK → SCC). Journal of the American Academy of Dermatology. https://www.jaad.org/article/S0190-9622(00)25460-1/fulltext
- [10] Balcere A ve ark. Clinical characteristics of actinic keratosis associated with risk of progression to SCC: systematic review. Journal of Clinical Medicine (2022). https://www.mdpi.com/2077-0383/11/19/5899
- [11] Li Y ve ark. Risk Factors for Actinic Keratoses: A systematic review and meta-analysis. https://pmc.ncbi.nlm.nih.gov/articles/PMC9154173/
- [12] Mayo Clinic. Actinic keratosis: Diagnosis & treatment. https://www.mayoclinic.org/diseases-conditions/actinic-keratosis/diagnosis-treatment/drc-20354975
- [13] Derbyshire Medicines Management. Managing actinic keratoses (AK) pathway. https://www.derbyshiremedicinesmanagement.nhs.uk/assets/Clinical_Guidelines/Formulary_by_BNF_chapter_prescribing_guidelines/BNF_chapter_13/Actinic_Keratoses.pdf
- [14] Hofbauer GFL ve ark. Swiss clinical practice guidelines on field cancerization of actinic keratosis. Swiss Medical Weekly. https://smw.ch/index.php/smw/article/download/1961/2803?inline=1
- [15] De Francesco MA ve ark. Actinic Keratosis and Human Papillomaviruses: may their interplay play a role? https://pmc.ncbi.nlm.nih.gov/articles/PMC12648090/
- [16] Szeimies RM ve ark. Personalising actinic keratosis treatment for immunosuppressed patients. https://pmc.ncbi.nlm.nih.gov/articles/PMC11264500/
- [17] Hasan ZU ve ark. Topical treatment of actinic keratoses in organ transplant recipients (review). https://pmc.ncbi.nlm.nih.gov/articles/PMC9543168/
- [18] Bibee K ve ark. Cutaneous Squamous Cell Carcinoma in the Organ Transplant Recipient. https://pmc.ncbi.nlm.nih.gov/articles/PMC7217490/
- [19] Guorgis G ve ark. Actinic Keratosis Diagnosis and Increased Risk of Skin Cancer. https://pmc.ncbi.nlm.nih.gov/articles/PMC9128984/
- [20] Singh R ve ark. Infrequent follow-up for actinic keratosis treatment (follow-up intervals). https://jcadonline.com/actinic-keratosis-treatment-care-survey/
- [21] American Cancer Society. How to do a skin self-exam (monthly suggestion). https://www.cancer.org/cancer/risk-prevention/sun-and-uv/skin-exams.html
- [22] York Hospitals NHS. Skin self-examination (monthly recommendation). https://www.yorkhospitals.nhs.uk/seecmsfile/?id=5000
- [23] Muse ME. Actinic Cheilitis. StatPearls (NCBI Bookshelf). https://www.ncbi.nlm.nih.gov/books/NBK551553/
- [24] Vasilovici A ve ark. Actinic Cheilitis—From Risk Factors to Therapy. https://pmc.ncbi.nlm.nih.gov/articles/PMC8886241/
...
Yasal Uyarı ve Sorumluluk Reddi: Bu blogda yer alan tüm içerikler yalnızca genel bilgilendirme amaçlıdır ve yayınlandığı tarihteki mevcut bilimsel verilere dayanarak hazırlanmıştır. Söz konusu bilgiler, profesyonel tıbbi tavsiye, teşhis veya tedavi yerine geçmez. Sağlığınızla ilgili herhangi bir soru, endişe veya ihtiyaç durumunda, lütfen bir doktora ya da yetkin bir sağlık kuruluşuna başvurunuz. Bu blogda sunulan bilgilerin kullanımı tamamen okuyucunun sorumluluğundadır. Blog sahibi, yazarlar veya bağlı kuruluşlar, bu içeriklerin doğruluğu, güncelliği veya eksiksizliği konusunda herhangi bir garanti vermez ve bu bilgilerin kullanımından kaynaklanabilecek doğrudan veya dolaylı herhangi bir zarar veya kayıptan sorumlu tutulamaz. Sağlık durumunuza ilişkin kararlar almadan önce, mutlaka bir sağlık uzmanına danışmanız gerektiğini unutmayınız. Bu blog, tıbbi bir hizmet sunmamakta olup yalnızca bilgilendirme amacı taşımaktadır.
























 Housing Filtre Setleri
Housing Filtre Setleri Arıtma Cihazı Filtre Setleri
Arıtma Cihazı Filtre Setleri Duş Filtreleri
Duş Filtreleri Housing Filtreler
Housing Filtreler Membran Filtreler
Membran Filtreler UV Filtreler
UV Filtreler Yıkanabilir Filtreler
Yıkanabilir Filtreler Analiz Cihazları
Analiz Cihazları Basınç Ayarlayıcılar
Basınç Ayarlayıcılar Çekvalfler
Çekvalfler Clipsler
Clipsler Fittingsler
Fittingsler Hortum
Hortum Housing Anahtarları
Housing Anahtarları Housingler
Housingler Musluk
Musluk Pompa
Pompa Su Analiz Kitleri ve Cihazları
Su Analiz Kitleri ve Cihazları Switchler & Solenoid Valfler
Switchler & Solenoid Valfler Tank
Tank Valfler
Valfler
 Aktif Karbon Filtreleri
Aktif Karbon Filtreleri Arsenik Arıtma Sistemleri
Arsenik Arıtma Sistemleri Biyolojik Arıtım Sistemleri
Biyolojik Arıtım Sistemleri Elektrodeiyonizasyon Sistemleri
Elektrodeiyonizasyon Sistemleri Endüstriyel Ekipmanlar
Endüstriyel Ekipmanlar Gri Su Arıtma Sistemleri
Gri Su Arıtma Sistemleri MBR Arıtım Sistemleri
MBR Arıtım Sistemleri Ultrafiltrasyon Sistemleri
Ultrafiltrasyon Sistemleri Yumuşatma Sistemleri
Yumuşatma Sistemleri