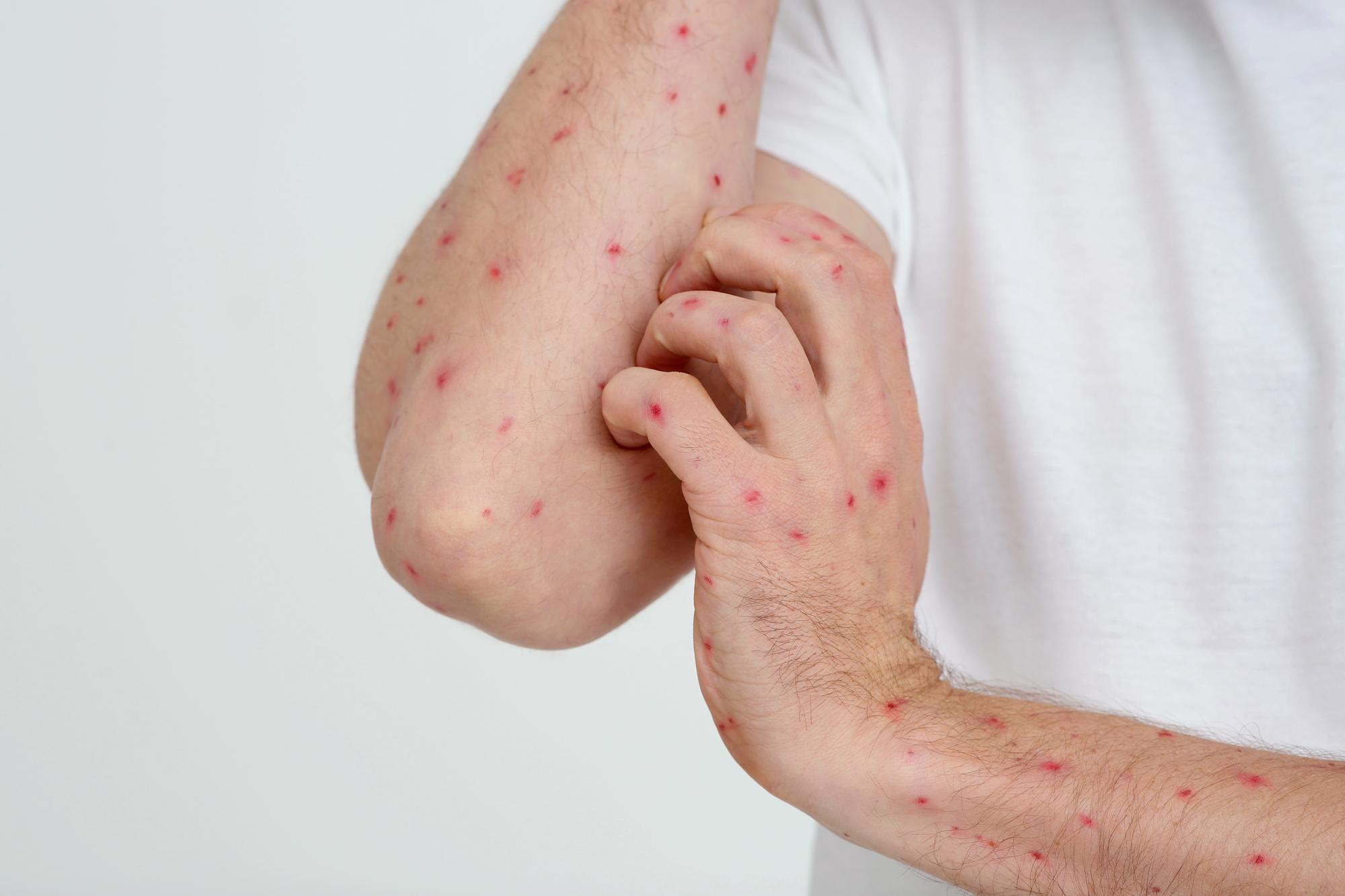
Maymun Çiçeği Virüsü (MPOX) Nedir? Belirtiler
Maymun Çiçeği Virüsü (mpox), ciltte kabarcıklı döküntülerle birlikte ateş, baş ağrısı, kas ağrısı ve lenf bezlerinde şişme gibi bulgulara yol açabilen bulaşıcı bir hastalığın etkenidir. [1] Döküntüler bazen yüz ve uzuvlarda, bazen de temasın olduğu bölgede (örneğin genital bölge veya anüs çevresi) başlayabilir; bu nedenle tek bir “tipik görünüm” beklemek yerine belirtilerin bütününü değerlendirmek gerekir. [1]
- Maymun Çiçeği Virüsü (MPOX) Neden Yeniden Gündemde?
- Maymun Çiçeği Virüsü (MPOX) Hangi Virüstür?
- Kladlar ve Varyantlar Maymun Çiçeği Virüsünde Ne İfade Eder?
- Maymun Çiçeği Virüsü (MPOX) Nasıl Bulaşır?
- Kuluçka Süresi, Bulaştırıcılık ve İyileşme Süresi
- Maymun Çiçeği Belirtileri Nelerdir?
- Maymun Çiçeği Hastalığının Evreleri Nasıl İlerler?
- Kimler Daha Yüksek Risk Altında?
- Maymun Çiçeği ile Karıştırılan Hastalıklar
- Maymun Çiçeği Virüsü (MPOX) Nasıl Teşhis Edilir?
- Maymun Çiçeği Virüsü (MPOX) Tedavisi Nasıl Yapılır?
- Evde İzolasyon ve Ev Halkını Koruma
- Toplu Alanlar Hamam, Havuz, Spor Salonu Gerçek Risk Nedir?
- Maymun Çiçeği Virüsü (MPOX) İçin Aşı Var mı?
- Maymun Çiçeği ile İlgili Doğru Bilinen Yanlışlar
- Şüpheleniyorsanız Ne Yapmalısınız?
- Maymun Çiçeği Virüsü (MPOX) Hakkında Sık Sorulan Sorular
- Temaslı Takibi ve 21 Gün İzlem
- İşe, Okula ve Seyahate Ne Zaman Dönülür?
- Cinsel Temas ve Yakınlıkta Risk Azaltma
- Kaynaklar
Bu rehber, Maymun Çiçeği Virüsü hakkında “nasıl bulaşır, belirtiler nasıl anlaşılır, test nasıl yapılır, evde izolasyonda nelere dikkat edilir ve aşı hangi durumda gündeme gelir?” sorularına net cevaplar vermek için hazırlandı. En pratik kural şudur: Yeni ya da açıklanamayan bir döküntünüz varsa ve yakın zamanda riskli bir temas yaşadıysanız sağlık kuruluşuna başvurun ve temasınızı azaltın. [3]
Bu içerik bilgilendirme amaçlıdır; kişisel tanı ve tedavi için hekimin değerlendirmesi esastır.
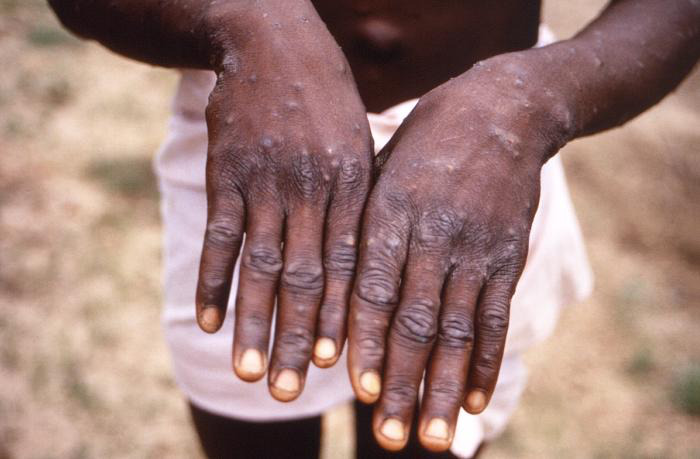
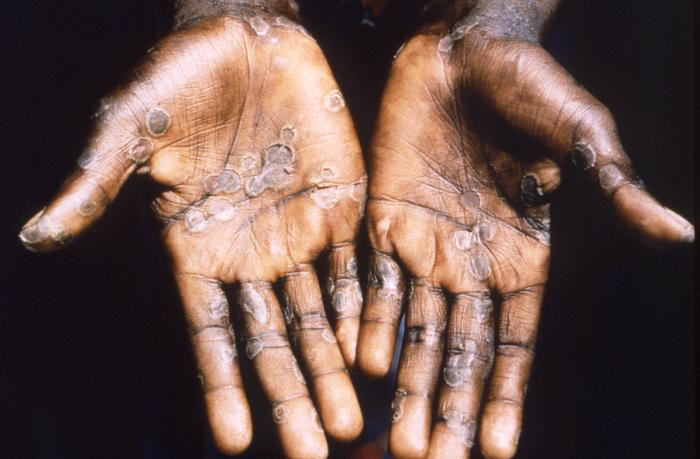
Maymun Çiçeği Virüsü (MPOX) Neden Yeniden Gündemde?
Mpox, Afrika kıtasında uzun süredir görülen (endemik) bir hastalıktır; ancak 2022 yılında endemik bölgeler dışında da çok sayıda ülkede vakalar bildirildi ve yakın temas ağları içinde hızlı yayılım dikkat çekti. [1]
2024 yılında Orta Afrika’da daha ağır seyirle ilişkilendirilen klad I kökenli vakaların artması ve komşu ülkelere yayılım potansiyeli nedeniyle Dünya Sağlık Örgütü (DSÖ) 14 Ağustos 2024’te mpox için “uluslararası halk sağlığı acil durumu” ilan etti. [10]
Bugün gelinen noktada temel mesaj değişmedi: Mpox çoğunlukla yakın temasla bulaşır; doğru izolasyon, temaslı yönetimi, güvenli cinsel pratikler ve risk gruplarının aşılanması gibi önlemlerle kontrol altına alınabilir. [1] [4]
Maymun Çiçeği Virüsü (MPOX) Hangi Virüstür?
Maymun Çiçeği Virüsü, Orthopoxvirus cinsinde yer alan bir DNA virüsüdür ve çiçek hastalığına neden olan virüsle aynı “ortopoks” ailesindendir. [1] Bu benzerlik, bazı çiçek aşılarının mpox’a karşı da koruyuculuk sağlayabilmesinin bilimsel temelini oluşturur. [1]
Virüsün adında “maymun” ifadesinin bulunması, hastalığın sadece maymunlardan bulaştığı anlamına gelmez. Zoonotik yani hayvandan insana geçiş mümkün olmakla birlikte, doğal rezervuarın hangi hayvan türleri olduğu halen net değildir ve araştırmalar sürmektedir. [1]
DSÖ, damgalamayı azaltmak ve daha kapsayıcı bir dil kullanmak amacıyla “monkeypox” yerine “mpox” adının kullanılmasını önermektedir. [1]
Kladlar ve Varyantlar Maymun Çiçeği Virüsünde Ne İfade Eder?
Virüsler zaman içinde küçük genetik değişiklikler biriktirir. Mpox etkeni için bu değişiklikler, farklı “klad” (soy) grupları olarak sınıflandırılır. Klad sınıflaması, virüsün genetik akrabalığını anlatır; tek başına “her klad mutlaka ağırdır” veya “her klad mutlaka hafiftir” demek değildir. Yine de bazı kladların geçmiş salgınlarda daha ağır klinikle daha sık ilişkili olduğu bilinir ve bu nedenle izlemde önem taşır. [10]
Genel çerçevede iki ana klad öne çıkar: Klad I ve klad II. 2022’de çok sayıda ülkeyi etkileyen salgında klad IIb ön plandaydı. [11] 2024-2025 döneminde Orta Afrika’da klad I alt soylarıyla ilişkili artışlar ve farklı ülkelere taşınan vakalar nedeniyle küresel gözetim güçlendirildi. [10] [11]
Okur için pratik sonuç şudur: Hangi klad dolaşımda olursa olsun, bulaşın ana yolu yakın temastır ve korunma ilkeleri değişmez; ancak risk değerlendirmesi ve halk sağlığı yanıtı, bölgedeki kladın özelliklerine göre güncellenebilir. [1] [10]
Maymun Çiçeği Virüsü (MPOX) Nasıl Bulaşır?
Mpox’un temel bulaş mekanizması “yakın temas”tır. Yakın temas; cilt-cilt temasını (dokunma, sarılma, öpüşme, cinsel temas), ağız-ağız veya ağız-cilt temasını ve uzun süre yakın mesafede yüz yüze kalmayı kapsar. [1]
Virüs, lezyonların içeriği ve kabukları dahil enfekte materyalle temas ettiğinde; ya da enfekte kişinin solunum salgılarının yakın mesafede oluşturduğu bulaştırıcı parçacıklara maruz kalındığında geçebilir. [1] Ayrıca virüsle kontamine olmuş çarşaf, havlu, kıyafet gibi eşyalar da bulaşta rol oynayabilir. [1]
Bulaş yollarını tek cümlede özetleyelim
Bulaşın büyük kısmı, enfekte kişinin döküntüsü veya vücut salgılarıyla doğrudan temas ve bunun olduğu yakın temas ortamlarında gerçekleşir. [1]
En sık karşılaşılan bulaş senaryoları
- Lezyonlara veya kabuklara çıplak elle temas. [1]
- Öpüşme, yakın temaslı sarılma, masaj gibi cilt-cilt temasın yoğun olduğu durumlar. [1]
- Cinsel temas sırasında cilt ve mukozaların yakın teması. [1]
- Aynı ev içinde uzun süre yakın mesafede yaşama ve ortak eşya kullanımı. [1]
- Kontamine çarşaf, havlu, kıyafet gibi tekstil ürünleriyle temas. [1]
- Sağlık bakımında iğne batması gibi kesici-delici yaralanmalar (daha nadir). [1]
Hayvandan insana bulaş
Hayvan kaynaklı bulaş, enfekte hayvanın ısırması veya tırmalamasıyla; ya da avcılık, derisini yüzme, pişirme ve tüketme gibi faaliyetlerle temasın arttığı durumlarda görülebilir. [1]
Bu başlık özellikle endemik bölgelerde önemlidir; endemik olmayan ülkelerde ise vakaların büyük kısmı insandan insana yakın temasla ilişkilidir. [1]
Gebelik, doğum ve yeni doğan dönemi
DSÖ’ye göre virüs gebelikte veya doğum sırasında bebeğe geçebilir; gebelikte geçirilen enfeksiyon fetüs ve yeni doğan için ciddi sonuçlarla ilişkilendirilebilir. [1]
Kuluçka Süresi, Bulaştırıcılık ve İyileşme Süresi
Maymun çiçeği hastalığında kuluçka süresi (maruziyet ile ilk belirti arasındaki süre) 1-21 gün aralığında olabilir; belirtiler çoğu kişide bir hafta civarında başlasa da daha geç ortaya çıkması mümkündür. [1]
Hastalık belirtileri tipik olarak 2-4 hafta sürer. Bağışıklığı baskılanmış kişilerde bu süre uzayabilir. [1]
Bulaştırıcılık açısından net eşik şudur: Kişi, belirtiler başladığı andan itibaren bulaştırıcı kabul edilir ve tüm lezyonlar iyileşip kabuklar dökülene, altında yeni deri tabakası oluşana kadar bulaştırıcılık devam edebilir. [1] [4]
2022 verileri, bazı kişilerin belirtiler başlamadan 1-4 gün önce de virüsü bulaştırmış olabileceğini düşündürmektedir; bu olasılık, temas sonrası izlem ve erken önlemlerin önemini artırır. [4]
Zaman çizelgesi: En sık görülen akış
| Dönem | Yaklaşık süre | Pratik anlamı |
| Kuluçka | 1-21 gün | Belirti yok; maruziyet şüphesi varsa izlem ve risk azaltma önemli. [1] |
| Erken belirtiler (prodrom) | Saatler-günler | Ateş, halsizlik, boğaz ağrısı ve lenf bezi şişliği görülebilir; bulaştırıcılık başlayabilir. [1] [4] |
| Döküntü dönemi | Genelde 2-4 hafta | Lezyonlar evre evre kabuklanır; bu dönem bulaştırıcılığın en yüksek olduğu dönemdir. [1] |
| İyileşme | Lezyonlar tamamen kapanınca | Kabuklar dökülür ve yeni deri oluşur; bu noktadan sonra normal yaşama dönüş planlanır. [1] [4] |
Maymun Çiçeği Belirtileri Nelerdir?
Mpox, çoğu zaman hem genel (sistemik) belirtiler hem de cilt/mukoza lezyonlarıyla seyreder. Bazı kişilerde ilk belirti döküntüdür; bazı kişilerde ise ateş, boğaz ağrısı, kas ağrıları gibi bulgular önce gelir. [1]
Döküntü; düz bir lezyon olarak başlayıp içi sıvı dolu kabarcığa dönüşebilir, kaşıntılı veya ağrılı olabilir ve iyileşirken kuruyup kabuklanır. [1] Döküntüler yüz, el içi ve ayak tabanında olabileceği gibi temasın olduğu bölgede (genital bölge veya anüs çevresi gibi) de başlayabilir. [1] [3]
Sık görülen belirtiler
- Cilt döküntüsü veya mukoza lezyonları. [1] [3]
- Ateş. [1] [3]
- Baş ağrısı. [1]
- Kas ağrıları ve sırt ağrısı. [1]
- Halsizlik ve düşük enerji. [1]
- Lenf bezlerinde şişme (boyun, koltuk altı veya kasık). [1] [3]
- Boğaz ağrısı ve öksürük gibi üst solunum yolu yakınmaları (herkeste olmaz). [1] [3]
Bazı kişilerde öne çıkan ek bulgular
DSÖ, bazı kişilerde rektumda ağrı ve şişlik (proktit), idrar yaparken ağrı (dizüri) veya yutma güçlüğü gibi yakınmaların görülebileceğini belirtir. [1]
Lezyon sayısı kişiden kişiye çok değişebilir: Tek tük lezyonla sınırlı olabileceği gibi yaygın döküntü şeklinde de görülebilir. [1]
Ne zaman acil değerlendirme gerekir?
Şiddetli ağrı, gözde kızarıklık ve ağrı (göz tutulumunda kalıcı hasar riski), nefes darlığı, bilinç değişikliği, tekrarlayan kusma/ishal ile sıvı kaybı bulguları veya yaygın cilt enfeksiyonu şüphesi varsa gecikmeden sağlık kuruluşuna başvurulmalıdır. [1] [6]
Maymun Çiçeği Hastalığının Evreleri Nasıl İlerler?
Mpox’un klinik seyri genelde üç başlıkta anlatılır: kuluçka dönemi, erken belirtiler (prodrom) ve döküntü dönemi. [1] Bu sınıflama, hem hastalığı anlamayı hem de izolasyon süresini planlamayı kolaylaştırır.
Kuluçka döneminde belirti olmaz; bu dönem 1-21 gün sürebilir. [1] Ardından ateş, halsizlik, boğaz ağrısı ve özellikle lenf bezlerinde şişme gibi bulgular görülebilir. [1] [3]
Döküntü dönemi başladığında lezyonlar tipik olarak evre evre ilerler ve sonunda kabuklanıp dökülür. Kişi, tüm lezyonlar tamamen iyileşene kadar bulaştırıcı kabul edildiği için bu dönemde izolasyon kritik önemdedir. [1] [4]
Lezyon evreleri pratikte nasıl görünür?
Lezyonlar çoğunlukla düz bir kızarıklık gibi başlayıp kabarıklığa, içi sıvı dolu kabarcığa ve son olarak kabuklanmaya döner. [1]
Her bireyde tüm evreleri aynı hızda görmek şart değildir; aynı anda farklı evrede lezyonlar bulunabilir. Bu durum, “döküntü geçiyor” hissi verse de bulaştırıcılığın bittiği anlamına gelmez. Bulaştırıcılık için ölçüt, tüm lezyonların iyileşmesidir. [1] [4]
Kimler Daha Yüksek Risk Altında?
Mpox çoğu kişide kendini sınırlayan (zamanla düzelme eğiliminde olan) bir enfeksiyondur; ancak bazı gruplarda ağır hastalık ve komplikasyon riski daha yüksektir. DSÖ özellikle çocuklar, gebeler ve bağışıklık sistemi zayıf olan kişilerde ciddi hastalık ve ölüm riskinin arttığını vurgular. [1]
Bağışıklığı zayıf olma durumuna; kontrolsüz HIV enfeksiyonu gibi bağışıklığı baskılayan durumlar veya bağışıklık baskılayıcı tedaviler de dahildir. [1]
Ağır hastalık riskini artırabilecek durumlar
- Çocuk yaş grubu (özellikle küçük çocuklar). [1]
- Gebelik ve doğum sonrası dönem. [1]
- Bağışıklık sistemi zayıflığı veya bağışıklığı baskılayan tedavi kullanımı. [1]
- Kontrolsüz HIV enfeksiyonu gibi durumlar. [1]
- Göz, ağız veya genital bölgede yoğun lezyon varlığı (komplikasyon riski artabilir). [1]
Yüksek maruziyet riski olan ortamlar
DSÖ, salgın dönemlerinde; hasta ile aynı evde yaşayanlar, sağlık ve bakım çalışanları, yakın temasın sık olduğu kalabalık sosyal ortamlar ve birden fazla cinsel partneri olan kişilerde maruziyet riskinin artabileceğini belirtir. [1]
Buradaki amaç damgalama değildir: Risk, kimlikten değil temasın türü ve sıklığından kaynaklanır. Temas yoğunlaştıkça bulaş olasılığı artar. [1]
Maymun Çiçeği ile Karıştırılan Hastalıklar
Mpox döküntüsü, bazı viral döküntülü hastalıklar ve bazı cilt enfeksiyonlarıyla karışabilir. Bu nedenle tanı için klinik değerlendirme ve çoğu zaman laboratuvar testi gerekir. [1] [5]
Aşağıdaki tablo, sık karışan durumlar için pratik farkları özetler. Bu farklar tek başına tanı koydurmaz; ama hangi testlerin gerektiğini anlamaya yardımcı olur. [1]
| Durum | Döküntü özellikleri | Ayırt ettiren ipuçları | Not |
| Mpox | Kabarcık/iltihaplı lezyonlar, kabuklanma | Lenf bezi şişliği sık; genital veya anal bölgede başlayabilir | Belirtiler 2-4 hafta sürebilir. [1] [3] |
| Suçiçeği | Farklı evrelerde çok sayıda küçük kabarcık | Genelde daha yaygın ve hızlı yayılır; lenf bezi şişliği mpox kadar tipik değildir | Kesin ayrım için klinik ve gerekirse test gerekir. [1] |
| Uçuk (herpes) | Küçük kümelenmiş veziküller | Tekrarlayıcı olabilir; ağrı/yanma belirgin olabilir | Genital lezyonlarda karışabilir; değerlendirme şart. [5] |
| Uyuz | Şiddetli kaşıntı, tünel benzeri izler | Gece kaşıntısı belirgin; kabarcıklar mpox gibi evre evre kabuklanmaz | Bazen birlikte enfeksiyon da olabilir. [1] |
| Bakteriyel deri enfeksiyonu | İrinli sivilce/çıban | Ateş ve genel belirtiler değişken; lezyon çevresi kızarık ve sıcak olabilir | Sekonder enfeksiyon mpox’a da eklenebilir. [1] |
Maymun Çiçeği Virüsü (MPOX) Nasıl Teşhis Edilir?
Mpox tanısında altın standart yöntem, virüs DNA’sını saptayan gerçek zamanlı PCR testidir. [1] [5] Bu test için en iyi örnek, doğrudan lezyondan alınan sürüntüdür (lezyon yüzeyi, sıvısı veya kabuk materyali). [1] [5]
CDC, gerektiğinde ek incelemeler yapılabilmesi için her bir lezyondan iki sürüntü alınmasını ve birden fazla lezyondan örneklenmesini önerir. [5]
Eğer cilt lezyonu yoksa, DSÖ’ye göre boğaz veya anal sürüntü ile test yapılabilir; ancak kan örneğiyle test genellikle önerilmez çünkü döküntü başladığında kanda virüs düzeyi düşmüş olabilir. [1]
Antikor testleri (seroloji) bazı durumlarda yararlı olsa da, ortopoksvirüsler arasında ayrım yapamadığı için tek başına kesin tanı aracı değildir. [1]
Test sonucunu beklerken ne yapılır?
Şüphe varsa, test sonucu çıkana kadar temas azaltma ve izolasyon önlemleri uygulanmalıdır. Bu yaklaşım, hem ev içi bulaşı azaltır hem de iş/okul gibi ortamlarda yayılımın önüne geçer. [4] [5]
Lezyonları sıkmak, patlatmak veya tıraşla tahriş etmek iyileşmeyi hızlandırmaz; aksine cildin bütünlüğünü bozup ikincil bakteri enfeksiyonu riskini artırabilir. [6]
Maymun Çiçeği Virüsü (MPOX) Tedavisi Nasıl Yapılır?
Mpox için tek bir “herkese standart” ilaç tedavisi yoktur; tedavinin ana hedefi döküntü bakımını yapmak, ağrıyı yönetmek ve komplikasyonları önlemektir. [1]
CDC’ye göre çoğu kişi, erken ağrı kontrolü ve destekleyici bakım ile 2-4 hafta içinde iyileşir. [12] Bu destekleyici bakım; yeterli sıvı, beslenme, ateş ve ağrı kontrolü, kaşıntı yönetimi ve ikincil (bakteriyel) deri enfeksiyonlarının gerektiğinde tedavisini kapsar. [12] [13]
Ağır hastalık riski yüksek olan veya ağır seyreden vakalarda, çiçek hastalığına karşı geliştirilmiş bazı antiviral ve bağışıklık ürünleri hekim kararıyla ve belirli protokoller çerçevesinde gündeme gelebilir. [13] Bu karar, hastanın genel durumu ve risk faktörlerine göre kişiselleştirilir. [13]
Evde destekleyici bakımın temel ilkeleri
- Yeterli sıvı alımı: Ateş ve lezyonlar sıvı kaybını artırabilir; idrar rengi açılana kadar düzenli su içmek pratik bir göstergedir. [12]
- Ağrı yönetimi: Ağrı sadece görünen lezyondan değil, iç mukozal lezyonlardan da kaynaklanabilir; ağrı düzeyi düzenli izlenmelidir. [12]
- Cilt bakımı: Lezyonları kaşımamak, temiz ve kuru tutmak, doktor önerisi olmadıkça lezyonlara rastgele ürün sürmemek gerekir. [1] [12]
- Beslenme: Protein ve enerji açısından yeterli beslenmek, iyileşme sürecini destekler; iştahsızlık varsa az ve sık öğün uygulanabilir. [12]
- İkincil enfeksiyon belirtilerini izleme: Artan kızarıklık, ısı, kötü koku, hızla artan ağrı veya ateşin yeniden yükselmesi durumunda değerlendirme gerekir. [12]
Ne zaman hastane değerlendirmesi düşünülür?
Şiddetli ağrı kontrol edilemiyorsa, ağız içi lezyonlar nedeniyle sıvı alamıyorsanız, göz tutulumu şüphesi varsa veya bağışıklık sistemi zayıflığı gibi risk faktörleriniz bulunuyorsa gecikmeden sağlık kuruluşuna başvurun. [1] [12]
Evde İzolasyon ve Ev Halkını Koruma
Mpox şüphesi veya tanısı varsa, mümkünse evde ayrı bir odada kalmak ve yakın teması en aza indirmek gerekir. CDC, kişi hasta olduğu sürece evde veya güvenli bir yerde izolasyonu önerir. [7]
İzolasyonun bitiş kriteri nettir: Tüm lezyonlar iyileşecek, tüm kabuklar düşecek ve altta yeni, sağlam bir deri tabakası oluşacaktır. DSÖ ve CDC bu ölçütü özellikle vurgular. [2] [7]
Evde birden fazla kişi yaşıyorsa hedef, hastayı yalnız bırakmak değil; aynı evde güvenli bir düzen kurmaktır. Bu düzen; lezyonların kapatılması, ortak eşyaların ayrılması, yüzey temizliği ve ellerin sık yıkanması gibi temel adımlarla sağlanır. [7] [8]
Ev içinde uygulanacak temel kurallar
- Lezyonları mümkün olduğunca kapatın ve temas riskini azaltın. [7]
- Çarşaf, havlu, kıyafet, bardak ve yemek gereçlerini başkalarıyla paylaşmayın. [8]
- Lezyonlara dokunduktan sonra ellerinizi sabun ve suyla yıkayın veya alkol bazlı el antiseptiği kullanın. [1] [7]
- Yakın temas kaçınılmazsa, iyi oturan bir maske ve vücudu örten kıyafetler kullanın; temastan sonra el hijyenini ihmal etmeyin. [7] [8]
- Ev içinde kalabalık toplanmalardan kaçının; ziyaretçi kabul etmeyin. [6] [7]
Çamaşır, atık ve yüzey temizliği
CDC, kirli çamaşırları sallamadan, nazikçe toplayıp torbalamayı; kuru süpürme veya toz alma yerine ıslak temizlik yöntemlerini tercih etmeyi önerir. [8]
Çamaşırlar için genel ilke; kumaş etiketinin izin verdiği en sıcak programda deterjanla yıkamak ve tamamen kurutmaktır. [8] UKHSA rehberleri, mümkünse sıcak yıkamanın tercih edilmesini ve çamaşırların ayrı toplanmasını önerir. [9]
Ev yüzeyleri için, üretici talimatına uygun dezenfektanlarla temizlik yapılır. Sık dokunulan yüzeyler (kapı kolu, musluk başı, telefon, kumanda) daha sık silinmelidir. [8]
Evcil hayvanlar konusunda dikkat
CDC, özellikle memeli evcil hayvanlarla temastan kaçınmayı; mümkünse hayvanların bakımını, hasta kişi iyileşene kadar sağlıklı bir kişinin üstlenmesini önerir. [7]
Lezyonlardan çıkan bandajlar, kirli tekstiller ve diğer materyaller evcil hayvanların erişemeyeceği şekilde saklanmalıdır. [7]
Toplu Alanlar Hamam, Havuz, Spor Salonu Gerçek Risk Nedir?
Toplu alanlar tek başına “otomatik risk” değildir; risk, yakın temasın yoğunluğu ve ortak eşya kullanımıyla artar. Mpox’un ana bulaş yolu yakın cilt teması olduğu için, insanlarla çıplak ten temasının sık olduğu ortamlar daha risklidir. [1] [4]
Havuz ve deniz suyu gibi ortamlarda virüsün “sudan bulaştığını” gösteren güçlü bir kanıt yoktur; bulaş daha çok aynı şezlongu/havluyu paylaşmak, yakın temas ve temaslı yüzeyler üzerinden gerçekleşebilir. Bu nedenle risk yönetimi suya değil, temasa odaklanmalıdır. [1] [8]
Spor salonu, hamam ve benzeri alanlarda; ortak havlu kullanmamak, kişisel eşyaları ayırmak, cilt teması içeren uygulamalardan kaçınmak ve cildinizde yeni döküntü varken bu ortamlara girmemek en pratik önlemlerdir. [6] [8]
Maymun Çiçeği Virüsü (MPOX) İçin Aşı Var mı?
Mpox’a karşı, çiçek hastalığına karşı geliştirilmiş bazı aşılar kullanılabilmektedir. DSÖ, aşılamanın özellikle yüksek riskli gruplarda ve salgın dönemlerinde bulaşı azaltmada önemli bir araç olduğunu belirtir. [1] [2]
Genel nüfusta “herkes aşı olsun” yaklaşımı çoğu ülkede önerilmez; bunun yerine risk temelli bir strateji izlenir. En çok fayda, maruziyet riski yüksek kişilerde ve yakın temaslılarda görülür. [1] [2]
Temas sonrası aşılama (koruyucu aşı): CDC, yakın temastan sonra 14 gün geçmeden aşı olunmasını, ideal olarak ilk 4 gün içinde yapılmasını önerir. Bu yaklaşım, hastalığı önleyebilir veya daha hafif geçirilmesine yardımcı olabilir. [6]
Kimler aşıyı gündeme almalı?
- Mpox vakasıyla yakın ve uzun süreli temas etmiş kişiler (temaslılar). [6]
- Sağlık ve bakım hizmetlerinde mpox örnekleriyle veya hastalarıyla yakın çalışanlar. [1] [2]
- Salgın dönemlerinde yakın cilt temasının sık olduğu sosyal ağlarda bulunan kişiler (yerel sağlık otoritelerinin risk tanımına göre). [2]
Aşı oldum diye diğer önlemler bırakılır mı?
Hayır. Aşı koruyuculuğu yüzde yüz değildir ve bağışıklık gelişimi zaman alır. Bu nedenle aşı olunsa bile temas azaltma, lezyon şüphesinde izolasyon ve el hijyeni gibi önlemler sürdürülmelidir. [2] [6]
Maymun Çiçeği ile İlgili Doğru Bilinen Yanlışlar
- Yanlış: “Mpox sadece cinsel yolla bulaşır.” Doğru: Cinsel temas bulaşta rol oynayabilir; ancak temel mekanizma yakın temas ve cilt temasıdır. [1] [4]
- Yanlış: “Mpox sadece maymundan bulaşır.” Doğru: Hastalık insanlarda çoğunlukla insandan insana yakın temasla yayılır; adı yanıltıcı olabilir. [1]
- Yanlış: “Sadece aynı havayı solumakla kolayca bulaşır.” Doğru: Uzun süre yakın mesafede yüz yüze kalma bulaş riskini artırabilir; ancak kısa süreli karşılaşmalar genellikle ana sürücü değildir. [1]
- Yanlış: “Belirti yokken bulaş kesinlikle olmaz.” Doğru: Bazı durumlarda belirtilerden 1-4 gün önce bulaş bildirilmiştir; bu nedenle temas sonrası izlem önemlidir. [4]
- Yanlış: “Döküntüler kabuklandıysa izolasyon biter.” Doğru: İzolasyon, tüm kabuklar dökülüp yeni deri oluşana kadar sürmelidir. [2] [7]
Şüpheleniyorsanız Ne Yapmalısınız?
Aşağıdaki adımlar, test sonucu beklerken bile bulaş riskini ciddi ölçüde azaltır. [6] [7]
- Yeni veya açıklanamayan döküntü varsa yakın teması hemen azaltın ve evde kalın. [6]
- Sağlık kuruluşu ile iletişime geçin; lezyondan PCR testi için yönlendirme isteyin. [5] [6]
- Son günlerde yakın temas ettiğiniz kişileri mümkün olduğunca erken bilgilendirin. [6]
- Lezyonları kapatın, el hijyenine dikkat edin ve kişisel eşyalarınızı ayırın. [7] [8]
- Çarşaf, havlu ve kıyafetleri paylaşmayın; temizlikte ıslak yöntemleri tercih edin. [8] [9]
- Ateş, şiddetli ağrı, gözde yakınma veya sıvı alamama gibi ağır bulgular varsa acil değerlendirme alın. [1] [12]
Maymun Çiçeği Virüsü (MPOX) Hakkında Sık Sorulan Sorular
Maymun çiçeği kuluçka döneminde bulaştırır mıyım?
Kuluçka döneminde belirti yoktur ve bulaş riski genellikle düşük kabul edilir. Bununla birlikte, bazı veriler belirtiler başlamadan 1-4 gün önce bulaş olabileceğini düşündürdüğü için, maruziyet şüphesinde temas azaltmak ve belirtileri izlemek önemlidir. [1] [4]
Döküntü tek bir bölgede ve az sayıda olursa yine de mpox olabilir mi?
Evet. Mpox döküntüsü kişiden kişiye çok değişebilir ve bazı kişilerde tek tük lezyonla sınırlı olabilir. Bu nedenle “az lezyon = mpox değildir” varsayımı doğru değildir; değerlendirme ve gerektiğinde PCR testi gerekir. [1] [5]
Mpox geçiren bir kişi ne zaman bulaştırıcı olmaktan çıkar?
Bulaştırıcılığın bittiği kabul edilen nokta, tüm lezyonların iyileşmesi, kabukların düşmesi ve altta yeni deri tabakasının oluşmasıdır. DSÖ ve CDC bu kriteri özellikle vurgular; sadece kabuklanma başlaması yeterli değildir. [2] [7]
Yakın temasın yoğun olduğu sosyal ortamlarda risk nasıl azaltılır?
Risk azaltma; yeni veya açıklanamayan döküntü varken yakın temastan kaçınmak, cilt-cilt temasın yoğun olduğu kalabalık ortamlarda teması sınırlamak, kişisel eşyaları paylaşmamak ve gerekirse aşıyı sağlık otoritesiyle görüşmek üzerine kuruludur. [6] [14]
Mpox iz bırakır mı?
DSÖ, mpox’un bazı kişilerde iz (skar) bırakabildiğini belirtir. Lezyonları kaşımamak ve ikincil enfeksiyondan korunmak, iz riskini azaltmaya yardımcı olabilir. [1] [12]
Mpox şüphesinde evde bakım için su ve hijyen açısından pratik bir ölçüt var mı?
DSÖ, evde bakımda el yıkama, tekstil temizliği ve yüzey dezenfeksiyonu için düzenli su ve sabun erişiminin önemli olduğunu vurgular. Bu nedenle evde bakım planında içme suyuna ek olarak temizlik için yeterli su, sabun ve tek kullanımlık malzeme (kâğıt havlu gibi) bulundurmak pratik bir yaklaşımdır. [1] [7]
Temaslı Takibi ve 21 Gün İzlem
Mpox’ta halk sağlığı yaklaşımının önemli parçası, temaslıların bulunması ve belirli bir süre izlenmesidir. DSÖ, olası veya kesin vakayla temas eden kişilerin son temastan itibaren 21 gün boyunca günlük olarak belirti ve bulgular açısından izlenmesini (veya kendi kendini izlemesini) önerir. [15]
CDC de toplumsal maruziyet yaşayan kişilerin 21 gün boyunca mpox belirtileri açısından sağlık durumunu takip etmesini ve belirti gelişirse hızlıca test/izolasyon adımlarına geçmesini vurgular. [16]
İzlem demek, herkesin 21 gün evde kapalı kalması demek değildir. DSÖ rehberinde, belirti yoksa temaslıların işten veya okuldan rutin olarak uzaklaştırılmasının gerekli olmadığı; ancak belirtiler çıkarsa izolasyon ve test sürecinin hızla başlatılması gerektiği belirtilir. [15]
21 gün boyunca nelere dikkat edilmeli?
- Her gün kendinizi döküntü, ateş ve boğaz ağrısı gibi belirtiler açısından kontrol edin. [15] [16]
- Belirti gelişirse evde kalın, yakın teması azaltın ve sağlık kuruluşuna başvurun. [6] [16]
- İzlem süresinde bağışıklığı zayıf kişilere, gebelere ve küçük çocuklara yakın teması sınırlamak makul bir önlemdir. [15]
- İzlem süresinde cilt-cilt teması içeren sosyal etkinlikleri azaltmak bulaş riskini düşürür. [15]
İşe, Okula ve Seyahate Ne Zaman Dönülür?
İşe ve okula dönüş için temel kriter, bulaştırıcılığın bittiği kabul edilen noktaya ulaşmaktır: Tüm lezyonların iyileşmesi, kabukların düşmesi ve yeni deri tabakasının oluşması. [2] [7] Bu kriter sağlanmadan işe/okula dönmek, özellikle yakın temasın yoğun olduğu ortamlarda bulaş riskini artırır. [7]
Belirti yokken sadece “temaslı” olmak, çoğu rehbere göre otomatik olarak işten/okuldan uzaklaştırma gerektirmez; ancak 21 günlük izlem ve belirtiler gelişirse hızlı izolasyon gerekir. [15] [16]
Seyahat için de aynı mantık geçerlidir: Aktif döküntü ve belirti varken seyahat edilmemeli; zorunlu durumlarda ise sağlık otoritesinin yönlendirmeleri izlenmelidir. [6] [7]
Cinsel Temas ve Yakınlıkta Risk Azaltma
Mpox, birçok durumda cinsel temas sırasında bulaşabilir; çünkü cinsel temas, cilt ve mukozaların uzun süreli ve yakın temasını içerir. Ancak hastalığı “sadece cinsel yolla bulaşan bir enfeksiyon” gibi düşünmek yanıltıcıdır; aynı evde yakın temas, öpüşme, sarılma ve kontamine eşyalar da bulaşta rol oynayabilir. [1] [4]
CDC, mpox belirtisi (özellikle döküntü) olan kişilerle öpüşme, sarılma, masaj, cinsel ilişki ve benzeri yakın temastan kaçınılmasını önerir. [6] Özellikle yeni döküntünüz varsa, “geçer” diye beklemeden değerlendirme yaptırmak ve test sürecini başlatmak en doğru yaklaşımdır. [5] [6]
DSÖ, mpox virüsünün bazı örneklerde semen içinde saptandığını; ancak semen veya vajinal sıvılarla bulaş olup olmadığının kesinleşmediğini belirtir. Bu belirsizlik nedeniyle DSÖ, mpox geçiren kişilerin iyileştikten sonra 12 hafta boyunca prezervatif kullanmasını önermektedir. [2]
Buradaki kritik nokta şudur: Prezervatif tek başına tam koruma sağlamaz; çünkü lezyonlar prezervatifin kapatmadığı bölgelerde bulunabilir. Yine de teması azaltabilir ve ek olarak HIV ve diğer cinsel yolla bulaşan enfeksiyonlara karşı koruma sağlar. [2]
Pratik ve net öneriler
- Yeni döküntünüz varsa cinsel temasa ara verin ve sağlık değerlendirmesi alın. [6]
- Mpox tanısı aldıysanız, döküntüler tamamen iyileşene kadar cinsel temastan kaçının. [2] [7]
- İyileştikten sonra 12 hafta boyunca prezervatif kullanın. [2]
- Yakın temaslı partnerleri gecikmeden bilgilendirin; bu, temas sonrası izlem ve gerekirse aşı planlamasını kolaylaştırır. [6] [15]
Unutmayın: Mpox’un bulaşı temasla ilgilidir; bu nedenle kimseyi etiketlemek yerine riskli temasları azaltmak, belirtileri erken fark etmek ve doğru izolasyonu uygulamak gerekir. [1]
Kaynaklar
- [1] World Health Organization (WHO). Mpox – Fact sheet (26 Aug 2024). https://www.who.int/news-room/fact-sheets/detail/mpox
- [2] World Health Organization (WHO). Mpox – Questions and answers (16 Oct 2024). https://www.who.int/news-room/questions-and-answers/item/mpox
- [3] Centers for Disease Control and Prevention (CDC). Signs and Symptoms of Mpox. https://www.cdc.gov/mpox/signs-symptoms/index.html
- [4] Centers for Disease Control and Prevention (CDC). How Mpox Spreads. https://www.cdc.gov/mpox/causes/index.html
- [5] Centers for Disease Control and Prevention (CDC). Diagnostic Testing for Mpox. https://www.cdc.gov/mpox/hcp/diagnosis-testing/index.html
- [6] Centers for Disease Control and Prevention (CDC). What to Do If You Are Sick with Mpox. https://www.cdc.gov/monkeypox/index.html
- [7] Centers for Disease Control and Prevention (CDC). Isolation and Infection Control At Home. https://www.cdc.gov/mpox/hcp/infection-control/at-home.html
- [8] Centers for Disease Control and Prevention (CDC). Cleaning and Disinfecting. https://www.cdc.gov/monkeypox/caring/cleaning-and-disinfecting.html
- [9] UK Health Security Agency (UKHSA). Mpox: cleaning your house while you are isolating (19 Jun 2025). https://www.gov.uk/government/publications/mpox-guidance-for-people-who-are-isolating-at-home/mpox-cleaning-your-house-while-you-are-isolating-guidance
- [10] World Health Organization (WHO). WHO Director-General declares mpox outbreak a public health emergency of international concern (14 Aug 2024). https://www.who.int/news/item/14-08-2024-who-director-general-declares-mpox-outbreak-a-public-health-emergency-of-international-concern
- [11] World Health Organization (WHO). Disease Outbreak News: Mpox – Broader transmission linked to clade Ib (DON587, 05 Dec 2025). https://www.who.int/emergencies/disease-outbreak-news/item/2025-DON587
- [12] Centers for Disease Control and Prevention (CDC). Pain Management and Supportive Care for Mpox. https://www.cdc.gov/monkeypox/hcp/clinical-care/pain-management.html
- [13] Centers for Disease Control and Prevention (CDC). Clinical Care for Mpox. https://www.cdc.gov/mpox/hcp/clinical-care/index.html
- [14] Centers for Disease Control and Prevention (CDC). Safer Sex, Social Gatherings, and Mpox (PDF). https://www.cdc.gov/mpox/resources/pdf/safer-sex-social-gatherings-and-mpox.pdf
- [15] World Health Organization (WHO). Surveillance, case investigation and contact tracing for mpox (Guidance, 2024). https://www.who.int/publications/i/item/9789240094572
- [16] Centers for Disease Control and Prevention (CDC). What to Do If You’ve Been Exposed to Mpox. https://www.cdc.gov/monkeypox/prevention/close-contact.html
...
Yasal Uyarı ve Sorumluluk Reddi: Bu blogda yer alan tüm içerikler yalnızca genel bilgilendirme amaçlıdır ve yayınlandığı tarihteki mevcut bilimsel verilere dayanarak hazırlanmıştır. Söz konusu bilgiler, profesyonel tıbbi tavsiye, teşhis veya tedavi yerine geçmez. Sağlığınızla ilgili herhangi bir soru, endişe veya ihtiyaç durumunda, lütfen bir doktora ya da yetkin bir sağlık kuruluşuna başvurunuz. Bu blogda sunulan bilgilerin kullanımı tamamen okuyucunun sorumluluğundadır. Blog sahibi, yazarlar veya bağlı kuruluşlar, bu içeriklerin doğruluğu, güncelliği veya eksiksizliği konusunda herhangi bir garanti vermez ve bu bilgilerin kullanımından kaynaklanabilecek doğrudan veya dolaylı herhangi bir zarar veya kayıptan sorumlu tutulamaz. Sağlık durumunuza ilişkin kararlar almadan önce, mutlaka bir sağlık uzmanına danışmanız gerektiğini unutmayınız. Bu blog, tıbbi bir hizmet sunmamakta olup yalnızca bilgilendirme amacı taşımaktadır.



















 Housing Filtre Setleri
Housing Filtre Setleri Arıtma Cihazı Filtre Setleri
Arıtma Cihazı Filtre Setleri Duş Filtreleri
Duş Filtreleri Housing Filtreler
Housing Filtreler Membran Filtreler
Membran Filtreler UV Filtreler
UV Filtreler Yıkanabilir Filtreler
Yıkanabilir Filtreler Analiz Cihazları
Analiz Cihazları Basınç Ayarlayıcılar
Basınç Ayarlayıcılar Çekvalfler
Çekvalfler Clipsler
Clipsler Fittingsler
Fittingsler Hortum
Hortum Housing Anahtarları
Housing Anahtarları Housingler
Housingler Musluk
Musluk Pompa
Pompa Su Analiz Kitleri ve Cihazları
Su Analiz Kitleri ve Cihazları Switchler & Solenoid Valfler
Switchler & Solenoid Valfler Tank
Tank Valfler
Valfler
 Aktif Karbon Filtreleri
Aktif Karbon Filtreleri Arsenik Arıtma Sistemleri
Arsenik Arıtma Sistemleri Biyolojik Arıtım Sistemleri
Biyolojik Arıtım Sistemleri Elektrodeiyonizasyon Sistemleri
Elektrodeiyonizasyon Sistemleri Endüstriyel Ekipmanlar
Endüstriyel Ekipmanlar Gri Su Arıtma Sistemleri
Gri Su Arıtma Sistemleri MBR Arıtım Sistemleri
MBR Arıtım Sistemleri Ultrafiltrasyon Sistemleri
Ultrafiltrasyon Sistemleri Yumuşatma Sistemleri
Yumuşatma Sistemleri